Михаил Бушма

«Желание принимать лекарственные средства является,
возможно, важнейшей чертой, отличающей людей от
животных»
(Сэр Уильям Ослер)
Фармакология – учение о лекарственных средствах. Различают фармакологию: 1) общую, 2) частную.
Общая фармакология. Изучает общие принципы действия и использования лекарственных средств.
Частная фармакология. Изучает свойства лекарственных средств отдельных групп.
Содержание общей фармакологии: 1) фармакокинетика, 2) фармакодинамика.
Фармакокинетика. Изучает движение лекарственных средств в организме. Это то, что «организм делает с лекарственным средством».
Фармакодинамика. Изучает изменения функций организма под влиянием лекарственных средств и механизм их действия. Это то, что «лекарственное средство делает с организмом».
Фармакокинетика
Составные части: 1) всасывание, 2) распределение и метаболизм, 3) выведение лекарственных средств (рис. 2.1).

Рисунок 2.1. Схематическое представление всасывания, распределения, метаболизма и выведения лекарственных средств
Пути введения лекарственных средств: 1) энтерально,
2) парентерально.
Энтерально – через ЖКТ: 1) перорально, 2) сублингвально, 3) ректально.
Парентерально – минуя ЖКТ: 1) на роговицу, 2) интраназально, 3) ингаляционно, 4) через кожу, 5) на кожу, 6) вну-триартериально, 7) внутривенно, 8) внутримышечно, 9) подкожно, 10) внутрибрюшинно, 11) внутрипузырно (рис. 2.2).

Рисунок 2.2. Наиболее распространенные пути введения
лекарственных средств
1. Перорально
Преимущества: 1) удобство, 2) ↑ поверхность всасывания, 3) менее резкие колебания концентрации лекарственных средств в плазме, чем при парентеральном.
Недостатки. 1. Первичный метаболизм в печени. Кровь с лекарственным средством из тонкого кишечника по воротной вене попадает в печень. Лекарственное средство может метаболизироваться до распределения в других тканях. [Например, > 90 % нитроглицерина разрушается при однократном прохождении через печень] (рис. 2.3).

Рисунок 2.3. Первичный метаболизм лекарственных средств
в печени при приеме через рот
2-й недостаток. ↓ Всасывание при кишечной непроходимости, недостаточном кровообращении в ЖКТ, атрофии его слизистой.
3-й недостаток. Замедляется попадание лекарственных средств в ткани-мишени. [Например, лекарственное средство от головной боли должно пройти пищевод, желудок, кишечник, печень, гематоэнцефалический барьер].
2. Сублингвально
Преимущества. 1. Лекарственное средство попадает в верхнюю полную вену, минуя печень. 2. Не разрушается HCl и ферментами ЖКТ (не контактирует).
Недостатки. 1. Невозможен прием лекарственных средств с неприятным вкусом. [Например, горький хлорамфеникол]. 2. Малая площадь всасывания. Поэтому используют сильнодействующие гидрофобные лекарственные средства. [Например, нитроглицерин].
3. Ректально. Чаще применяют: седативные, противорвотные, жаропонижающие, слабительные, теофиллин.
Применяют: 1) у детей, 2) у сопротивляющихся больных, 3) у больных с плохим венозным доступом, 4) при устойчивой рвоте, 5) при непроходимости кишечника, 6) при бессознательном состоянии, 7) при заболеваниях прямой кишки и смежных органов.
Преимущества. См. сублингвально. [Примечание. Лекарственное средство всасывается в нижнюю полую вену].
Недостатки: 1) негигиеничность; 2) невозможность использования на работе, в пути; 3) отказ больных.
Парентерально. Применяют: 1) лекарственные средства, плохо всасывающиеся в ЖКТ (например, тубокурарин); 2) разрушающиеся в ЖКТ (например, инсулин); 3) при бессознательном состоянии; 4) для достижения быстрого эффекта.
1. На роговицу
Недостаток. Частое применение высоких концентраций тимолола на воспаленную или травмированную роговицу может вызвать обострение бронхиальной астмы и хронической сердечной недостаточности.
2. Интраназально
Преимущество. Минимальные побочные эффекты.
Недостаток. Ограниченное применение. [Например, воспаление тканей носа].
3. Ингаляционно. Используют: 1) аэрозоли, 2) газы, 3) летучие жидкости, 4) порошки. [Примечание. Противопоказана ингаляция: норэпинефрина, хлористого кальция(некроз легких), бикарбоната натрия(↓ синтез сурфактанта с развитием ателектазов)].
4. Через кожу (трансдермально, ТТС). [Примечание. ТТС – терапевтическая транспортная система]. Развивается системное действие после наложения лекарственных средств на здоровую кожу в виде пластыря.
Всасывание с поверхности кожи зависит от: 1) ее проницаемости (у детей ↑), 2) кровотока (↓ при применении вазоконстрикторов), 3) влажности (↓ при применении антагонистов мускарина), 4) повреждений. Наиболее быстро всасываются гидрофобные лекарственные средства, наложенные на влажную кожу. Чаще применяют нитроглицерин, клонидин, фентанил, гиосцин.
Преимущества. 1. Длительное поступление лекарственных средств. [Например, гиосцин при кинетозах. Приклеивают за ухом]. 2. После удаления ТТС действие прекращается постепенно.
Недостатки. 1. Замедляется начало действия. 2. Долгодействующие фторированные глюкокортикоиды (особенно при наложении на воспаленную кожу под повязкой) угнетают надпочечники. 3. При нанесении на ожоговую поверхность мафенида может развиться ацидоз, а нитрата натрия– потеря солей.
5. На кожу
Применение. Заболевания кожи.
6. Внутриартериально
Применение. 1. Сосудосуживающие в артерию брыжейки при ЖКТ-кровотечении. 2. Сосудорасширяющие в артерию брыжейки при ее тромбозе. 3. Цитостатики в артерию, перфузирующую опухоль. [Например, при саркоме руки].
7. Внутривенно. Вводят медленно, часто капельно.
Преимущества. 1. Отсутствует первичный метаболизм в печени. 2. Быстрое начало действия. 3. Высокая точность дозы.
Недостатки. Гемолиз эритроцитов и другие побочные эффекты в результате быстрой доставки ↑ концентраций лекарственных средств в кровь и ткани. [Например, быстрое введение барбитуратов вызывает остановку дыхания (нейротоксичность)].
8. Внутримышечно
Преимущества 1. Можно вводить депо-лекарственные средства. [Например, эмульсии]. По мере диффузии растворителя из мышцы лекарственное средство покидает место введения. 2. Лечебная концентрация в крови поддерживается дольше, чем при введении в вену. [ Например протамин-цинк-инсулин.Медленно диффундирует из мышцы, оказывая длительное действие].
Недостатки. 1. ↓ Всасывание при шоке и остановке сердца. 2. В месте введения может возникнуть боль ( например, кислые растворы), абсцесс (например, нестерильные растворы), гематома (например, при ↓ свертываемости крови).
9. Подкожно
Преимущество. Безопаснее внутривенного. Нет риска нарушения дыхания и кровообращения, потому что концентрация в ЦНС ↑ медленно.
Недостатки. 1. Объем < 1 мл. 2. Вариабельность всасывания.
10. Внутрибрюшинно. [Например, антибиотики в диализат при перитоните].
11. Внутрипузырно. [Например, промывание мочевого пузыря амфотерицином Впри его микозе].
Недостатки. 1. Гипонатриемия при использовании водных растворов. 2. Перегрузка жидкостью при использовании изотонических солевых растворов.
В таблице 2.1 представлена сравнительная характеристика путей введения лекарственных средств.
Таблица 2.1. Сравнительная характеристика путей введения лекарственных средств
| Критерий | Энтерально | Парентерально |
| 1. Начало действия | Медленное | Быстрое |
| 2. Всасывание | Частичное | Полное |
| 3. Первичный метабо- лизм в печени | Чаще да | Нет |
| 4. Выполнение | Самостоятельно | Часто медперсонал |
| 5. Вероятность боли и инфицирования | Нет | Да |
| 6. Токсичность от ле- чебных доз | Нет | Да (при быстром введении в вену) |
| 7. Необходимость рас- творения | Нет | Часто да |
Требования, предъявляемые к лекарственным формам для инъекций
1. Растворитель не должен раздражать ткани (изотоничность, физиологическое значение рН). 2. Если растворы вводят в ↑ количестве, в качестве растворителей лекарственных средств используют изотонические растворы(натрия хлорида 0,9 % для инъекций, глюкозы). 3. Растворы должны быть стерильными, стойкими, апирогенными. 4. Растворы в ампулах пригодны только для однократного применения. 5. Растворы не должны быть мутными, содержать примеси или осадок.
Всасывание лекарственных средств. Это их поступление из места введения (ЖКТ, мышцы и т.д.) в кровь.
Механизмы всасывания лекарственных средств из ЖКТ: 1) фильтрация, 2) активный транспорт, 3) пассивная диффузия, 4) пиноцитоз.
1. Фильтрация. Водорастворимые молекулы с молекулярной массой <100 дальтон проходят из ЖКТ в кровь через каналы и поры в эпителии («просеиваются как через сито»). [Например, литий]. Ведущая сила – градиент.
2. Активный транспорт. Всасываются большие водорастворимые молекулы, которые не прошли через сито (например, флуоурацил). Необходим белок-переносчик. Расходуется АТФ. Лекарственное средство способно всасываться против градиента.
3. Пассивная диффузия. Всасываются жирорастворимые молекулы любого размера (например, фенобарбитал). Растворяются в липидном бислое мембран эпителия ЖКТ. Ведущая сила – градиент.
4. Пиноцитоз. Всасывание лекарственных средств по типу питания амёбы. Выпячивается мембрана эпителия ЖКТ. Захватывается лекарственное средство. Образуется вакуоль. Движется в сторону капилляра (например, жирорастворимые витамины) (рис. 2.4).
 | |||
 |

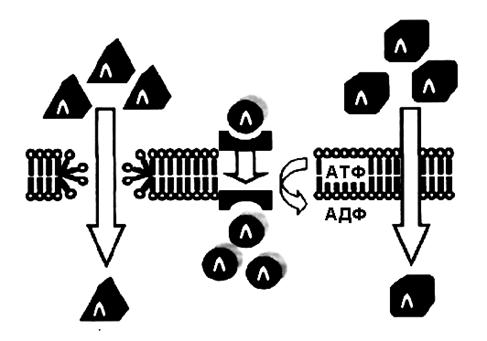
Рисунок 2.4. Схематическое изображение прохождения
лекарственным средством (л) клеточной мембраны эпителия ЖКТ. [Примечание. Пиноцитоз не представлен]
Влияние рН на всасывание лекарственных средств. Многие лекарственные средства – слабые кислоты (например, кислота ацетилсалициловая) или слабые основания (например, фенитоин). Слабые кислоты высвобождают Н+ и приобретают отрицательный заряд (А-). Слабые основания получают Н+ и приобретают положительный заряд (В+).
Лекарственные средства проходят через мембраны, если они не заряжены (рис. 2.5).

Рис.2.5. Проникновение неионизированной формы слабой кислоты (А)
и слабого основания (Б) через липидную мембрану
Cлабые кислоты лучше всасываются (не заряжены) в кислой среде (в желудке). Слабые основания – в щелочной (в кишечнике). При отравлениях слабой кислотой дают щелочное питье.
Физические факторы, влияющие на всасывание: 1) кровообращение в участке всасывания, 2) поверхность всасывания, 3) время контакта с поверхностью всасывания.
1. Кровообращение в участке всасывания. В тонком кишечнике более выраженное, чем в желудке. Поэтому всасывание лекарственных средств из тонкого кишечника более интенсивное, чем из желудка.
2. Поверхность всасывания. Тонкий кишечник богат ми-кроворсинками. Имеет бóльшую поверхность, чем желудок. Поэтому всасывание лекарственных средств из кишечника более эффективное, чем из желудка.
3. Время контакта с поверхностью всасывания. Если лекарственное средство проходит по ЖКТ быстро (например, при поносе), оно плохо всасывается. С другой стороны, при наличии в желудке пищи замедляется его опорожнение и, тем самым, всасывание лекарственных средств.
Биодоступность. Это степень всасывания лекарственных средств. Выражается как часть введенного лекарственного средства, которая попадает в кровь в неизмененном виде. [Например, если через рот принято 100 мг лекарственного средства, а в кровь попало 70 мг, биодоступность = 70%. При внутривенном введении биодоступность = 100%].
Определение биодоступности. Площадь под кривой концентрации лекарственного средства в плазме от времени при введении через рот или другим путем, за исключением внутривенного, делят на таковую при внутривенном введении и умножают на 100 (рис. 2.6).

Рисунок 2.6. Определение биодоступности.
[АUС – площадь под фармакокинетической кривой]
Факторы, влияющие на биодоступность: 1) распадаемость таблетки, 2) метаболизм в печени, 3) растворимость,
4) разрушение в ЖКТ, 5) особенности лекарственной формы.
1. Распадаемость таблетки. [Например, быстрораспадаемый шипучий аспирин Упсаимеет бóльшую биодоступность, чем обычный].
2. Метаболизм в печени. Если лекарственное средство быстро метаболизируется, его количество в крови низкое (низкая биодоступность). [Например, пропранолол]. Эффективную дозу таких лекарственных средств подобрать трудно.
3. Растворимость лекарственных средств. [Например, водорастворимые всасываются из ЖКТ частично. Не проходят через липиды мембран эпителия. Низкая биодоступность].
4. Разрушение в ЖКТ. Некоторые лекарственные средства разрушаются в ЖКТ (например, инсулин). Не назначают через рот. Не попадут в кровь. Биодоступность = 0.
5. Особенности лекарственной формы. [Например, степень измельчения, форма соли, полиморфизм кристаллов, наполнители]. Влияют на растворение, всасывание. Поэтому одно и то же лекарственное средство, выпускаемое различными фирмами, может иметь различную биодоступность.
Транспорт и распределение лекарственных средств. Это процесс, при котором лекарственное средство покидает поток крови и проникает в межтканевую жидкость и клетки.
Факторы, влияющие на транспорт и распределение лекарственных средств: 1) кровоток, 2) проницаемость капилляров, 3) степень связывания с белками.
Кровоток. В мозге, печени, почках интенсивнее, чем в мышцах. В жировой ткани медленный. Ткани с интенсивным кровотоком первоначально получают бóльше лекарственных средств.
Проницаемость капилляров. Определяется: 1) структурой капилляра, 2) строением лекарственных средств.
Структура капилляра. Между клетками эндотелия синусоидных капилляров (печень, костный мозг, селезенка) имеются щели. Белки плазмы проходят через них. В селезенке проходят даже эритроциты. В мозге, семенниках и других соматических капиллярах щелей нет.
Гематоэнцефалический барьер. Жирорастворимые лекарственные средства проходят через эндотелий капилляров ЦНС потому, что растворяются в их мембране. Заряженные водорастворимые лекарственные средства не проникают в ЦНС по 3-м причинам: 1) не проходят через липидный бислой мембран эндотелия капилляров ЦНС, 2) между клетками эндотелия капилляров ЦНС нет щелей, 3) капилляр окружен астроцитами. В совокупности это составляет гематоэнцефалический барьер (рис. 2.7). [Примечание. Отсутствует у новорожденных].


Рисунок 2.7. Гистогематический (печень) и гематоэнцефалический
барьеры
Другие барьеры на пути распределения лекарственных средств: 1) гемато-тестикулярный, 2) плацентарный.
Строение лекарственных средств. Жирорастворимые лекарственные средства имеют однородное распределение электронов. Поэтому не заряжены. Растворяются в липидах мембран. Проникают в клетки. Водорастворимые имеют неоднородное распределение электронов. Поэтому заряжены. Не проходят через мембраны клеток. Диффундируют через межклеточные щели.
Связывание лекарственных средств с белками. Связанное с белками плазмы лекарственное средство – большая молекула. Замедляется его выход из сосудистого русла.
Модели распределения лекарственных средств: 1) однокамерная, 2) двухкамерная.
Однокамерная. Организм условно рассматривается как одна камера. Лекарственное средство распределяется равномерно.
Двухкамерная модель. Организм условно делится на 2 камеры, разделенные полупроницаемой мембраной: 1) центральную, 2) периферическую.
Центральная (меньшая) камера. Это кровь и интенсивно кровоснабжаемые органы: печень, ЦНС, щитовидная железа, костный мозг.
Периферическая (бóльшая) камера. Это плохо кровоснабжаемые органы: мышцы, кости, хрящи, жировая клетчатка, кожа.
После внутривенного введения лекарственное средство быстро распределяется в центральной камере, затем медленно – в периферической.
Объём распределения. Это объем воды, в которой распределено лекарственное средство. Рассчитывают по отношению количества лекарственного средства в организме (числитель) к его концентрации в плазме (знаменатель).
Водные компартменты организма. В организме человека массой 70 кг условно выделяют 3 водных компартмента, в которых движется лекарственное средство: 1) плазма – 4 литра; 2) межтканевая жидкость (МТЖ, лимфа) – 10 литров; 3) внутриклеточная жидкость – 28 литров (рис. 2.8). [Примечание. В организме детей воды больше, чем у взрослых].
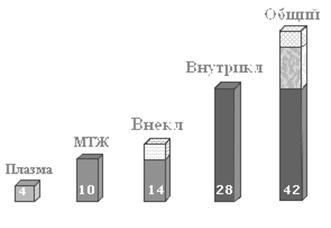
Рисунок 2.8. Сравнительная характеристика объемов распределения воды у человека с массой тела 70 кг
Плазменный компартмент. Водорастворимое, с большой молекулярной массой, лекарственное средство (например, альтеплаза) или связанное с белками плазмы (например,варфарин), не может покинуть кровь через маленькие щели между клетками эндотелия. Оказывается в ловушке в плазме (≈ 4 л жидкости у человека с массой тела 70 кг). [Примечание. Малый объем распределения чаще свидетельствует об интенсивном связывании лекарственных средств с альбумином плазмы].
Внеклеточная жидкость. Водорастворимая малая молекула (например, литий) выйдет из крови в межтканевую жидкость через щели между клетками эндотелия. Не проникнет в клетки через липидный бислой мембран. Распределится в объеме, который является суммой плазмы и межтканевой жидкости. Вместе они составят внеклеточную жидкость (≈ 14 л у человека с массой тела 70 кг).
Общая вода организма. Гидрофобное лекарственное средство (например,фенобарбитал) выйдет из плазмы в межтканевую жидкость. Затем попадет в клетки путем растворения в мембранах. Распределится в объеме 42 литра у человека с массой тела 70 кг. [Примечание. Большой объем распределения чаще свидетельствует об интенсивном связывании лекарственных средств с тканями].
Элиминация. После распределения лекарственного средства в организме наступает его выведение (элиминация). Лекарственное средство покидает ткани и выводится.
Окончательное распределение лекарственных средств, кажущийся объём распределения. Вместо равномерного распределения лекарственных средств в различных компартментах наблюдается его захватывание компонентами клеток (например, липидами – в адипоцитах и мембранах клеток, белками – в плазме и внутри клеток, нуклеиновыми кислотами – в ядрах). Поэтому объем, в котором распределяется лекарственное средство, – кажущийся.
Объем, в котором распределяется лекарственное средство, определяют путем введения стандартной дозы лекарственного средства. Вначале оно содержится в плазме. Затем может проникнуть в межтканевую жидкость и клетки. После этого лекарственное средство достигает постоянной концентрации в плазме, которая сохраняется в течение времени (рис. 2.9).

Рисунок 2.9. Концентрация лекарственного средства в плазме после его однократного введения в вену во время = 0.
[Примечание. Для упрощения предполагается, что оно не выводится]
В действительности, лекарственное средство выводится из организма. На участке кривой концентрации лекарственного средства в плазме от времени регистрируются две фазы. Первоначальное быстрое ↓ концентрации в плазме обусловлено фазой быстрого распределения. В этот период лекарственное средство покидает сосудистое русло и проникает в межтканевую и внутриклеточную жидкости. Потом следует фаза медленного выведения, во время которой лекарственное средство покидает кровь и выводится из организма биотрансформацией в печени и/или экскрецией (рис. 2.10).

Рисунок 2.10. Концентрация лекарственного средства в плазме
после его однократного введения во время = 0
Составные части элиминации лекарственных средств: 1) биотрансформация, 2) выведение.
Константа скорости элиминации. Это % ↓ концентрации лекарственного средства в крови в единицу времени. Отражает долю лекарственного средства, выводимого из организма за единицу времени.
Период полувыведения. Это время, в течение которого концентрация лекарственного средства в плазме ↓ в 2 раза. Если период полувыведения 5 часов, то в течение 10 часов концентрация лекарственного средства в плазме ↓ на 75%. Показатель ↑ при: 1) ↓ почечного кровотока (например, при кровотечении); 2) ↓ элиминации лекарственных средств (например, при заболеваниях почек); 3) ↓ скорости их метаболизма (например, при заболеваниях печени).
Клиренс. Это «очищение» плазмы от лекарственного средства. Выражается как объём плазмы, из которой удалено все лекарственное средство в единицу времени (например, л/час) (рис. 2.11).

Рисунок 2. 11. Схематическое представление клиренса
Биотрансформация. Печень – основное место биотрансформации лекарственных средств.
Реакции метаболизма лекарственных средств. Почки не могут выводить жирорастворимые молекулы. Они проходят через мембраны эпителия канальцев и попадают из мочи в кровь. Поэтому жирорастворимые молекулы метаболизируются в печени до водорастворимых.
Фазы биотрансформации: I (несинтетическая), II (синтетическая).
Фаза І. Это реакции окисления, восстановления, гидролиза. Жирорастворимые молекулы превращаются в слабо полярные водорастворимые метаболиты путем внедрения или обнажения полярных групп (–ОН, –NH2). При этом ↓ (чаще всего),
↑ или не изменяется фармакологическое действие лекарственных средств. Реакции фазы I, в основном, катализируют цитохромы Р450.
Фаза ІІ. Это реакции коньюгации. Если метаболит, образованный в фазе І, достаточно растворим в воде, он выводится почками. Однако многие жирорастворимые метаболиты подвергаются всасыванию из мочи в кровь. В печени вступают в реакции конъюгации с эндогенными субстратами (глюкуроновая, серная и уксусная кислоты, аминокислоты, глутатион). Образуются большие водорастворимые молекулы. Они не могут попасть из мочи в кровь. Удаляются. Глюкуроконъюгация – наиболее частая из реакций конъюгации.
Факторы, изменяющие биотрансформацию лекарственных средств: 1) генетические (генетический полиморфизм ферментов метаболизма), 2) курение, 3) пестициды, 4) возраст, 5) пол, 6) другие лекарственные средства, 7) эндогенные соединения, 8) заболевания.
Многие лекарственные средства (например, фенобарбитал) вызывают индукцию цитохромов Р450 (↑ его содержания). ↑ Метаболизм как самого лекарственного средства, так и других лекарственных средств, подвергающихся биотрансформации цитохромами Р450 (рис. 2.12).
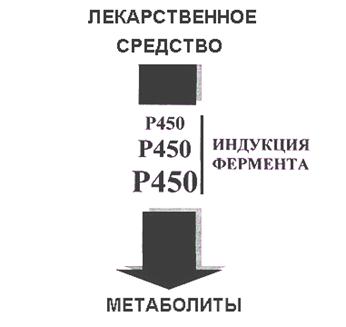
Рисунок 2.12. Схематическое представление индукции
цитохромов Р450
↓ Метаболизма лекарственных средств. Встречается при конкуренции между лекарственными средствами (например, эритромицин) за цитохромы Р450.
Выведение (элиминация) лекарственных средств и/или их метаболитов. Осуществляется: почками, ЖКТ, легкими; молочными, слезными, потовыми железами. Элиминация более длительна, чем всасывание.
Количественные показатели скорости выведения лекарственных средств: 1) период полувыведения, 2) константа скорости элиминации; 3) клиренс (см. выше).
РЕЗЮМЕ. На своем пути к достижению цели (места действия) лекарственное средство преодолевает препятствия. Может ↓ его всасывание, ↑ его связывание с альбумином (лекарственное средство оказывается в «ловушке» в плазменном компартменте). Водорастворимые лекарственные средства не проходят через гематоэнцефалический и тестикулярный барьеры. В печени происходит интенсивный метаболизм многих из них. Попадая в клетки, лекарственные средства могут захватываться различными органеллами. После связывания с рецептором развивается фармакологический эффект.