ПУХ0ЛЕП0Д0БНЫЕ НОВООБРАЗОВАНИЯ КОСТЕЙ
ФИБРОЗНАЯ ДИСПЛАЗИЯу детей составляет 22 % всех новообразований лицевого скелета и является пороком развития костей в эмбриогенезе и в постнатальный период, по биологической сущности близкий к истинным опухолям. Болезнь проявляется в раннем детстве, прогрессирует до 16 лет с последующим (в большинстве случаев) самостоятельным угасанием процесса. Часто продолжительное время заболевание протекает бессимптомно, имеет циклическое течение, что обусловлено иммуно-эндокринным влиянием на развитие организма ребенка.
Среди различных вариантов болезни возможны диффузные поражения лицевых костей, описываемые под названием костной львиности (леонтиаза), деформирующий остоз (болезнь Педжета, деформирующая остеодистрофия) – болезнь недостаточно выясненной этиологии, чаще относят к диспластическим процессам, близким к опухолям. В основе лежат процессы функциональной непрерывной перестройки кости, проявляющиеся не только а разрушении кости, но и рост её, напоминающий рост опухоли.
М о р ф о л о г и ч е с к и в очагах поражения выявляются полиморфизм клеточных элементов и повышенная митотическая активность. В костях развивается ткань со всеми костеобразующими признаками, но с разной степенью дифференциации, начиная от первых фаз образования кости, размножения остеобластов и остеокластов и заканчивая формированием фиброзной ткани. Образование кости не завершается. Это остеобластная мезенхима, создающая кость незаконченного строения.
По характеру изменений в кости различают очаговую и монооссальную форму, синдром Олбрайта и херувизм. Очаговая форма встречается как в виде одиночного поражения одной из челюстей, так и многоочаговых поражений на одной или разных челюстях (монооссальное и полиоссальное поражение одно- или двустороннее). Суть заболевания состоит в превращении мезенхимальной ткани в фиброзную. Поэтому клиническая картина зависит от того, на какой стадии заболевания врач столкнулся с этой болезнью.
Ж а л о б ы на слабую боль в челюсти и незначительную деформацию тканей в начале заболевания. При его прогрессировании - выраженная деформация челюсти и боль в ней, чаще возникающая ночью.
К л и н и к а. При монооссальной форме - асимметрия лица за счет увеличения костной ткани, цвет кожи над новообразованием не изменяется. Пальпация пораженного участка челюсти безболезненна, опухоль плотная, поверхность ее может быть бугристой, слизистая оболочка над ней не изменена. На поздних стадиях в очаге поражения появляется боль.
При полиоссальной форме (или синдром Олбрайта)- поражение нескольких костей лица или его сочетание с очагами в других костях скелета (бедро, плечо), встречается реже, сопровождается разными видами врожденных дефектов (сужение аорты, атрофия зрительного нерва и т. п.), иногда выявляется диабет, характерны пигментные пятна коричневого цвета на туловище и конечностях ("географическая карта") и раннее (преждевременное) половое созревание(рис.53). Костные поражения являются эмбриональным пороком превращения мезенхимы в костную ткань.
Р е н т г е н о л о г и ч е с к и очаговая форма представлена участками "просветления" костной ткани круглой и овальной формы с ободком склероза по периферии и неравномерным истонченим кортикального слоя кости. Непрерывность его не нарушена. Периос-тальные наслоения отсутствуют (рис.51). При диффузной форме - отсутствуют четкие границы со здоровой костью, но заметен пе реход патологически измененной костной ткани в здоровую через участок кости крупнопетлистого строения (рис. 50). Характерен мелкосетчатый, пятнистый или "ватный" рисунок. Участки "просветления" могут быть множественными, разделенными плотными костными перепонками , что придает кости вид пчелиных сот (рис.50). Определяются массивные периостальные наслоения. При фиброзной дисплазии в/ч происходит односторонняя облитерация верхнечелюстной пазухи, Ro- гически определяющаяся ее затемнением (рис.51, 53 - г).
 а
а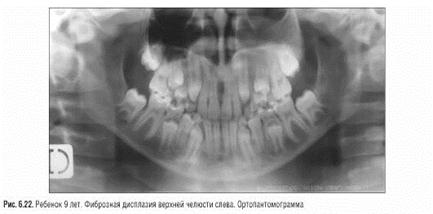 б
б
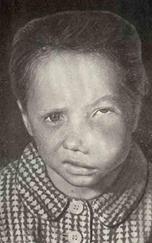
Рис. 51. Фиброзная дисплазия (леонтиаз или костная львиность) в/ч слева у ребенка 9 лет. Ортопантомограмма - б, а – внешний вид.

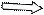

Рис. 52. Ребенок 8 лет. Херувизм. Внешний вид пациента (а). Ортопантомограмма (
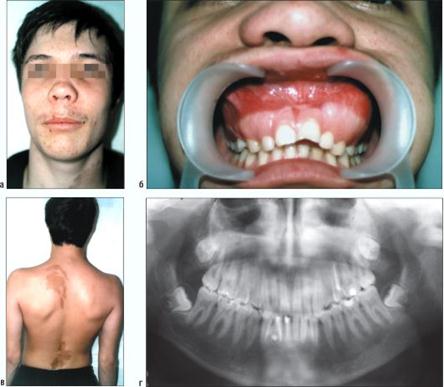
Рис. 53. Ребенок 16 лет. Синдромом Олбрайта. Внешний вид (а). Изменения в полости рта, вызванные разрастанием патологической ткани на в/ч (б). Пигментные пятна на коже спины (в). Ортопантомограмма (г)
А - Б -
|
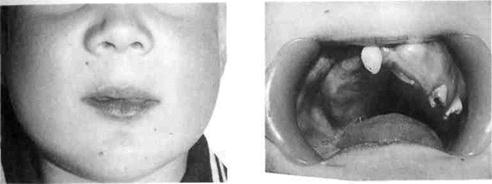
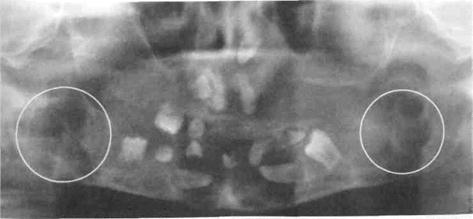
| Рис. 54. Фиброзная дисплазия у ребенка 9 лет. А- внешний вид ребенка; Б- деформированная в/ч того же ребенка, частичная адентия В- Ортопантомограмма того же ребенка |
ХЕРУВИЗМ- своеобразная форма фиброзной дисплазии костей лицевого скелета, отличающаяся семейно-наследственным характером поражения.(рис. 52), но в потомстве могут быть здоровые дети. Поражение встречается в одном или многих поколениях. Половой избирательности в наследовании не отмечается. Один из характерных признаков болезни - симметричное поражение челюстных костей. Наряду с этим наблюдаются множественные пороки развития зубов (ретенция, адентия, дистопия и т.д.) Т.е.имеется порок развития не только мезодермы, но и эктодермы. В отдельные периоды болезни может преобладать более бурное развитие одной из сторон, наступает асимметрия лица. Наблюдается три периода активации роста по мере прорезывания зубов: в 3-5 лет, 10 лет и в пубертатном периоде, после которого процесс регрессирует и самопроизвольно исчезает к 30 годам. Чем раньше возникает поражение, тем более бурно увеличивается объем тканей. Процесс начинает проявляться в 1-2 года, но более выражен и диагностируется в возрасте около 5 лет. На высоте проявлений херувизма лицо носителей порока имеет характерный вид: щеки утолщены, глазные яблоки смещаются вверх, лицо приобретает почти квадратную и одутловато-округлую форму, что делает детей похожих на херувимов с картин художников эпохи Возрождения.
М о р ф о л о г и ч е с к и отмечаются разрастания фиброзной ткани (часто с явлениями миксоматоза) и выраженной остеокластической реакцией.
К л и н и к а. Проявляется херувизм симметричным увеличением костной ткани в участке ветвей и углов н/ч, вследствие чего лицо становится подобно лицу херувима, которое изображается всегда круглым и пухлым, наблюдаются последствия нарушения зубообразования: адентия, ретенция зубов, дистопия и раннее выпадение зубов. При резком увеличении объема тканей нарушаются зрение, дыхание, глотание, жевание и речь.
Наиболее интенсивное развитие болезни приходится на возраст 11-16 лет, то есть на период полового созревания.
Р е н т г е н о л о г и ч е с к и утолщенная челюсть имеет ячеистый рисунок, кость вздута, кортикальная пластинка истончена. С возрастом количество полостей (ячеек) уменьшается вследствие оссификации. Кроме того, рентгенологически определяются множественные пороки развития зубов и твердых тканей зубов
Л е ч е н и е больных с херувизмом комплексное. В начале обычно проводится ортодонтическое лечение. В отдельных случаях, при нарушении функции, при резко выраженной деформации челюсти, вызванной ростом патологического очага; социальной дезадаптации ребенка, показано хирургическое лечение - выскабливание патологических очагов, как и при обычной фиброзной дисплазии. Операция моделирования челюсти проводится, как правило, в старшем возрасте по эстетическим показаниям и после оссификации патологических очагов. В дальнейшем при потере зубов, аномалиях формы их и т. п. показано зубопротезирование.
Патологические очаги характеризуются автономностью роста, возможностью рецидива при неполном удалении.
ДЕФОРМИРУЮЩИЙ ОСТОЗ ИЛИ Болезнь Педжета (БП).В 1877 г. английский хирург и патолог Джеймс Педжет. опубликовал статью о 5 пациентах с поражением скелета, преимущественно черепа и длинных костей нижних конечностей, сопровождающимся их утолщением, размягчением и деформацией, назвав это заболевание деформирующим оститом, предполагая, что в его основе лежит воспаление костной ткани. К 1882 г. он наблюдал уже 23 случая болезни и подробно описал не только клиническую картину, но и секционные данные.
 а
а 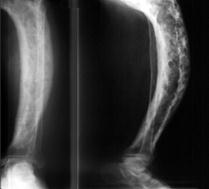 б
б
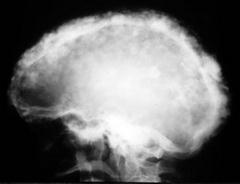
Рис. 55. Деформирующий остеоз. Изменения черепа (а) и длинных трубчатых костей (О-образно или саблевидно искривлены). Перестройка костной структуры при деформирующем остеозе. В костях отмечаются локальные очажковые уплотнения и разрежения.
БП имеети др. названия - деформирующий остоз, деформирующая остеопатия). БП – приобретенное хроническое заболевание, обусловленное локальными нарушениями ремоделирования костной ткани. Характерной чертой БП является локальность поражения скелета. При монооссальной форме БП изменения отмечаются в какой-либо одной кости При поражении нескольких костей патологический процесс локализуется, как правило, несимметрично. Наиболее часто (в нисходящем по частоте порядке) поражаются поясничный отдел позвоночника, мозговой отдел черепа, таз, бедренная, большая берцовая и плечевая длинные трубчатые кости (рис.55). Реже изменения выявляются в костях верхних конечностей, ключиц, лопаток, ребер, лицевого черепа, кистей и стоп.
К л и н и к а. Выделяют два крайних варианта БП: бессимптомный и клинически ярко выраженный, характеризующийся стойкими жалобами и множественными деформациями костей. Бессимптомный вариант отмечается примерно примерно в 25% всех случаев заболевания, обнаруживается обычно случайно, при анализе Ro-снимков, сделанных по другому поводу, или в процессе поиска объяснений повышенного уровня щелочной фосфатазы.
Генерализованный, полиоссальный встречается редко. Больные, жалуются на боли в костях и крупных суставах постоянного характера. При физикальном обследовании развиваются примечательные деформации скелета: выраженный кифоз с укорочением туловища и О-образное искривление нижних конечностей, приводящие к “обезьяньей” походке, а также увеличение размеров черепа, позволяющие с первого взгляда заподозрить диагноз БП у пожилого пациента. При генерализованном варианте заболевания можно выявить единственное системное проявление БП – сердечную недостаточность, обусловленную увеличением сердечного выброса вследствие повышенной васкуляризации измененной костной ткани. Заболевание может осложняться развитием деформирующего артроза коленного или тазобедренного суставов. Вторым осложнением заболевания могут быть патологические переломы. Они очень характерны и называются «банановыми». В некоторых случаях патологический перелом бывает первым проявлением заболевания.
Наиболее опасным осложнением БП является возможность малигнизации. Развитие остеогенных сарком длинных трубчатых и плоских костей описаны в литературе. Возможно на почве болезни развитие ретикулярной саркомы, фибросаркомы, а из доброкачественных опухолей — остеобластокластомы.
Д и а г н о з БП устанавливается исключительно с помощью рентгенографии. Характерные изменения в разных отделах скелета описаны исчерпывающим образом, в том числе и в отечественной литературе. Для уточнения степени распространенности КБП ориентировочное значение имеет сцинциграфия скелета
Л е ч е н и е. При БП лечение требуется не во всех случаях, но часто бывает необходимо не только, но и хирургическое лечение. Помимо симптоматической терапии, основными лекарственными препаратами в настоящее время являются антирезорбционные препараты, бисфосфонаты, кальцитонины и пликамицин. Эти препараты способны устранять костную боль, гипертермию тканей над пораженными отделами костей и, главное, замедлять избыточную скорость ремоделирования костной ткани
В молодом возрасте после хирургического лечения опухолеподобное увеличение пораженной кости не прекращается, поэтому операцию целесообразно проводить у взрослых при полной стабилизации процесса. Однако и в этом случае возможна периодическая активация костных изменений. Резкое увеличение отдельных участков лицевого черепа, уродующее внешность больных и приводящее к функциональным нарушениям, заставляет осуществлять оперативное вмешательство задолго до стабилизации процесса и созревания костной ткани.