Практический курс ИВЛ Глава 1. Принципы устройства респираторов
Царенко С. В.
Практический курс ИВЛ

Аннотация
В работе представлены основные сведения об общих принципах проведения ИВЛ, а также устройстве респираторов. Описаны классические и современные режимы ИВЛ. Большое внимание уделено особенностям применения искусственной вентиляции легких при различной патологии: заболеваниях и повреждениях мозга, остром респираторном дистресс-синдроме, обструктивных болезнях легких, заболеваниях и повреждениях органов брюшной полости, различных видах шока и заболеваниях сердца.
Год издания: 2007
ISBN: 5-225-03892-1
Оглавление
Предисловие
Глава 1. Принципы устройства респираторов
1.1. Центр управления
1.2. Источники медицинских газов
1.3. Смеситель газов
1.4. Устройства для увлажнения и очистки дыхательной смеси
1.5. Клапаны вдоха и выдоха
1.6. Датчики контроля потока и давления
Глава 2. Механические свойства легких и общие принципы проведения ИВЛ
Глава 3. Алгоритмы ИВЛ
3.1. Алгоритм Assist Control
3.2. Алгоритмы IMV и SIMV
Глава 4. Классические режимы ИВЛ
4.1. Принципы описания режима ИВЛ
4.2. Обязательные вдохи, контролируемые по объему - режим Volume Control
4.3. Обязательные вдохи, контролируемые по давлению
4.3.1. Режим Pressure Limited Ventilation (PLV)
4.3.2. Режим Pressure Control
4.4. Вентиляция по требованию
4.4.1. Режим Pressure Support
4.4.2. Режим Continuous Positive Airway Pressure (CPAP)
Глава 5. Современные режимы ИВЛ
5.1. Режимы Biphasic Positive Airway Pressure (BIPAP) и Airway Pressure Release Ventilation (APRV)
5.2. Режим Bilevel Positive Airway Pressure (BiPAP)
5.3. Двойные режимы
5.3.1.Режим Pressure Regulated Volume Control (PRVC)
5.3.2.Режим Volume Assured Pressure Support (VAPS)
5.4. Серворежимы
5.4.1. Режим Mandatory Minute Ventilation (MMV)
5.4.2. Режим Volume Support
5.4.3. Режим Adaptive Support Ventilation (ASV)
5.5. Использование небулайзеров и режим Trachea Gas Insufflations (TGI)
5.6. Автоматическая вентиляция
5.7. Электронная экстубация - режим Automated Tube Compensation (ATS)
5.8. Режим Proportional Assist Ventilation (PAV)
5.9. Режим Neurally Adjusted Ventilation Assisted (NAVA)
Глава 6. Классификация респираторов
6.1. Нереанимационные и транспортные модели
6.2. Базовые модели
6.3. Модели с расширенными функциями
6.4. Модели высшего уровня
Глава 7. Проведение ИВЛ транспортными респираторами
7.1. Режим PLV в транспортных моделях
7.2. Режим Volume Control в транспортных моделях
7.3. Режимы СРАР и BiPAP в транспортных респираторах
7.4. Отлучение от респиратора
Глава 8. Проведение ИВЛ респираторами базовых моделей
8.1. Режим Volume Control в базовых моделях
8.2. Режимы Pressure Control, Pressure Support и СРАР в базовых моделях
8.3. Отлучение от респиратора
Глава 9. Проведение ИВЛ респираторами с расширенными функциями
9.1. Режим Volume Control в респираторах с расширенными функциями
9.2. Режим Pressure Control в респираторах с расширенными функциями
9.3. Режимы Pressure Support, СРАР, BiPAP и APRV, двойные режимы и серворежимы в респираторах с расширенными функциями
9.4. Отлучение от респиратора
9.5. Использование графического анализа
Глава 10. Проведение ИВЛ респираторами высшего класса
10.1. Анализ дыхательных кривых
10.1.1. Оценка соответствия работы респиратора потребностям больного
10.1.2. Раздельная оценка податливости легких и грудной клетки
10.1.3. Подбор оптимальной скорости пикового потока
10.1.4. Диагностика непреднамеренного ауто-РЕЕР
10.2. Построение кривой (петли) статической податливости
10.3. Режим Pressure Support в респираторах высшего класса
10.4. Режим BIPAP в респираторах высшего класса
10.5. Другие режимы вентиляции в респираторах высшего класса
Глава 11. Особенности применения ИВЛ при различных клинических ситуациях
11.1. ИВЛ при ОПЛ и ОРДС
11.1.1. Первая стадия ОРДС - маневры рекрутмента легких
11.1.2. Вторая стадия ОРДС - предупреждение баро- и волюмотравмы
11.1.3. Третья стадия ОРДС - учет неравномерности восстановления функций легких
11.2. ИВЛ при острой бронхообструкции и ХОБЛ
11.2.1. Способы оценки ауто-РЕЕР
11.2.2. Основные принципы респираторной поддержки больных с бронхообструкцией
11.2.3. Режимы и алгоритмы ИВЛ при бронхообструкции
11.3. ИВЛ при заболеваниях и поражениях мозга
11.4. ИВЛ при травмах и болезнях органов брюшной полости
11.5. ИВЛ при заболеваниях сердца
11.6. ИВЛ при гиповолемическом, геморрагическом и септическом шоке
Послесловие
Список литературы
Предисловие
Настоящее руководство не ставит целью дать всеобъемлющую оценку всех аспектов современной искусственной вентиляции легких (ИВЛ). Книга посвящена простым алгоритмам использования современных респираторов, которые могут быть применены анестезиологами-реаниматологами в повседневной деятельности вне зависимости от того, в каком учреждении они работают и каким респиратором пользуются.
В руководстве вниманию читателя предложена система оценки многочисленной респираторной техники, которая в настоящий момент "наводнила" российский рынок. Обилие моделей, производителей, различных названий режимов вентиляции создает большие проблемы для практикующих врачей и организаторов здравоохранения. Особенно сложное положение у последних, поскольку в большинстве случаев они не являются специалистами в вопросах искусственной вентиляции легких. В результате решение вопроса о закупке аппаратов ИВЛ принимается на основании случайных характеристик, часто далеких от реальной практики респираторной поддержки. К ним относятся:
1) знакомое название фирмы-производителя;
2) существование в респираторе такого режима вентиляции, который отсутствует в других моделях;
3) выполнение аппаратом функций, которые большинство специалистов считают необходимыми.
Однако ни один из перечисленных критериев не может быть решающим, хотя все они должны приниматься во внимание при выборе респираторной техники.
Знакомое название фирмы-производителя свидетельствует о наличии у нее опыта в изготовлении дыхательной аппаратуры. Но у одной и той же компании могут быть неудачные и хорошие модели. Примером является широкая популярность респираторов компании "Puritan-Bennett" (PB). Надежность и уникальность модели РВ 7200, получившей заслуженное признание среди практикующих реаниматологов, привели к тому, что все аппараты данного производителя стали считаться абсолютными лидерами. Однако респиратор РВ 7200 в настоящий момент морально устарел. Сменивший его РВ 840 вполне может претендовать на место в лидирующей группе. Остальные модели "Puritan-Bennett" или слишком просты (РВ 740, РВ 760), или мало подходят для целей интенсивной терапии (LP-10, Achieva).
С другой стороны, ряд известных и надежных компаний просто сменили названия, и опираться при покупке респиратора только на имя фирмы-изготовителя нельзя. Аппараты ИВЛ фирмы "Siemens" теперь выпускает компания "Maquet". Заслужившие законное признание фирмы "Bird" и "Bear" сейчас объединились под названием "Viasys".
Наличие особого режима вентиляции также не может быть причиной выбора. Во-первых, ряд компаний называют один и тот же режим по-разному. Примером может служить несколько названий режима двухуровневой поддержки давления в дыхательных путях, чаще всего известного как BIPAP. Во-вторых, появление в новых моделях респираторов некоторых режимов отнюдь не является гарантией их необходимости в реальных ситуациях. Только многолетняя клиническая практика покажет, действительно ли предлагаемые режимы имеют существенные преимущества перед уже имеющимися. Данное положение касается большинства способов вентиляции по принципу обратной связи: режимов PAV, АТС, VAPS, а также режима TGI и др.
Очевидно, что главное в аппарате - соответствие его возможностей тем требованиям, которые большинство специалистов считают обязательными для проведения современной респираторной поддержки. Однако и тут встречаются проблемы. Долгое время возможность графического изображения динамических петель "давление-объем" и "поток-объем" считалась настолько важной, что зачастую определяла оценку аппарата. В настоящее время выяснилось, что динамические петли не несут дополнительной визуальной информации по сравнению с обычным графическим анализом кривых давления, потока и объема. Практическая польза от их построения заключается в расчете работы дыхания. Респиратор должен не только "рисовать" на своем экране петли, но и рассчитывать работу, потраченную на преодоление эластичности легких и проходимости дыхательных путей.
Автору известны только несколько изданий на русском языке, посвященных практическому применению ИВЛ. Некоторые из них вышли очень небольшим тиражом [Брыгин П. А., 1998; Колесниченко А. П., Грицан А. И., 2000; Канус И. И., Олецкий В. Э., 2004], в других [Кассиль В. Л. и др., 1997, 2003, 2004] изданиях не ставились упомянутые прикладные задачи. Учитывая это, в настоящем руководстве сделана попытка описать те объективные характеристики респиратора, которые действительно отражают его класс и качество. Большое внимание уделено особенностям использования различных типов современных респираторов в повседневной клинической работе. Нетрадиционные методы респираторной поддержки: неинвазивная и высокочастотная вентиляция, использование оксида азота, гелиево-кислородной смеси, в настоящем издании подробно не рассматриваются.
Учитывая прикладной характер руководства, автор счел возможным не приводить в нем результаты анализа литературы, а остановиться только на тех источниках, без которых представляемая вниманию читателя информация могла бы выглядеть голословной.
Глава 1. Принципы устройства респираторов
Аппарат ИВЛ состоит из следующих составных частей (рис. 1.1):
• центр управления;
• источники медицинских газов;
• смеситель кислорода и воздуха;
• устройства для увлажнения и очистки дыхательной смеси;
• дыхательный контур с клапанами вдоха и выдоха;
• датчики контроля потока и давления.
Основную задачу, которую решает респиратор, можно сформулировать следующим образом: респиратор должен смешать в заданных пропорциях воздух и кислород, очистить и увлажнить их, после чего подать под положительным давлением в дыхательные пути больного согласно определенному алгоритму. При этом аппарат ИВЛ должен осуществлять контроль безопасности всех производимых им действий.
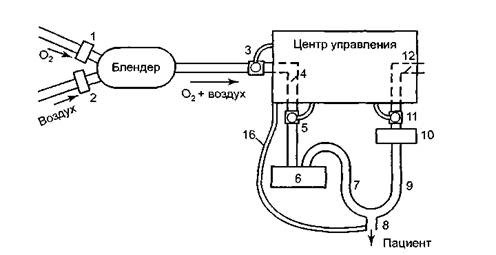
Рис. 1.1.. Схема аппарата ИВЛ с активным увлажнителем и датчиками потока; 1, 2 - фильтры очистки поступающих газов; 3 - кислородный датчик; 4 - клапан вдоха; 5 - дополнительный датчик потока; 6 - активный увлажнитель; 7 - колено вдоха дыхательного контура; 8 - Y-образное соединение дыхательного контура с интубационной трубкой; 9 - колено выдоха дыхательного контура; 10 -фильтр очистки выдыхаемого воздуха; 11-основной датчик потока; 12 -клапан выдоха; 13 - фильтр-тепловлагообменник; 14 - проксимальный датчик давления; 15 - дистальный датчик давления; 16 - магистраль небулайзера; 17 - совмещенный дистальный клапан вдоха-выдоха.

Рис. 1.1.. Схема аппарата ИВЛ с фильтром-тепловлагообменником и датчиками давления; 1, 2 - фильтры очистки поступающих газов; 3 - кислородный датчик; 4 - клапан вдоха; 5 - дополнительный датчик потока; 6 - активный увлажнитель; 7 - колено вдоха дыхательного контура; 8 - Y-образное соединение дыхательного контура с интубационной трубкой; 9 - колено выдоха дыхательного контура; 10 -фильтр очистки выдыхаемого воздуха; 11-основной датчик потока; 12 -клапан выдоха; 13 - фильтр-тепловлагообменник; 14 - проксимальный датчик давления; 15 - дистальный датчик давления; 16 - магистраль небулайзера; 17 - совмещенный дистальный клапан вдоха-выдоха.

Рис. 1.1.. Схема аппарата ИВЛ с дистальным совмещенным клапаном вдоха-выдоха (транспортные модели). 1, 2 - фильтры очистки поступающих газов; 3 - кислородный датчик; 4 - клапан вдоха; 5 - дополнительный датчик потока; 6 - активный увлажнитель; 7 - колено вдоха дыхательного контура; 8 - Y-образное соединение дыхательного контура с интубационной трубкой; 9 - колено выдоха дыхательного контура; 10 -фильтр очистки выдыхаемого воздуха; 11-основной датчик потока; 12 -клапан выдоха; 13 - фильтр-тепловлагообменник; 14 - проксимальный датчик давления; 15 - дистальный датчик давления; 16 - магистраль небулайзера; 17 - совмещенный дистальный клапан вдоха-выдоха.
Центр управления
Задачи центра управления следующие: 1) контроль над работой датчиков потока и объема; 2) управление согласованной работой клапанов для своевременной подачи и прекращения введения кислородно-воздушной…Источники медицинских газов
Для создания дыхательной смеси нужны источники двух медицинских газов: кислорода и воздуха. Для практикующего реаниматолога очень важно понимать… Кислород для проведения ИВЛ в отделениях интенсивной терапии, как правило,… Кроме централизованной подачи можно обеспечить поступление кислорода еще двумя способами: непосредственно от баллона с…Смеситель газов
Точное смешивание кислородно-воздушной смеси производится специальным устройством - смесителем (блендером). Контроль точности работы блендера и… Принцип работы тарельчатого клапана состоит в следующем. Клапан поддерживает…Устройства для увлажнения и очистки дыхательной смеси
Для очистки дыхательной смеси на входе в респиратор размещают специальные фильтры, обеспечивающие защиту респиратора и больного от случайного… Рис. 1.4. Фильтр-тепловлагообменник в разрезеКлапаны вдоха и выдоха
Поступление кислородно-воздушной смеси регулируется работой клапанов вдоха и выдоха. В простых моделях респираторов функции этих клапанов совмещены… Поскольку клапан находится в непосредственной близости от интубационной… В более сложных моделях клапаны вдоха и выдоха разделены и расположены возле респиратора. Работа клапана вдоха активно…Датчики контроля потока и давления
Использование двух типов датчиков обеспечивает необходимые звуковые и световые тревоги при несоответствии установок респиратора и действительных… • ограничение максимального давления в дыхательных путях (Рmax) • контроль максимальной частоты дыхательных движений (fmax)Глава 2. Механические свойства легких и общие принципы проведения ИВЛ
Основными характеристиками респираторной системы являются податливость (комплайнс) и сопротивление (резистанс). Величина податливости и сопротивления определяются давлением, потоком и объемом воздуха в легких. Рассмотрим эти понятия на примере объемного механического вдоха (рис. 2.1).
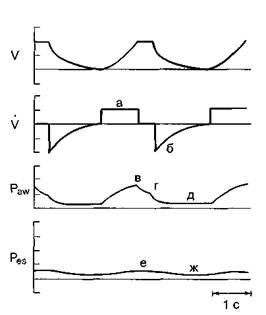
Рис. 2.1. Графики потока и объема воздуха в легких, а также давления в дыхательных путях при механическом вдохе. По оси абсцисс: V - дыхательный объем; V' - дыхательный поток; Рaw - давление в дыхательных путях; Рes - давление в пищеводе. По оси ординат - время. а - пиковый инспираторный поток; б - пиковый экспираторный поток; в - пиковое давление в дыхательных путях (Рpeak); г - давление плато в дыхательных путях (Рplat); д - конечно-выдыхаемое давление (PEEP); e - давление в пищеводе в конце вдоха; ж - давление в пищеводе в конце выдоха.
Для подачи заданного объема кислородно-воздушной смеси необходимо обеспечить определенный дыхательный поток. Его максимальная величина на вдохе называется пиковым инспираторным потоком, максимальная величина на выдохе - пиковым экспираторным потоком. При поступлении воздушного потока в легкие в них подается дыхательный объем и создается некоторое давление (Paw). В начале вдоха это давление максимальное, пиковое (Ppeak). Затем оно снижается. При наличии в конце вдоха паузы, во время которой нет движения воздуха в дыхательных путях, можно определить так называемое давление плато вдоха (Pplat). Отсутствие движения воздуха в дыхательной системе во время паузы вдоха приводит к уравниванию давления в трахее, бронхах, альвеолах. Измеряя величину Pplat датчиком, располагающимся у наружного конца интубационной трубки, можно оценить давление в альвеолах в конце вдоха (Palv). С точки зрения газообмена альвеолярное давление является очень важным параметром, поскольку отражает ту движущую силу, которая растягивает альвеолы и обеспечивает градиент давления между ними и легочными капиллярами. Кроме того, от величины Palv зависит венозный возврат к сердцу и вероятность повреждения альвеол. При выдохе происходит снижение Раw до того уровня положительного давления в конце выдоха (positive end expiratory pressure, PEEP), которое установлено врачом. Последняя величина называется внешним, или аппаратным, PEEP. Кроме давления, измеренного возле проксимального конца интубационной трубки, клиническое значение имеет величина давления в нижней трети пищевода (Pes), отражающая колебания давления в плевральной полости.
Если у пациента имеется ограничение выдоха, что бывает, например, при хронической обструктивной болезни легких (ХОБЛ), то воздух может задерживаться в легких. Вследствие этого поступающие новые порции дыхательной смеси приводят к развитию перерастяжения (гиперинфляции) легких. Одним из критериев оценки гиперинфляции является величина непреднамеренного (внутреннего) PEEP. Необходимо учесть, что в этом случае истинный PEEP может существенно отличаться от внешнего. Подробнее эта проблема будет рассмотрена в разделе, посвященном проведению ИВЛ у больных с ХОБЛ.
Сопротивление дыхательных путей (R) рассчитывают как частное от деления разницы между Рреак и PEEP на величину пикового потока.
R = (Рpeak - PEEP)/V'
где V' - пиковый поток.
Податливость (С) определяется разницей давлений в легких во время вдоха и выдоха при введении в них объема воздуха. Если в расчет принимается разница Pplat и PEEP, то податливость называется статической (Cstat).
Cstat = V/(Pplat - PEEP).
Строго говоря, для того чтобы измеряемое респиратором давление соответствовало Рplat, нужно создать достаточно длительную паузу вдоха (обычно не менее 0,5 с). За столь длительный промежуток времени можно достичь уравнивания давления в разных альвеолах. Если столь длительная пауза не выдерживается, то в расчетах используют величину Paw, примерно соответствующую Pplat. В связи с этим показатель податливости называется динамическим (Cdyn).
Cdyn = V/(Paw - PEEP).
Величина, обратная податливости, называется эластичностью легких (Е).
Е = 1/С.
Величина динамической податливости больше статической и зависит не только от эластических свойств легких, но и от сопротивления дыхательных путей. Для клинической практики важно понимать, что чем меньше податливость и больше сопротивление, тем труднее ввести дыхательный объем в легкие больного и, следовательно, тем большее давление в дыхательной системе для этого нужно создать.
Однако энергия механического вдоха расходуется не только на растяжение легких, но и на преодоление эластичности окружающих структур: грудной клетки и живота, а также повязок и бандажей. На поступление воздуха в дыхательную систему влияют свойства:
• эндотрахеальной (трахеостомической) трубки;
• собственно легких;
• грудной клетки.
Грудная клетка представляет собой мышечно-реберный каркас. Наиболее изменчивы характеристики этого каркаса в его нижней части, которая занята диафрагмой. Смещение диафрагмы в краниальном направлении вследствие повышения внутрибрюшного давления является одной из наиболее частых причин изменения механических свойств грудной клетки.
Поступление воздуха в легкие должно преодолеть силы эластичности. Несколько упрощая реальную ситуацию, можно выделить эластичность самих легких и эластичность грудной клетки. Соответственно раздельно рассматривают податливость легких и грудной клетки. Податливостью эндотрахеальной трубки ввиду жесткости ее стенок обычно пренебрегают. Кроме того, воздух, поступающий в легкие, имеет определенную вязкость. Как всякая вязкая среда, воздушный поток преодолевает сопротивление тех структур, с которыми он контактирует. Поэтому различают сопротивление эндотрахеальной трубки и сопротивление дыхательных путей.
Раздельный учет 4 факторов - сопротивления эндотрахеальной трубки (Ret), сопротивления дыхательных путей (Raw), податливости легких (CL) и податливости грудной клетки (Ccw) - лежит в основе четырехкомпонентной модели легких. Использование этой модели полезно в клинической практике, поскольку позволяет рационально подбирать режимы ИВЛ. Влияние всех компонентов приводит к формированию общего показателя - давления в дыхательной системе (Paw):
Рaw = (Ret · V') + (Raw · V') + (CL/V) + (Ccw/V).
Величину Paw можно измерить с помощью имеющегося во всех респираторах датчика давления, располагающегося в контуре аппарата ИВЛ. Для оценки отдельных компонентов респираторной системы используют дополнительные датчики давления, вводимые в трахею и пищевод пациента.
Раздельную оценку сопротивлений эндотрахеальной трубки и дыхательных путей проводят при сравнении показаний датчиков, располагающихся в контуре аппарата и непосредственно в трахее. Анализ изменений трахеального давления позволяет исключить влияние интубационной трубки и оценивать сопротивление только дыхательной системы (рис. 2.2).

Рис. 2.2. Схематичное изображение дыхательной системы и мест расположения датчиков измерения давления [Maclntyre N. Branson R., 2001]. Обозначения (здесь и в дальнейшем): Paw - давление в дыхательной системе; Ptr - давление в трахее; Palv - давление в альвеолах в конце вдоха; Pes - давление в пищеводе; Ret - сопротивление эндотрахеальной трубки; Raw - сопротивление дыхательных путей; CL - податливость легких; Ccw- податливость грудной клетки. Обозначения на данном рисунке: 1 - эндотрахеальная трубка; 2 - трахея (дыхательные пути); 3 - альвеолы; 4 - грудная клетка, включающая диафрагму (5).
Для определения CL и Ccw используют информацию, получаемую также от двух датчиков: обычного, располагающегося у наружного конца интубационной трубки, и пищеводного, вводимого в нижнюю треть пищевода. Показания последнего соответствуют изменениям плеврального давления.
Как известно, в состоянии выдоха давление в альвеолах равняется атмосферному. В нормальной физиологии величину атмосферного давления принято рассматривать как референтную точку, т. е. принимать ее в качестве нуля. В связи с этим во время выдоха в плевральной полости давление, которое ниже атмосферного, считается отрицательным (обычно -5 см вод. ст.). Такая величина давления нужна для уравновешивания эластичности легких и грудной клетки
При вдохе динамика плеврального давления отражает разные физиологические процессы в зависимости от того, является ли вдох спонтанным или механическим. И при спонтанном вдохе, и при механическом происходит растяжение легких. В обоих случаях сила, которая движет воздух в легкие, создается за счет разницы давлений между альвеолами и окружающей средой.
При механическом вдохе давление окружающей среды, создаваемое респиратором, больше давления в альвеолах. Увеличение давления в альвеолах приводит к росту плеврального давления, которое становится положительным. Иными словами, плевральное давление отражает ту силу, с которой растягиваемые респиратором легкие расправляют грудную клетку. Динамика Paw, измеряемого возле наружного конца эндотрахеальной трубки при механическом вдохе, определяется силой, с которой респиратор растягивает суммарно легкие и грудную клетку.
Согласно законам физиологии, эластичность респираторной системы (Ers) равна сумме эластичностей легких (EL) и грудной клетки (Ecw):
Ers = EL + Ecw
Общая податливость респираторной системы (Crs) является результатом совместного влияния CL и Ccw. В связи с тем что податливость - это величина, обратная эластичности, получаем следующую формулу:
1/Crs = 1/CL + 1/Ccw
Путем дальнейших арифметических действий можно рассчитать податливость грудной клетки:
1/Ccw = 1/Crs - 1/CL
Ccw= 1/(1/Сrs - 1/CL)
Иная ситуация возникает при спонтанном вдохе. Градиент давления, движущий воздух в легкие, создается за счет работы мышц вдоха и увеличения грудной клетки в объеме. Отрицательное плевральное давление становится меньше, т. е. еще отрицательнее, что приводит к "засасыванию" воздуха в легкие. Иными словами, изменения плеврального давления при спонтанном вдохе отражают ту силу, с которой грудная клетка растягивает легкие. Из-за активного сокращения дыхательной мускулатуры во время спонтанного вдоха оценить отдельно податливость грудной клетки не представляется возможным. В связи с этим во время самостоятельного вдоха величина давления как во всей дыхательной системе, так и в плевральной полости зависит только от податливости легких (CL).
Зачем нужны описанные физиологические характеристики практикующему реаниматологу? Они необходимы для объяснения современных подходов к проведению респираторной поддержки, которые основаны на четырех основных положениях [Artigas A. et al., 1998].
Облегчение непереносимой больным работы дыхательной мускулатуры.
Предупреждение повреждения легких во время ИВЛ.
Обеспечение оксигенации.
Поддержание вентиляции (выведения углекислоты).
Для предупреждения повреждения легких во время проведения ИВЛ необходимо предотвращать избыточное повышение давления в альвеолах (баротравму… Для предупреждения баротравмы альвеолярное давление должно быть ограничено… Для непораженных легких безопасен вдуваемый респиратором объем 8 - 9 мл/кг. Результаты нескольких многоцентровых…Практически полный отказ от нетриггированной вентиляции с максимальным вниманием к сохранению спонтанного дыхания пациента.
Особое внимание к предупреждению повреждения легких из-за нерационального выбора параметров ИВЛ.
Отказ от стремления к нормализации газообмена и других показателей гомеостаза в пользу так называемых стресс-норм.
Отметим, что для проведения рациональной респираторной поддержки необходимо понимание не только физиологических особенностей больного, но и деталей…Глава 3. Алгоритмы ИВЛ
Опыт показывает, что научить гораздо легче, чем переучивать. Однако именно с этой неблагодарной задачи - переучивания - начинается данная глава. Выросло целое поколение реаниматологов, которые привыкли любое действие респиратора называть режимом вентиляции. Очевидным объяснением этого факта были эмпирически накапливавшиеся знания об ИВЛ. Однако технологический прогресс привел к необходимости пересмотреть ряд сложившихся представлений, поскольку они вносят путаницу и отрицательно сказываются на эффективности принимаемых врачом клинических решений.
В связи с этим принципиально важно разделить два понятия - алгоритм подачи механических вдохов и режим вентиляции. Под алгоритмом понимают описание последовательности подачи серии вдохов, под режимом - способ реализации отдельного механического вдоха. Совмещение этих понятий и неопределенность формулировок являются частой причиной ошибочных представлений о деталях реализации различных способов респираторной поддержки.
Существует два алгоритма искусственной вентиляции. Первый - контролируемая поддержка (Assist Control), второй - перемежающаяся обязательная вентиляция (Intermittent Mandatory Ventilation - IMV). В современных респираторах вместо IMV обычно используют синхронизированную перемежающуюся обязательную вентиляцию (Synchronized Intermittent Mandatory Ventilation - SIMV). Подчеркнем еще раз, что указанные алгоритмы не являются отдельными режимами ИВЛ. Алгоритмы Assist Control и SIMV в устаревших моделях респираторов назывались режимами потому, что их применяли только в одном случае - при вентиляции, контролируемой по объему. В связи с этим для простоты Volume Assist Control называли просто Assist Control, a Volume SIMV - просто SIMV. В современных респираторах алгоритмы Assist Control и SIMV могут использоваться и при вентиляции, контролируемой по давлению, и при двухуровневой вентиляции, и при смешанных режимах "давление-объем".
Практический опыт показывает, что при описании алгоритмов и режимов вентиляции лучше пользоваться только английскими сокращениями. Ряд соображений позволяет считать такой подход более правильным по сравнению с заучиванием русскоязычных аббревиатур. Во-первых, английские сокращения появились раньше, чем русские. Многие врачи к ним привыкли и вынуждены заниматься обратным переводом на английский при необходимости понять, что означает название режима на русском языке. Во-вторых, качество перевода названия режима на русский язык часто страдает. В связи с этим появляется путаница, как в примере с разбираемым ниже режимом Pressure Limited Ventilation, который часто переводят как "вентиляция по давлению" и неверно идентифицируют с режимом вентиляции, контролируемой по давлению (Pressure Control). Сложно уловить разницу между вентиляцией, контролируемой по объему (Volume Control), поддержкой объема (Volume Support) и поддержкой объемом (Volume Assist). Проще запомнить английское название термина и его суть, чтобы рационально использовать его на практике и не путаться с интерпретацией перевода на русский язык.
Алгоритм Assist Control
При алгоритме Assist Control врач задает параметры отдельного вдоха и базовую частоту подачи этих вдохов (рис. 3.1). Например, базовая частота составляет 10 в 1 мин. Исходя из того, что в минуте…Алгоритмы IMV и SIMV
В алгоритме IMV врач тоже задает параметры отдельного вдоха и частоту подачи этих вдохов. Для простоты изложения представим себе ситуацию, когда… Рис. 3.2. Алгоритм IMV (на примере Volume Control).Глава 4. Классические режимы ИВЛ
Привычным подходом к режимам ИВЛ является разделение механической вентиляции легких на контролируемую и вспомогательную. В этом случае понятие "контролируемая вентиляция" фактически означает отсутствие возможности анализа респиратором дыхательных попыток больного. "Вспомогательная вентиляция" предполагает включение триггера и подачу механических вдохов с учетом самостоятельного дыхания пациента. Как и в случае с алгоритмами, придется переучиваться и менять привычные представления на более современные.
В настоящее время понятие "контроль" рассматривают с другой точки зрения. При проведении ИВЛ респиратор контролирует соблюдение тех условий, которые заданы врачом. Если поставлена задача подать в легкие определенный дыхательный объем, то вентиляцию называют "контролируемой по объему". Если респиратору поставлена задача создать давление в дыхательных путях, то вентиляцию называют "контролируемой по давлению". Очевидно, что в обоих случаях в дыхательные пути подается поток кислородно-воздушной смеси, имеющей определенный объем и создающей в легких давление, зависящее от их механических свойств. Однако конечная цель респиратора, которую он обеспечивает, разная - объем или давление. Перед современными респираторами могут быть поставлены и более сложные задачи, например совмещение этих целей: давления и объема. С точки зрения рассматриваемого подхода к понятию "контроль", является ли вдох триггированным или нетриггированным, не имеет значения.
В настоящей главе рассмотрены классические режимы обязательных основных вдохов, контролируемых по давлению и объему, а также вдохов по требованию. Однако перед тем, как описывать различные режимы, попробуем сформулировать единые принципы их описания.
Принципы описания режимов ИВЛ
Любой механический вдох может быть описан исходя из ответов на три вопроса: как он начинается, как осуществляется и как заканчивается. Начало вдоха… Рис. 4.1. Виды триггирования механического вдоха. а - триггер по времени ("нулевой триггер"); б - триггер по…Обязательные вдохи, контролируемые по объему - режим Volume Control
Проведение объемной вентиляции в режиме Volume Control возможно в алгоритмах Assist Control и SIMV (см. рис. 3.1 и 3.2). Кроме того, при алгоритме… В любой модели респиратора, даже в самой простой, врач устанавливает величину… • установка величины пикового потока;Обязательные вдохи, контролируемые по давлению
Обязательные вдохи, контролируемые по давлению, могут осуществляться в двух режимах: Pressure Limited Ventilation и Pressure Control.
Режим Pressure Limited Ventilation (PLV)
Логика реализации режима вентиляции, ограниченной по давлению (Pressure Limited Ventilation - PLV), заключается в следующем. Врач устанавливает… Рис. 4.8. Режим Pressure Limited Ventilation.Режим Pressure Control
Режим Pressure Control принципиально отличается от Pressure Limited Ventilation. Отличие состоит в том, что респиратор не переключается с вдоха на… Рис. 4.9. Подбор оптимальной длительности вдоха в режиме Pressure Control. а - слишком короткое время вдоха: скорость…Вентиляция по требованию
При использовании алгоритма SIMV вставочные вдохи (по требованию) могут быть реализованы в режимах Pressure Support или СРАР. В том случае, если число обязательных вдохов установлено врачом на ноль, то указанные режимы по требованию становятся единственным способом респираторной поддержки.
Режим Pressure Support
Pressure Support (поддержка давлением) является еще одним режимом вентиляции, ориентированным на создание давления в дыхательных путях. В отличие от… Проведение ИВЛ в режиме Pressure Support требует наличия самостоятельных… Триггирование. Осуществляется по потоку и по давлению.Режим Continuous Positive Airway Pressure (CPAP)
Для реализации режима постоянного положительного давления в дыхательных путях - Continuous Positive Airway Pressure (CPAP) - обязательным является… Рис. 4.12. Режим СРАР.Глава 5. Современные режимы ИВЛ
Название этой главы нисколько не принижает роль классических режимов ИВЛ. Последние продолжают широко использоваться в клинической практике и имеют четкие показания и противопоказания. Достижения технологического прогресса позволяют реализовать ряд перспективных идей, клиническая значимость которых нуждается в подтверждении на практике.
Режимы Biphasic Positive Airway Pressure (BIPAP) и Airway Pressure Release Ventilation (APRV)
Развитие современной респираторной техники позволяет проводить ИВЛ с двумя уровнями давления в дыхательных путях. Для понимания логики режима… Рис. 5.1. Режим BIPAP.Режим Bilevel Positive Airway Pressure (BiPAP)
Для реализации режима самостоятельного дыхания на двух уровнях давления в дыхательных путях - Bilevel Positive Airway Pressure, необходимы те же… Рассматриваемый в данном разделе режим обозначается BiPAP с использованием… Схожесть написания названий режимов часто является поводом для необоснованных утверждений, что простые аппараты могут…Двойные режимы
Наличие двойных режимов представляет собой попытку совместить преимущества вентиляции по объему: надежность оксигенации и выведения углекислоты, и… Возможны два подхода. Первый подразумевает последовательное использование…Режим Pressure Regulated Volume Control (PRVC)
Режим контролируемого объема, регулируемого давлением (Pressure Regulated Volume Control - PRVC), может быть реализован как в алгоритме Assist… Рис. 5.3. Режим PRVC.Режим Volume Assured Pressure Support (VAPS)
Для реализации режима гарантированного объема при поддержке давлением (Volume Assured Pressure Support - VAPS) Респиратор использует два… Вдох в режиме VAPS начинается, как в Pressure Support. Создается максимальный… Заданный объем может быть не доставлен к тому моменту, когда нисходящий поток достигнет порога 25% от пиковой…Серворежимы
Буквальный перевод термина "серворежимы" - режимы обратной связи с больным. В широком понимании этого слова любой вспомогательный режим -…Режим Mandatory Minute Ventilation (MMV)
Режим гарантированной минутной вентиляции - Mandatory Minute Ventilation (MMV) - является модификацией режима Volume Control, реализуемого в… Существуют две модификации режима. В первом варианте врач задает величину…Режим Volume Support
Режим поддержки объемом представляет собой модификацию Pressure Support. После вдоха с поддержкой давлением респиратор анализирует выдыхаемый… Рис. 5.6. Режим Volume Support. Респиратор постепенно наращивает величину давления поддержки для того, чтобы достичь…Режим Adaptive Support Ventilation (ASV)
Режим адаптивной поддерживающей вентиляции (Adaptive Support Ventilation - ASV) является дальнейшим развитием идеи серворежимов, в частности режима… Физиологическим основанием для разработки режима служит тот факт, что любой…Использование небулайзеров и режим Trachea Gas Insufflations(TGI)
Для улучшения увлажнения дыхательной смеси и введения лекарственных средств возможно использование небулайзера. Активация небулайзера приводит к… Если в резервуаре небулайзера нет жидкости, то больной просто получает…Автоматическая вентиляция
Диапазон использования понятия "автоматическая вентиляция" очень широк: от апнойной вентиляции в случае прекращения спонтанных дыхательных… В качестве примера автоматической вентиляции можно привести переключение…Электронная экстубация - режим Automated Tube Compensation (ATS)
Для компенсации нелинейности изменений потока при Прохождении дыхательной смеси через интубационную трубку Разработан режим автоматической… Выдох в режиме АТС может быть установлен активным. В этом случае респиратор… Преимущества режима. По предварительным данным, работа больного по преодолению сопротивления интубационной трубки…Режим Proportional Assist Ventilation (PAV)
Режим пропорциональной вспомогательной вентиляции (Proportional Assist Ventilation - PAV) создан для отлучения больного от респиратора. Вентиляция… Задаваемый врачом в режиме PAV параметр - это желаемая степень снижения работы… Рассмотрим пример, когда респиратор получил задачу компенсировать 75% работы дыхания пациента. При этом сам больной…Режим Neurally Adjusted Ventilation Assisted (NAVA)
В режиме NAVA используется принципиально новый способ триггирования вдоха, основанный на анализе электромиограммы основной дыхательной мышцы -… Степень поддержки в режиме можно менять. При ее увеличении обеспечивается…Глава 6. Классификация респираторов
Основа предлагаемой классификации аппаратов ИВЛ - место и цель их использования. В зависимости от этого все респираторы можно разделить на несколько классов:
1. аппараты для проведения респираторной поддержки в домашних условиях и хосписах (нереанимационные модели), а также транспортные респираторы;
2. аппараты для проведения стандартной респираторной поддержки в неспециализированных отделениях интенсивной терапии (базовые модели);
3. аппараты для проведения респираторной поддержки у больных с тяжелыми расстройствами дыхания в условиях неспециализированных отделений интенсивной терапии (модели с расширенными функциями);
4. аппараты для проведения респираторной поддержки в условиях респираторных центров и специализированных отделений реанимации у больных с особой тяжестью дыхательных расстройств, как правило, в сочетании с другими проявлениями полиорганной недостаточности (модели высшего уровня);
5. респираторная техника для специальных целей - аппараты для проведения высокочастотной ИВЛ, устройства для подачи оксида азота, гелиево-кислородной смеси, экстракорпоральной оксигенации и выведения углекислоты.
Рассмотрим подробнее технические особенности респираторов разных групп.
Нереанимационные и транспортные модели
Особенностями этих респираторов являются: • необходимость всего одного источника сжатого газа - кислорода. Воздух… • упрощенная система подготовки кислородно-воздушной смеси. Вследствие этого содержание кислорода является…Базовые модели
Аппараты для проведения стандартной респираторной поддержки в неспециализированных реанимационных отделениях могут применяться приблизительно в 80%… • использование двух систем сжатого газа - кислорода и сжатого воздуха. Эти… • наличие дополнительного контроля концентрации вдыхаемого кислорода. Контроль может осуществляться механическим путем…Модели с расширенными функциями
Аппараты для проведения респираторной поддержки у больных с тяжелыми расстройствами дыхания в условиях неспециализированных реанимационных отделений… • улучшенные возможности синхронизации дыхательных попыток пациента с работой… • графическое представление кривых объема, потока и давления в дыхательных путях;Модели высшего уровня
Респираторами высшего уровня должны быть оснащены крупные специализированные отделения реанимации. Однако из-за их высокой стоимости количество… К респираторам высшего класса, помимо тех возможностей, которыми обладают… • способность к поддержанию спонтанного дыхания больного в любой фазе дыхательного цикла и в любом режиме вентиляции…Глава 7. Проведение ИВЛ транспортными респираторами
Нередко в реанимационном отделении есть только этот тип аппаратов ИВЛ. Кроме того, из-за нехватки техники врачи вынуждены использовать эти аппараты для проведения стандартной респираторной поддержки. В связи с этим рассмотрим подробно функциональные особенности транспортных респираторов.
Еще раз отметим, что проведение ИВЛ транспортными респираторами и нереанимационными аппаратами для домашнего пользования из-за их несовершенства возможно только в течение коротких промежутков времени. Это определяется несколькими причинами.
• Ограниченными возможностями увлажнения вдыхаемого воздуха.
• Упрощенной системой дозирования кислорода. В транспортных и нереанимационных моделях весьма ограничены возможности изменения содержания кислорода во вдыхаемой смеси. Во многих респираторах существует только две позиции регулятора: подача 50 и 100% кислорода. Однако даже в моделях с более плавной регулировкой концентрации кислорода следует учитывать ее приблизительность.
• Небольшим числом режимов и тревог. Транспортные респираторы имеют достаточно узкие возможности для проведения ИВЛ, особенно в течение длительного времени.
Режим PLV в транспортных моделях
Число поданных механических вдохов зависит от модели респиратора. В простейших аппаратах врач вообще не может установить частоту дыханий. Респиратор… В ряде моделей респираторов врач устанавливает обязательную частоту… В некоторых моделях транспортных респираторов и аппаратов для домашнего пользования предусмотрена возможность…Режим Volume Control в транспортных моделях
Некоторые модели позволяют осуществлять ИВЛ с контролируемым объемом (Volume Control). Чаще всего врач задает только величину вдыхаемого объема и… Подача вдохов осуществляется в алгоритмах Assist Control или SIMV. В… Единственная тревога в данном типе респираторов - ограничение максимального давления в дыхательных путях (Рmах).…Режимы СРАР и BiPAP в транспортных респираторах
Реализация данных режимов в транспортных моделях ограничена отсутствием возможности контроля над минутным объемом дыхания, что может приводить к поздней диагностике гиповентиляции и гипоксии.
Отлучение от респиратора
Отлучение от ИВЛ предполагает способность больного поддерживать адекватные параметры гомеостаза при самостоятельном дыхании. Обязательные условия… • стабильные показатели гемодинамики без использования инотропной поддержки; … • отсутствие лабораторных и клинических признаков гипоксии и гиперкапнии;Глава 8. Проведение ИВЛ респираторами базовых моделей
При проведении ИВЛ респираторами базовых и более совершенных моделей выбор режимов расширяется, что позволяет успешнее подобрать индивидуальный способ респираторной поддержки для конкретного пациента, тем самым делая ее эффективнее и безопаснее.
В базовых моделях возможна реализация всех классических режимов вентиляции: обязательных вдохов по давлению и объему, а также вдохов по требованию в режимах Pressure Support и СРАР. В рассматриваемых моделях респираторов появляется возможность создания пауз вдоха и выдоха. Создание паузы вдоха позволяет оценить давление плато (Pplat), величина которого определяет опасность баротравмы легких, а пауза выдоха - измерить истинный PEEP и диагностировать наличие внутреннего PEEP.
С целью увлажнения дыхательной смеси в респираторах базовых и более совершенных моделей используют как тепло-влагообменники, так и активные увлажнители.
Режим Volume Control в базовых моделях
Вентиляция в режиме Volume Control с использованием базовых моделей проводится в алгоритмах Assist Control и SIMV. В отличие от транспортных… Как и в транспортных моделях, врач устанавливает величину дыхательного объема… Тревоги в режиме Volume Control. В базовых моделях расширяются возможности обеспечения безопасности больного в Режиме…Режимы Pressure Control, Pressure Support и СРАР в базовых моделях
Проведение вентиляции базовыми моделями в режиме Pressure Control осуществляется в алгоритмах Assist Control и SIMV. В ряде клинических ситуаций… Режимы Pressure Support и СРАР применяют для поддержки вдохов по требованию в…Отлучение от респиратора
Отлучение осуществляют путем использования Т-образного коннектора или плавным снижением степени респираторной поддержки. При проведении ИВЛ в… Нередкой ошибкой является попытка использования алгоритма Assist Control для… Клинический опыт свидетельствует о целесообразности проведения отлучения от респиратора в дневные часы, после того как…Глава 9.Проведение ИВЛ респираторами с расширенными функциями
Самой заметной внешней характеристикой респираторов с расширенными функциями является наличие дисплея. Благодаря дисплею можно изучать графики кривых объема, потока и давления в дыхательных путях. Визуальное представление информации позволяет быстрее и легче обнаружить несинхронность работы аппарата ИВЛ и дыхания больного, диагностировать ауто-РЕЕР, подобрать лучшую форму дыхательного потока.
Для соответствия параметров механического вдоха потребностям больного у респираторов данной группы значительно улучшен процесс триггирования. Более качественное триггирование достигается за счет улучшения технических характеристик триггера и (или) наличия датчиков потока в двух местах дыхательного контура: на вдохе и выдохе.
Существенное значение для повышения качества ИВЛ приобретает такое изящное техническое решение, как применение активного клапана выдоха. Активный клапан имеется в ряде моделей этого класса, а также в респираторах высшей категории. Использование более простого пассивного клапана выдоха подразумевает открытие его струей выдыхаемого больным воздуха, что делает его достаточно инертным. Активный экспираторный клапан позволяет исключить малейшую задержку выдоха, поскольку его открытие регулируется микропроцессором и происходит незамедлительно после окончания вдоха. Независимая друг от друга работа клапанов вдоха и выдоха дает возможность респиратору подстроиться под дыхательный паттерн больного (рис. 9.1). Описанная способность максимально реализована в респираторах следующей, высшей категории в виде так называемого виртуального Pressure Support. В респираторах с расширенными функциями появляется возможность автоматического измерения сопротивления дыхательных путей и динамической податливости, а также определения показателя Р01. Проведение этих измерений оптимизирует режимы ИВЛ с учетом механических свойств легких больного.
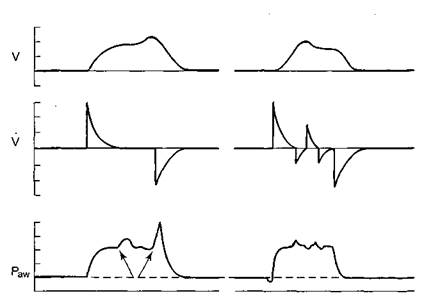
Рис. 9.1. Сравнение пассивного и активного клапана выдоха. В базовых моделях с пассивным клапаном выдоха (слева) попытки больного дышать во время незакончившегося механического вдоха не сопровождаются соответствующими изменениями дыхательного потока, поэтому приводят к повышению давления в дыхательных путях. В более совершенных моделях активный клапан выдоха (справа) позволяет каждую попытку больного сопроводить изменениями дыхательного потока.
Режим Volume Control в респираторах с расширенными функциями
При реализации указанного режима становится возможным обеспечить более безопасную вентиляцию. Для этого врач устанавливает два ограничения верхнего… Величина Pinsp ограничивает давление в дыхательных путях во время стандартной…Режим Pressure Control в респираторах с расширенными функциями
Для улучшения совпадения дыхательного паттерна больного и работы респиратора при проведении вентиляции в режиме Pressure Control рассматриваемыми… Рис. 9.2. Возможность изменения наклона кривой давления в режимах вентиляции "по давлению".Режимы Pressure Support, CPAP, BIPAP и APRV, двойные режимы и серворежимы в респираторах с расширенными функциями
Реализация режимов Pressure Support и CPAP в респираторах с расширенными функциями и в базовых моделях существенно не отличается. Наличие активного…Отлучение от респиратора
При использовании моделей с расширенными функциями для отлучения от респиратора можно применять обычные подходы: как Т-образный коннектор, так последовательное снижение машинной поддержки дыхания в алгоритме SIMV, постепенно уменьшая число обязательных вдохов и величину давления во вдохах по требованию. В ряде случаев удобным для целей отлучения является применение серворежимов.
Использование графического анализа
Графический анализ необходим не только для понимания деталей реализации различных режимов, но и для решения клинических задач. Среди ситуаций, при… • оценка эффективности триггирования; • подбор оптимального отношения вдоха к выдоху;Глава 10. Проведение ИВЛ респираторами высшего класса
В современных респираторах стандартные режимы получили новое рождение. Основные "виновники" - чувствительные триггеры и усовершенствованный интеллект машины. Непосредственным механизмом реализации модернизации является использование виртуального Pressure Support. Как это происходит, рассмотрим на примере режима Volume Control.
В стандартном режиме Volume Control во время механического вдоха работа респиратора не меняется в зависимости от наличия или отсутствия спонтанного дыхания пациента: аппарат "не замечает" его. В модернизированном Volume Control респиратор все время "следит" за дыханием пациента. Указанное слежение реализуется особым образом. В начале вдоха аппарат измеряет моментальное пиковое инспираторное давление в дыхательных путях, которое является результатом подачи заданного дыхательного объема с установленной скоростью потока (set Vpeak) в легкие больного. Учитывая тот факт, что вдох происходит методом вдувания, сила давления направлена снаружи внутрь: из атмосферы в дыхательные пути больного. Измерения повторяются каждые 1-2 мс. Если пациент начинает спонтанный вдох, то он втягивает воздух в дыхательные пути и создает в них разрежение. Вследствие этого отмечается снижение моментального пикового давления. Респиратор сравнивает новое давление с предшествующим и в том случае, если разница давлений превышает 2 см вод. ст.; машина делает вывод, что необходимо помочь этому вдоху. Аппарат включает виртуальный PSV. Величина давления поддержки вдоха в виртуальном Pressure Support составляет: минимально - плюс 2 см вод. ст. к уровню установленного PEEP, максимально - двойной уровень PEEP (или пиковое давление вдоха минус 2 см вод. ст.). При этом начинает поступать дополнительный поток, который выше установленного и удовлетворяет потребностям больного. Следующие 2 мс процедура повторяется.
Если во время подачи дыхательной смеси пациент пытается сделать выдох, то он создает силу давления, направленную навстречу потоку, продуцируемому респиратором. В результате моментальное пиковое давление в дыхательных путях повышается. Респиратор сравнивает новое давление с предшествующим и делает вывод, что необходимо уменьшить поддержку вдоха.
При достижении респиратором поставленной перед ним задачи - определенного дыхательного объема, аппарат сравнивает реальный пиковый поток с set Vpeak. Если реальный пиковый поток выше set Vpeak, то респиратор понимает, что пациент продолжает делать вдох. В этом случае, согласно правилам Pressure Support, вдох продолжается и прекращается только тогда, когда скорость потока вдуваемого воздуха снижается до 25% от пиковой. Если реальный пиковый поток равен или ниже set Vpeak, то респиратор воспринимает это как отсутствие дыхания пациента и заканчивает вдох так, как это делается обычно в режиме Volume Control.
Описанное "отслеживание" дыхательного паттерна больного происходит и во время выдоха. Виртуальный Pressure Support заложен во все режимы вентиляции, реализуемые респираторами высшего класса. Кроме описанных особенностей, респираторы этого класса обладают еще рядом дополнительных возможностей.
Анализ дыхательных кривых
Измерение давления датчиком, расположенным на уровне карины трахеи, позволяет изучать аэродинамику дыхательной системы без учета влияния… Изучение абсолютных величин и синхронности изменений давления, измеренного в…Оценка соответствия работы респиратора потребностям больного
Рис. 10.1. Отклик респиратора на дыхательную попытку больного. а, б - время от…Раздельная оценка податливости легких и грудной клетки
При увеличении сопротивления дыхательных путей нарастает пиковое давление вдоха при неизменном давлении плато (рис. 10.13, б). При снижении податливости растет давление плато при неизменном пиковом давлении (см. рис. 10.13, в, г). Отметим, что уточнение истинной причины нарушений податливости респираторной системы (жесткие легкие или грудная клетка) возможно только при дополнительном анализе кривой пищеводного давления.
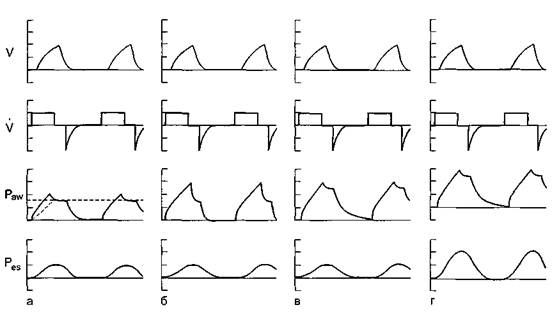
Рис. 10.13. Изменения формы кривой давления при изменении податливости легких и сопротивления дыхательных путей [Maclntyre N., Branson R., 2001). а - податливость высокая (разница между давлением плато и PEEP небольшая), сопротивление нормальное (разница между Рpeak и Pplat незначительная); б - из-за нарастания сопротивления дыхательных путей увеличивается разница между Рpeak и Рplat (разница между давлением плато и PEEP по-прежнему небольшая); в, г -из-за снижения податливости нарастает разница между давлением плато и PEEP (пиковое давление не меняется). В случае "в" снижена податливость легких, в случае "г" - податливость грудной клетки, что отражается разной величиной давления, измеренного в пищеводе.
При механическом вдохе величина вдыхаемого объема, деленная на значение амплитуды колебаний давления в пищеводе, отражает податливость легких. Отношение величины Дыхательного объема к разнице давлений в дыхательных путях отражает общую податливость всей дыхательной системы (легкие плюс грудная клетка).
В норме общая податливость высокая. Очевидно, что податливость легких в этом случае тоже высокая. Иными словами, величины Paw и Pes небольшие, разница между ними невелика (см. рис. 10.13, а).
Если общая податливость дыхательной системы низкая, то для принятия корректных клинических решений необходимо оценить отдельно податливость легких. Когда податливость легких тоже низкая, больной имеет неподатливые легкие. Это означает, что вся энергия вдоха тратится на попытку их растянуть. Датчик, измеряющий Paw, покажет высокие значения. Пищеводный датчик, располагающийся между жесткими легкими и податливой грудной клеткой, покажет низкие значения Pes, и разница между Paw и Pes будет большой (см. рис. 10.13, в).
Клиническое значение этого факта состоит в следующем: значительное повышение давления в дыхательных путях при вдохе, необходимое для введения объема воздуха в легкие, создает опасность баротравмы.
Если при общей высокой податливости дыхательной системы комплайнс легких высокий, то это означает, что у больного нарушена растяжимость грудной клетки. Величины Paw и Pes большие, однако разница между ними невелика (см. рис. 10.13, г). В этом случае повышенное давление в дыхательных путях не создает опасности баротравмы и отражает усилия респиратора по растяжению ригидной грудной клетки или по преодолению высокого внутрибрюшного давления.
Подбор оптимальной скорости пикового потока
Для подбора оптимальной скорости потока в режиме Pressure Support в качестве ориентира для работы респиратора можно использовать давление не в… Рис. 10.14. Разные подходы к проведению Pressure Support [Maclntyre N., Branson К., 2001]. a - классический вариант…Диагностика непреднамеренного ауто-РЕЕР
Анализ кривых Paw и Pes позволяет выявить наличие ауто-РЕЕР по значительной амплитуде волны пищеводного давления и большой задержке триггирования вдоха, что мы рассмотрим подробнее при обсуждении особенностей респираторной поддержки пациентов с острой бронхообструкцией и ХОБЛ.
Построение кривой (петли) статической податливости
Помимо абсолютной величины комплайнса, большое значение имеет построение кривой (петли) статической податливости. Ранее уже говорилось, что большого… Однако статическая кривая давление-объем в этом отношении значительно более…Режим Pressure Support в респираторах высшего класса
В респираторах высшего класса появляется очень важная особенность данного режима: врач может произвольно изменять порог переключения с вдоха на выдох. При преждевременных дыхательных попытках больного и утечках в дыхательном контуре целесообразно увеличение порога переключения вплоть до 90% от величины пикового потока. При затруднении вдоха возникает необходимость его удлинить. В этом случае порог переключения может быть плавно снижен до 5%. Благодаря принципам виртуального Pressure Support при обеспечении поддержки давлением некоторые респираторы высшего класса могут сами подбирать адекватную потребностям больного скорость поступления дыхательной смеси на вдохе (рис. 10.18).

Рис. 10.18. Автоматическое изменение респиратором скорости потока при нарастании сопротивления дыхательных путей (слева направо).
Режим BIPAP в респираторах высшего класса
При проведении ИВЛ в режиме BIPAP возможно поддержание спонтанных вдохов режимом Pressure Support. Более простые модели позволяют это осуществлять только на нижнем уровне давления. Респираторы высшего класса обладают возможностью поддержать спонтанные вдохи и на верхнем уровне давления режима BIPAP. Возможна раздельная регулировка величины давления вдоха в Pressure Support на нижнем и верхнем уровне BIPAP (рис. 10.19).
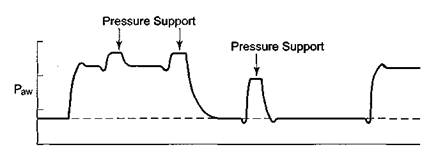
Рис. 10.19. Поддержка давлением спонтанных вдохов на верхнем и нижнем уровне давления в режиме BIPAP.
Кроме того, использование Pressure Support при поддержке вдохов на верхнем уровне давления позволяет рационализировать переключение между двумя задаваемыми уровнями, т. е. фактически оптимизировать время вдоха. Рассмотрим это подробнее.
В более простых моделях респираторов время поддержания верхнего давления в режиме BIPAP задается врачом и аппаратом не изменяется. В тот момент, когда респиратор собирается переключиться с верхнего уровня давления на нижний, больной может начать попытку вдоха. Указанное обстоятельство вызывает кратковременный дыхательный дискомфорт (рис. 10.20, а).

Рис. 10.20. Улучшение синхронности спонтанного и механического дыхательного цикла в режиме BIPAP. а - в более простых моделях респираторов больной может испытывать дискомфорт при попытке спонтанного вдоха в момент переключения давления с верхнего на нижний уровень; б - в современных моделях проблема дискомфорта решена за счет регулируемого респиратором удлинения периода высокого давления.
В моделях высшего класса респиратор дожидается, пока поток в дыхательных путях снизится до 25% от пикового и только после этого переключается на нижний уровень давления (см. рис. 10.20, б). Можно сказать, что "в угоду больному" машина удлиняет вдох, намеренно нарушая заданные врачом установки. Возможность такой регуляции длительности вдоха позволяет улучшить комфортность проведения ИВЛ и снизить расход кислорода на работу дыхательной мускулатуры.
Другие режимы вентиляции в респираторах высшего класса
Респираторы высшего класса позволяют реализовывать режимы ASV, PAV, АТС, детали которых рассмотрены в главе 4. Указанные режимы существенно расширяют терапевтические возможности как при длительной ИВЛ, так и при отлучении от нее. Кроме того, респираторы высшего класса позволяют обеспечивать неинвазивную вентиляцию. Данный способ ИВЛ проводится не через интубационную или трахеостомическую трубку, а через специальные маски, загубники и шлемы. Указанная особенность определяет достоинства и недостатки этого способа. Главное достоинство - возможность поступления кислородно-воздушной смеси через естественные дыхательные пути. Благодаря этому сохраняется увлажнение и согревание дыхательной смеси, обеспечивается профилактика микроаспирации содержимого ротоглотки и предупреждается повреждение трахеи вводимыми трубками. Очень важным также является сохранение возможности ауто-ингаляции оксида азота, вырабатываемого слизистой оболочкой верхних дыхательных путей и улучшающего вентиляционно-перфузионные отношения в легких. Сохранение указанных защитных механизмов благоприятно влияет на снижение числа легочных септических осложнений, в первую очередь у пациентов с обострением ХОБЛ и кардиогенным отеком легких.
Особенности подключения респиратора к дыхательным путям больного определяют и главный недостаток неинвазивной ИВЛ: наличие утечек кислородно-воздушной смеси. В связи с этим возможность проведения неинвазивной вентиляции легких требует от респиратора наличия ряда дополнительных технических возможностей. Для компенсации утечек аппарат ИВЛ должен создавать высокие пиковые потоки (150 л/мин и выше) для компенсации утечек. В ряде моделей эта компенсация проводится автоматически с учетом измеряемых потерь. Для проведения неинвазивной ИВЛ в респираторе должна быть предусмотрена особая система тревог, регуляции триггера и алгоритма переключения с вдоха на выдох. Подчеркнем также важность создания невысокого давления в дыхательных путях (обычно не более 25 см вод. ст.) для предупреждения аэрофагии, перерастяжения живота и регургитации.
Неинвазивная ИВЛ проводится только больным в ясном сознании, которые могут сотрудничать с врачом: поддерживать маску или загубник, сообщать о болезненности и мацерациях кожи в месте прилегания маски к лицу, прекращать ИВЛ при ее некомфортности или неэффективности. Обычно неинвазивную ИВЛ проводят в режимах Pressure Control, Pressure Support, BIPAP. Алгоритмы подачи вдохов - Assist Control и STMV. Перспективным представляется использование NAVA для проведения неинвазивной ИВЛ.
Глава 11. Особенности применения ИВЛ при различных клинических ситуациях
В этой главе будут описаны оптимальные режимы вентиляции при различных нозологических формах. В значительной мере материал является обобщением сведений, уже упоминавшихся при описании режимов вентиляции.
ИВЛ при ОПЛ и ОРДС
Острое повреждение легких (ОПЛ) и острый респираторный дистресс-синдром (ОРДС) - это проявления разной степени тяжести поражения легких. Этиология… Характерными признаками дистресс-синдрома являются двусторонние инфильтраты на… Согласно современным представлениям [Ware L. В., Mat-thay M. А., 2000], синдром имеет определенную стадийность…Первая стадия ОРДС - маневры рекрутмента легких
В I стадии ОРДС наиболее опасной является ателектотравма. При проведении ИВЛ повторяются циклы раскрытия и закрытия альвеол. Создающаяся при этом… ИВЛ проводят в режимах Pressure Control или BIPAP. При стабильном дыхательном… Примерные установки респиратора в режиме Pressure Control: давление вдоха (Pinsp) - 25-30 см вод. ст., время вдоха -…Подготовительный этап
Перед выполнением маневра увеличивают темп инфузионной поддержки или дозы инотропных средств. При появлении признаков нестабильности гемодинамики… Аппарат ИВЛ переключают в режим Pressure Control или BIPAP со следующими… Устанавливают частоту дыхания для поддержания исходного МОД.Маневр 1 - открытие легких давлением (рис. 11.1, а)
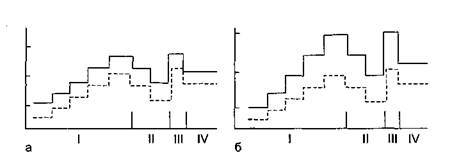
Рис. 11.1. Алгоритмы рекрутмента. а - рекрутмент давлением; б - рекрутмент объемом. Этапы рекрутмента: I - первичный рекрутмент; II - поиск давления закрытия альвеол; III - повторный рекрутмент; IV - окончательные установки.
Первичный рекрутмент
2. Продолжают увеличение и PEEP, и Pinsp на 3 см вод. ст., оценивая величину дыхательного объема и податливости до тех пор, пока не появится… На каждом "шаге" повышения давления проводят 10 аппаратных вдохов. … 3. После достижения уровней PEEP и Pinsp, при которых не происходит дальнейшего увеличения дыхательного объема и…Поиск давления закрытия альвеол
Уменьшают PEEP и Pinsp с "шагом" 2 см вод. ст. (по 10 вдохов на каждом "шаге"), регистрируя дыхательный объем и податливость. Достижение уровня PEEP, при котором уменьшаются дыхательный объем и податливость, означает, что альвеолы закрылись. Указанный уровень PEEP называют давлением закрытия.
Повторный рекрутмент
Для повторного открытия альвеол нужно провести 10 вдохов при тех показателях PEEP и Pinsp, при которых были достигнуты значения максимального дыхательного объема и податливости при первичном рекрутменте.
Окончательные установки
Уменьшают PEEP до уровня, который выше на 2-3 см вод. ст. давления закрытия.
Уменьшают Pinsp для достижения дыхательного объема 6- 8 мл/кг идеальной массы тела. Устанавливают величину FiO2 0,4- 0,6. Если по результатам оценки газообмена приходится ее повышать, то концентрацию кислорода устанавливают на минимально возможном уровне, обеспечивающем раO2 60 мм рт. ст. и сатурацию гемоглобина в артериальной крови 90%.
Маневр 2 - открытие легких объемом (см. рис. 11.1, б)
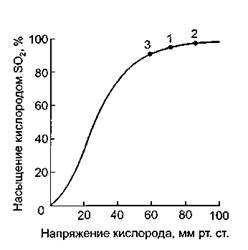
Рис. 11.2. Кривая диссоциации оксигемоглобина. 1 - исходное значение SpO2 в начале рекрутмента; 2 - значения SpO2 при эффективном и 3 - при неэффективном рекрутментах.
Первичный рекрутмент
2. Повышение PEEP и Pinsp осуществляют до тех пор, пока Pinsp не достигнет уровня 60 см вод. ст. (PEEP соответственно 28 см вод. ст.). 3. Уменьшают PEEP до 25 см вод. ст. и Pinsp до 45 см вод. ст., отмечают…Поиск давления закрытия альвеол
Уменьшают PEEP и Pinsp с "шагом" 2 см вод. ст. (по 10 вдохов), отмечая дыхательный объем и податливость. Достижение уровня PEEP, при котором уменьшаются дыхательный объем и податливость, означает, что произошло закрытие альвеол. Указанный уровень PEEP называется давлением закрытия.
Повторный рекрутмент
Для повторного открытия альвеол проводят 10 вдохов при Pinsp 60 см вод. ст. и PEEP 28 см вод. ст.,
Окончательные установки
Уменьшают Pinsp для достижения дыхательного объема 6 - 8 мл/кг идеальной массы тела. Устанавливают величину FiO2 0,4 - 0,6. Если по результатам… Первый метод рекрутмента привлекает тем, что на основании прикроватной оценки… Если состояние больного позволяет, то рекрутмент-маневр можно выполнять под контролем неинвазивного метода…Вторая стадия ОРДС - предупреждение баро и волюмотравмы
Во II стадии ОРДС проведение ИВЛ преследует целью не допустить баро- и волюмотравмы легких. Для предупреждения баротравмы снижают давление плато… Если модель респиратора не позволяет использовать вентиляцию по давлению, то…Третья стадия ОРДС - учет неравномерности восстановления функций легких
На последней стадии ОРДС следует учесть, что неравномерно восстанавливающиеся альвеолы имеют разную податливость. Приходящие к ним бронхи также…ИВЛ при острой бронхообструкции и ХОБЛ
При проведении ИВЛ у больных с острой и хронической бронхообструкцией существует ряд общих проблем. Основной из них является затруднение как вдоха,… 1. Снижение венозного возврата к правым отделам сердца, вплоть до остановки… 2. Смещение дыхательного объема выше по кривой (петле) давление-объем, что является функционально невыгодным и…Способы оценки ауто-РЕЕР
Для диагностики ауто-РЕЕР в клинической практике используют четыре способа. 1. Визуальный анализ кривой потока. 2. Создание паузы выдоха.Основные принципы респираторной поддержки больных с бронхообструкцией
Рассмотрим для начала наиболее важные положения проведения ИВЛ у данной категории больных. • Если есть возможность избежать инвазивной ИВЛ, то нужно приложить все усилия… Необходимо использовать бронхолитики, кортикостероиды, антибиотики, ингаляции кислорода и муколитиков. При нарастающих…Режимы и алгоритмы ИВЛ при бронхообструкции
Исходя из описанных принципов, у больных с ХОБЛ и острой бронхообструкцией можно рекомендовать как применение режима Volume Control, так и Pressure… Примерные установки респиратора в режиме Pressure Control в алгоритме SIMV. … Обязательный вдох: давление вдоха (Pinsp) - 22-25 см вод. ст., время вдоха - 0,5- 0,7 с, частота вдохов - 8 в 1 мин,…ИВЛ при заболеваниях и поражениях мозга
Проведение респираторной поддержки у пациентов с заболеваниями и повреждениями мозга наиболее ярко демонстрирует изменение отношения к ИВЛ, которую… Согласно традиционным представлениям, транспорт кислорода в ткани… Оставляя за рамками книги научную дискуссию о диффузионных механизмах транспорта кислорода и особенностях…ИВЛ при травмах и болезнях органов брюшной полости
Травмы и заболевания брюшной полости неизбежно сопровождаются повышением внутрибрюшного давления вследствие отека паренхиматозных органов, пареза… Главное позитивное последствие - придание диафрагме более выпуклой,… Проведение ИВЛ при травмах и заболеваниях брюшной полости должно учитывать описанные особенности. Основным требованием…ИВЛ при заболеваниях сердца
Кардиология - это область медицины, где рады противников применения ИВЛ наиболее многочисленны. По нашему мнению, сдержанное и даже, можно сказать,… В то же время рациональное использование ИВЛ может принести большую пользу… Первый механизм - это компенсация гипоксии. Никакие другие методы лечения не могут обеспечить столь эффективную…ИВЛ при гиповолемическом, геморрагическом и септическом шоке
Рекомендации по проведению искусственной вентиляции легких при шоковых состояниях в литературе весьма противоречивы и в основном зависят от их… Работы нового века рекомендуют расширить показания к ИВЛ, не ожидая… Примерные установки респиратора в режиме BIPAP: давление вдоха (Pinsp) - 12- 15 см вод. ст., время вдоха - 0,7- 0,8 с,…Послесловие
В самых далеко зашедших мечтах автор представляет себе образ усталого реаниматолога, который достает из кармана халата эту книгу, основательно… Заключая книгу, автор хочет горячо поблагодарить своих друзей, которые стали…Список литературы
1. Брыгин П. А. Методы и режимы современной искусственной вентиляции легких,- М., 1998.- 57 с.
2. Гриппы М. А. Патофизиология легких.- М.: Восточная книжная компания, 1997.- 344 с.
3. Канус И. И., Олецкий В. Э. Современные режимы искусственной вентиляции легких: Учебно-методическое пособие.- Минск: БелМА-ПО, 2004.-64 с.
4. Кассиль В. Л., Выжигина М. А., Лескин Г. С. Искусственная и вспомогательная вентиляция легких.- М.: Медицина, 2004.- 480 с.
5. Кассиль В. Л., Лескин Г. С, Выжигина М. А. Респираторная поддержка.- М.: Медицина, 1997.- 320 с.
6. Колесниченко А. П., Грицан А. И. Основы респираторной поддержки в анестезиологии, реанимации и интенсивной терапии.- Красноярск: КрасГМА, 2000.-216 с.
7. Кулен Р., Гуттман Й., Россент Р. Новые методы вспомогательной вентиляции легких.- М.: Медицина, 2004.- 144 с.
8. Царенко С. В. Нейрореаниматология. Интенсивная терапия черепно-мозговой травмы.- М.: Медицина, 2005.- 352 с.
9. Acute Respiratory Distress Syndrome Network. Ventilation with lower tidal volumes as compared with traditional tidal volumes for acute lung injury and the acute respiratory distress syndrome // N. Engl. J. Med,- 2000.-Vol. 342,-P. 1301- 1308.
10. Amato M. В., Barbas С S., Medeiros D. M. et al. Effect of a protective-ventilation strategy on mortality in the acute respiratory distress syndrome // N. Engl. J. Med.- 1998.-Vol. 338.- P. 347-354.
11. Artigas A., Bernard G. R., Carlet J. et al. Consensus Committee. The American-European Consensus Conference on ARDS, Part 2. Ventilatory, Pharmacologic, Supportive Therapy, Study Design Strategies and Issues Related to Recovery and Remodeling // Intensive Care Med.- 1998.-Vol. 24.-P. 378-398.
12. Bone R. С The ARDS lung. New insights from computed tomography // JAMA.- 1993.-Vol. 269.-P. 2134-2135.
13. Brower R. G, Lanken P. N., Maclntyre N. et al. Higher versus lower positive end-expiratory pressures in patients with the acute respiratory distress syndrome // N. Engl. J. Med.- 2004.- Vol. 351.- P. 327-336.
14. Gattinoni L., Pesenti A. ARDS: the non-homogeneous lung; facts and hypothesis // Intensive Crit. Care Dig.- 1987.-Vol. 6.- P. 1-4.
15. Georgopoulos D., Prinianakis G., Kondili E. Bedside waveforms interpretation as a tool to identify patient-ventilator asynchronies // Intensive Care Med.- 2006,-Vol. 32.- P. 34-47.
16. Gladwin M. Т., Pierson D. J. Mechanical ventilation of the patient with severe chronic obstructive pulmonary disease // Intensive Care Med.- 1998.- Vol. 24.- P. 898-910.
17. Hickling K. G, Henderson S. J., Jackson R. Low mortality associated with low volume pressure limited ventilation with permissive hypercapnia in severe adult respiratory distress syndrome // Intensive Care Med.- 1990.-Vol. 16.-P. 372-377.
18. Hopkins R. О. et al. Neuropsychological sequelae and impaired health status in survivors of severe acute respiratory distress syndrome // Am. J. Resp. Care Med.- 1999.-Vol. 160.-P. 50 -56.
19. Hopkins R. 0. et al. Two-year cognitive, emotional, and quality-of-life outcomes in acute respiratory distress syndrome // Am. J. Resp. Care Med.-2005.-Vol. 171.-P. 340 -347.
20. Lachmann B. Open up the lung and keep the lung open // Intensive Care Med.- 1992.-Vol. 18.-P. 319-321.
21. Laffey J. G, O'Croinin D., McLoughlin P., Kavanagh B. P. Permissive hy-percapnia - role in protective lung ventilatory strategies // Intensive Care Med.- 2004.- Vol. 30.- P. 347-356.
22. Maclntyre N. R., Branson R. D. Mechanical Ventilation: Saunders 2001, 528 p.
23. Pelosi P., Gattinoni L. Respiratory mechanics in ARDS: a siren for physicians? // Intensive Care Med.- 2000.- Vol. 26.- P. 653-656.
24. Plant P. K., Owen J. L., Elliott M. W. Early use of non-invasive ventilation for acute exacerbations of chronic obstructive pulmonary disease on general respiratory wards: a multicentre randomized controlled trial // Lancet.-2000.-Vol. 355.-P. 1931- 1935.
25. Plutz F. В., Slutsky A. S., van Vught A. J., Heijnen С J. Ventilator-induced lung injury and multiple system organ failure: a critical review of facts and hypotheses // Intensive Care Med.-2004.-Vol. 30.-P. 1865- 1872.
26. Ranieri V. M., Zhang H., Mascia L. et al. Pressure-time curve predicts minimally injurious ventilatory strategy in an isolated rat lung model // Anesthesiology.- 2000.-Vol. 93.- P.1320 - 1328.
27. Ware L. В., Matthay M. A. The Acute Respiratory Distress Syndrome // N. Engl. J. Med.-2000.-Vol. 342.-P. 1334- 1349.