Основы СЕСТРИНСКОГО ДЕЛА

|
основы
СЕСТРИНСКОГО ДЕЛА

УДК 131.483.084.64(075 1 2 ) ББК 51.1(2>я723 0-753
ПРЕДИСЛОВИЕ
Л It I о | 1-1
С.Н.Лавровский; Л.А.Шншарвва н и Смирнов 14- и с н ю н Iы зам. директора но научно методической работеО Коллектив авторов. 2007
Lt; »»>р юи а те п.но in i.in - ИМ1Й центр «Академия», 2007ISBN 978-5-7695-3627-4 о Офор а ение.И магельский пешр . .Академия». 2007
Сестринское дело является важной частью системы здравоохранения. В настоящее время сестринский персонал составляет самую многочисленную категорию работников здравоохранения. Предоставляемые ими услуги удовлетворяют потребности населения в доступной медицинской помощи.
Россия — одна из немногих стран, где средний медицинский персонал традиционно считают лишь помощниками и исполнителями воли врача. Между тем роль, функции и организационные формы деятельности сестринского звена значительно шире. В современных условиях особо следует выделить такие функции средних медицинских работников, как оказание первичной медико-санитарной помощи и проведение профилактики заболеваний; обучение населения основам гигиены; сокращение сроков пребывания пациентов в стационаре; расширение объемов помощи на дому; увеличение количества реабилитационных мероприятий; формирование отделений с различной интенсивностью лечения и ухода; оказание паллиативной помощи и т.д. Потребность в этих видах деятельности чрезвычайно велика, особенно в настоящее время в связи с ухудшением состояния здоровья населения.
Мировая практика показывает, что при рациональном использовании сестринских кадров значительно улучшается качество медицинской помощи, увеличиваются ее доступность и экономичность, эффективно используются ресурсы в здравоохранении. Проведенные в разных странах исследования раскрывают универсальный характер сестринской помощи и подчеркивают унифицированность потребностей в ней. Сестринской практике присущи доступность, разноплановость деятельности, ориентированность на отдельного пациента. Повышение уровня образования средних медицинских работников создает реальные возможности для соблюдения необходимых медицинских технологий, обеспечения гарантий качества лечения, диагностики и ухода, накопления и использования знаний о потребностях больных в сестринской помощи.
В настоящее время медицинским сестрам, фельдшерам, акушерам необходимы современные знания в области философии и теории сестринского дела, общения в сестринском деле, сестринской педагогики, психологии, требований по обеспечению безо-
пасмойбольничной среды лечебно-профилактических учреждении. Они должны умен, выполнял, сестринские манипуляции в точном соответствии с современными требованиями.
Изучив курс «Основы сестринскогоцела», будущие специалисты смогут грамотно осуществлять сестринский процесс при оказании помощи пациентам с самымиразными заболеваниями. Для осуществления сестринского процесса медицинская сестра должна владеть теоретическими основами, практическими навыками, уметь пользоваться предметами ухода за больными.
В связи с этим особенностью данного учебника является сочетание теоретического материала с описаниями практических манипуляций. В конце глав приведены контрольные вопросы, что позволяет студентам более эффективно проводить самоподготовку.
Авторы надеются, что предлагаемый учебник окажется незаменим при подготовке квалифицированных специалистов сестринского дела.
РАЗДЕЛ I
ТЕОРЕТИЧЕСКИЕ О С Н О В Ы СЕСТРИНСКОГО ДЕЛА. СЕСТРИНСКАЯ ПЕДАГОГИКА
ГЛАВА1 СЕСТРИНСКОЕ ДЕЛО КАК ПРОФЕССИЯ
Определение сестринского дела.Существует множество определений сестринского дела, на формулировку которых повлияли различные факторы, включая особенности исторической эпохи, уровень социально-экономического развития общества, географическое положение страны, уровень развития системы здравоохранения, особенности обязанностей сестринского персонала, отношение медицинского персонала и общества к сестринскому делу, особенности национальной культуры, демографические ситуации, потребности населения в медицинской помощи, а также представления и личное мировоззрение человека, дающего определение сестринской науке. Но несмотря на перечисленные факторы, сестринское дело должно соответствоватьсовременным профессиональным стандартам и иметь законодательную основу.
На Конгрессе специалистов сестринского дела Всемирной организации здравоохранения (ВОЗ), прошедшем в I944 г. в Ганновере, было дано следующее определение: сестринское дело — это искусство и наука; оно неликом охватывает тело, разум и духовную сферу пациента, поддерживает духовное, умственное и физическое здоровье посредством обучения и примера, акцентирует внимание на сохранении здоровья, а также на оказании помощи больным, включает в себя заботу о социальной и духовной сфере пациента так же, как и о физической, и осуществляет медицинское обслуживание семьи, общества и индивида.
Одно из «нестареющих» определений сестринского дела, получившее позже международное признание, дала в 1961 г. американская медицинская сестра В.Хендерсон, выдающийся преподаватель, просветитель, исследователь и лектор. Она писала, что уникальная функция медицинской сестры заключается в оказании помощи человеку, больному или здоровому, в осуществлении тех действий, имеющих отношение к его здоровью, выздоровлению или спокойной смерти, какие он предпринял бы сам, обладая необходимыми силами, знаниями и волей. И делается это таким образом, чтобы он снова как можно быстрее обрел независимость.
Первое определение сестринского дела дала легендарная Ф. Най-тингейл в «Записках об уходе», изданных в 1859 г., определив его как действие по использованию окружающей пациента среды в целях содействия его выздоровлению. При этом задача заключалась в создании для больного таких условий, при которых природа оказала бы свое целительное воздействие. Ф.Найтингейлсчитала, что уход за больными и здоровыми — это две важные сферы сестринского дела. При этом уход за здоровыми — это поддержание у человека такого состояния, при котором болезнь не наступает, а уход за больными — это помощь страдающему от болезни жить наиболее полноценной жизнью, приносящей удовлетворение. Путем наблюдения и сбора информации о больном Ф. Най-тингейл устанавливала связь между состоянием здоровья пациента и факторами окружающей среды. Разработанная Ф.Найтингейл концепция окружающей среды как основного компонента сестринского ухода, а также призывы избавить медицинских сестер от необходимости все знать о том, как протекает болезнь, можно рассматривать как попытку провести различия между сестринским делом и врачебной практикой. Она первая отметила, что сестринское дело как профессия отличается от врачебной деятельности и требует специальных, отличных от врачебных знаний, организации, практической и научной подготовки. Теории Ф.Найтингейл позволили многим медицинским сестрам понять суть сестринского дела и использовать основные принципы на практике, в исследованиях и профессиональной подготовке. Ее идеи, взгляды, убеждения, получили широкое признание и распространение во многих странах мира. Современные исследователи рассматривают работы Ф. Найтингейл в качестве первой теории концептуальной модели сестринского дела.
Флоренс Найтингейл родилась 12 мая 1820 г. в аристократической английской семье. Она получила достаточно всестороннее образование, которое тогда получали только мужчины. Современники Ф.Найтингейл отмечали, что она была талантливой личностью и свои способности могла реализовать и самых различных сферах деятельности, но ее выбором стала медицина.
Желанию Флоренс служить в госпитале категорически противилась вся семья. В то время в госпиталях работали опустившиеся женщины, которых не брали ни на какую другую работу. Госпиталь был тем местом, где больным становилось хуже, а не лучше.
В 1851 г., несмотря на протест семьи, Флоренс поехала в Германию в общину диакониц, которая имела свою больницу и школу для обучения уходу ui больными. Блестяще слав жзамены. девушка вернулась домой, а в 1853 г. уехала в Париж, чтобы ознакомиться с монашескими больницами и пройти подготовку у сестер-монахинь.
После возвращения домой мисс Найтингейл предложили взять на себя руководство учреждением по уходу за больными. Это привело се-6
мейство Найтингейл в ярость, и Флоренс была вынуждена покинуть семью и уехать в Англию.
В 33 года Флоренс заняла должность суперинтенданта в учреждении по уходу за больными женщинами из высшего лондонского общества, где в полной мере показала свои организаторские способности и профессиональные навыки по уходу.
В октябре 1854 г. в период Крымской войны Флоренс вместе с 38 помощницами отправилась в полевые госпитали сначала в Скутари (Турция), а затем в Крым. Взору сестер милосердия предстала жуткая картина: госпиталь был переполнен, завшивленные раненые и больные лежали в коридорах на соломе среди нечистот, по полу бегали крысы, не хватало самого необходимого — лекарств, белья, продовольствия и топлива.
Появление в госпитале женщин было воспринято врачами с неприязнью. Первое время им даже запрещали входить в палаты и поручали самую грязную работу и самых безнадежных больных. Однако Флоренс удалось доказать, что раненые нуждаются в постоянном грамотном уходе после медицинских вмешательств. Последовательно проводя в жизнь принципы санитарии и ухода за ранеными, она добилась поразительных результатов. Ф. Найтингейл так организовала работу госпиталя, что смертность в нем снизилась с 49 до 2 %. Именно она увеличила в госпиталях число палат, чтобы ликвидировать скученность раненых, организовала кухни и прачечные. Флоренс считала, что дело сестер милосердия — спасать раненых не только физически, но и духовно: заботиться об их досуге, организовывать читальни и помогать наладить переписку с родными. По ночам она обходила раненых со светильником в руке, за что была прозвана Леди с лампой.
По возвращении в Англию в 1856 г. Ф.Найтингейл было поручено реорганизовать армейскую медицинскую службу. При поддержке военного министра Флоренс добилась того, чтобы больницы были оснащены системами вентиляции и канализации; больничный персонал в обязательном порядке проходил необходимую подготовку; в больницах велась строгая статистическая обработка всей информации. Была организована военно-медицинская школа, в армии велась разъяснительная работа о важности профилактики болезней. В своей книге «Записки о госпиталях» мисс Найтингейл показала связь санитарной науки с организацией госпитального дела. Она решительно выступила против «коридорной системы» содержания больных, отстаивая необходимость внедрения павильонной системы.
Именно Ф.Найтингейл создала систему подготовки кадров среднего и младизего медицинского персонала в Великобритании.
Школа, созданная Ф.Найтингейл, стала моделью подготовки управленческого и педагогического звена сестринского персонала. Она настаивала на том, чтобы в сестринских школах преподавали профессиональные медицинские сестры, а управление ими в больницах взяли на себя специально обученные дипломированные медицинские сестры. Ф.Най-тингейл считала, что сестринское дело как профессия отличается от врачебной деятельности и требует специальных, отличных от врачебных, знаний.
В процессе своей деятельности Ф. Найтингейл написала ряд трудов, которые оказали неоценимую услугу для развития сестринского ухода. Книгу «Как нужно ухаживать за больными» врачи того времени ценили очень высоко, считая ее выдающимся учебным пособием. Изучив социальные и экономические условия жизни в Индии, Ф. Найтингейл опубликовала ряд статей, в которых высказала мысль о том, что профилактика лучше лечения. В работе «Вводные записки о пребывании в учреждении» (1871) мисс Найтингейл сделала вывод, что роды безопаснее в домашних условиях, так как в больнице велик риск перекрестных инфекций.
Мисс Флоренс всю свою жизнь отстаивала равные права всех людей па уход и лечение во время болезни и на достойную смерть. Английское правительство по достоинству оценило ее вклад в развитие медицинской помощи и в 1883 г. наградило Королевским Красным крестом. В 1907 г. Ф. Найтингейл была награждена одним из высших британских орденов «За заслуги».
Ф. Найтингейл умерла 13 августа 1910 г.
В 1912 г. Лига Международного Красного креста и Красного полумесяца учредила медаль имени Флоренс Найтингейл, до сих пор самую почетную и высшую награду для сестер милосердия во всем мире.
В 1907 г. в США впервые в мире медицинская сестра Колумбийского университета А. Нуттинг получила ученое звание профессора сестринского дела. Именно с этого события при активном участии кафедр университета начался новый период развития и научного обоснования сестринского дела. В своей работе А. Нут-тинг отмечала, что сестринское дело связано с избавлением от страданий, уходом за больными и защитой здоровья людей. У большинства людей нет возможности получать лечение в больнице, поэтому им необходимо обеспечить помощь на дому. И каждой медицинской сестре нужно помнить, что не существует двух абсолютно одинаковых пациентов или абсолютно одинаковых потребностей у разных пациентов. Следовательно, не может быть и одинакового ухода за двумя разными людьми.
Постепенно сестринская практика трансформировалась в самостоятельную профессиональную деятельность, базирующуюся па теоретических знаниях, практическом опыте, научных суждениях и клиническом мышлении. Сестринское дело не конкурировало с врачебной деятельностью, оно преимущественно занимало те ниши, которые не представляли области интересов врачей, но требовали профессионального сестринского участия. К ним, в первую очередь, относились дома сестринского ухода, где велось наблюдение и осуществлялся уход за стариками, больными с хроническими заболеваниями и инвалидами. Медицинские сестры взяли на себя ответственность за предоставление этой категории пациентов необходимого уровня помощи и поддержание оптимального качества их жизни и благополучия. Организация домов и отделений сестринского ухода, а также помощь на дому и созда-N
ние служб консультативной помощи матерям и детям из числа малоимущих слоев населения обеспечили большую доступность медицинской помоши для населения, чем и заслужили признание со стороны правительственных кругов и общественности.
По мнению Д.Орэм, сестринское дело — это забота о другом ради его блага. Однако что в нем особенного по сравнению с врачебной деятельностью, которая также согласуется с принципами благорасположенности к больному? Врач стремится принести пользу больному путем активного воздействия на его болезнь. Эти воздействия чаще всего заключаются в назначении лечебных средств или ограничиваются во времени определенной технологией, процедурами и т.п. В промежутках между этими эпизодами или после них у пациента может возникнуть ощущение неблагополучия, дискомфорта, но врач этими проблемами, как правило, не занимается. В связи с тем, что проблемы пациента возникают независимо от того, какой характер носит его заболевание (хирургическое, терапевтическое, онкологическое и т.д.), возникают специализации сестринского дела в хирургии, педиатрии, реабилитации, геронтологии и т.п.
По мере изменения роли медицинской сестры ведущие специалисты в этой области стремились закрепить статус сестринского дела как профессии. В 1945 г. группа экспертов разработала критерии ухода за больными, используя критерии Д.Флекснера для определения профессии, подготовленные комиссией по стандартизации в медицинских учебных заведениях в 1915 г. Эти критерии включали не только применение специальных знаний, приобретенных в учебных заведениях, но и автономность в выработке политики и контроля профессиональной деятельности. Американская ассоциация медицинских сестер занималась вопросами становления сестринского дела как профессии, разрабатывая и уточняя политику, стандарты и нормы, регулирующие профессиональную деятельность. В «Кодексе медсестер» (1950, 1976 и 1985 гг.) представлены нормы профессиональной этики. В работе «Уход за больными» изложена социальная политика (1981 и 1995 гг.), определяются социальный контекст ухода за больными, характер и рамки этой деятельности, а также практическая специализация. В «Стандартах ухода за больными» (1973 и 1991 гг.) описаны функции, которые должна выполнять медицинская сестра.
В 1960-е гг. Сестринская школа Йельского университета выдвинула новое толкование сестринского дела. Предлагалось рассматривать сестринское дело как процесс, а не конечный результат, как взаимодействие, а не содержание, как взаимоотношения между двумя конкретными индивидами, а не связи между абстрактными медицинской сестрой и пациентом. В основу процесса был положен системный подход к оказанию сестринской помо-ши. ориентированной на потребности пациента. Тогда же Коми-9
TCIэкспертов ВОЗ определил сестринское дело как практику человеческих взаимоотношений.Медицинская сестра согласно этому ОПрС 1с гениюдолжна уметь распознать потребности больных, ко тикающие всвязи с болезнью, рассматривая больных как индивидуальные личности.
В России до недавнего времени не предпринималось попыток дать четкое определение сестринского дела. Традиционно сформировавшееся в прошлом представление о медицинской сестре лишь как о вспомогательном техническом помощнике врача, работающем по его указаниям и под его наблюдением, не претерпело inачительных изменений, что привело к значительному отставанию сферы сестринской деятельности общественного здравоохранения от уровня развития науки, современных медицинских технологий и негативно сказалось на качестве сестринской помощи населению, статусе медицинской сестры и престиже профессии.
Понятие «сестринское дело» сравнительно недавно вошло в профессиональный язык российских медиков. Впервые это понятие было официально введено в 1988 г. В номенклатуре образования специальностей в сфере здравоохранения место специальности «Медицинская сестра» заняла специальность «Сестринское дело». В связи с этим в базовую подготовку медицинских сестер вошла новая учебная дисциплина «Основы сестринского дела».
Впервые сравнила сестринское дело в России и за рубежом Г.М.Перфильева в 1994-1995 гг. Она считает, что сестринское дело - важнейшая составная часть системы здравоохранения, располагающая значительными кадровыми ресурсами и реальными потенциальными возможностями для удовлетворения потребностей населения в доступной и приемлемой медицинской помощи. В настоящее время лидеры сестринского дела берут за аксиому положение о том, что оно отделилось от медицины как особая сфера профессиональной деятельности и базируется на собственной науке. О высокой профессиональной культуре этой группы свидетельствует многоуровневое сестринское образование, научные исследования в области сестринских наук, звание доктора наук у многих зарубежных медицинских сестер. Все выявленные показатели сестринского дела в развитых странах позволяют уверенно говорить о сформированной институциональной культуре сестринскою дела.
В чем же состоит отличие сестринского дела как профессии от деятельности врача? Все знания и практические действия врача направлены на определение и лечение конкретной болезни у конкретного человека. Большинство видов врачебной деятельности, будь то лечение, преподавание или исследовательская работа, направлены на различные аспекты патологических состояний конкретных болезней. Сестринское дело ориентировано в большей мере на человека или группу людей (семья, коллектив, общество).
К)
чем на болезнь. Оно направлено на решение проблем и нужд людей, их семей и общества в целом, которые возникли и могут возникнуть в связи с изменениями в здоровье.
Таким образом, сестринское дело — это самостоятельная профессия, обладающая достаточным потенциалом, чтобы стать такой же важной, как и лечебное дело. Функции медицинской сестры значительно шире, чем простое выполнение указаний врача На нее возложены основные обязанности по уходу за пациентами: профилактика заболеваний, сохранение здоровья, реабилитация и облегчение страданий. Сестра должна быть прекрасным руководителем (на любом уровне), обладающим задатками лидера, менеджера, педагога и психолога.
На совещании национальных представителей Международного совета медицинских сестер, прошедшем в 1987 г. в Новой Зеландии, было единогласно принято следующее определение сестринского дела: сестринское дело является составной частью системы здравоохранения и включает в себя деятельность по укреплению здоровья, профилактике заболеваний, предоставлению психосоциальной помощи и ухода лицам, имеющим физические и психические заболевания, а также нетрудоспособным всех возрастных групп. Такая помощь оказывается медицинскими сестрами как в лечебных, так и в любых других учреждениях, а также на дому, везде, где в ней есть потребность.
Миссия медицинской сестры.Миссия медицинской сестры заключается в оказании помощи конкретным людям, семьям и группам людей в достижении ими физического, умственного и социального здоровья в условиях окружающей их среды.
В последнее время меняется взгляд на функции медицинской сестры. Если раньше акцент делался на уход за больными людьми, то сейчас сестринский персонал совместно с другими специалистами видит главную задачу в поддержании здоровья, предупреждении заболеваний, обеспечении максимальной независимости человека в соответствии с его индивидуальными возможностями. В развитых странах считается предпочтительным уход за больными и их лечение в условиях муниципальной (амбулаторно-поли-клинической) медицины.
Функции медицинской сестры.Функции медицинской сестры определены Европейским региональным бюро ВОЗ по сестринскому делу, и об этом свидетельствует международный проект Европейского регионального бюро ВОЗ — LEMON. Данный проект предусматривает сотрудничество разных стран (в том числе и России) в рамках вопросов сестринского дела и акушерства, предоставляет информацию о нуждах, достижениях и потенциальных проектах в странах — членах международного сообщества.
Первой функцией является осуществление сестринского ухода, например профилактические меры, сестринские вмешательства.
связанные с реабилитацией, психологической поддержкой чело-пека или его семьи. Эта функция наиболее эффективна, если осуществляется в рамках сестринского процесса. Осуществление сестринского ухода включает в себя:
• оценку потребностей человека и его семьи;
• выявление потребностей, которые могут быть наиболее эффективно удовлетворены благодаря сестринскому вмешательству;
• определение первоочередных проблем со здоровьем, которые могут быть удовлетворены благодаря сестринскому вмешательству;
• планирование и осуществление необходимого сестринского ухода; привлечение пациента, а при необходимости членов его семьи, друзей к уходу;
• использование принятых профессиональных стандартов.
Вторая функция — обучение пациентов и сестринского персо
нала — включает:
• оценку знаний и навыков человека, относящихся к сохранению и восстановлению здоровья;
• подготовку и предоставление нужной информации на соответствующем уровне;
• помощь другим медицинским сестрам, пациентам и другому персоналу в получении новых знаний и навыков.
Третья функция — исполнение медицинской сестрой зависимой и независимой роли в составе бригады медицинских работников, обслуживающих пациента, — в России только начинает вводиться. Однако без нее сестринское дело не сможет занять должного места в системе здравоохранения. Компонентом этой функции является сотрудничество с пациентом, его семьей, медицинскими работниками в планировании и организации ухода за больным.
Четвертая функция — развитие сестринской практики с помощью исследовательской деятельности — также только начинает реал изовы ваться.
Основными целями сестринского дела являются:
• объяснение населению и администрации лечебно-профилактического учреждения (ЛПУ) важности и приоритетности сестринского дела в настоящее время;
• развитие и эффективное использование сестринского потенциала путем расширения профессиональных обязанностей и предоставления сестринских услуг, максимально удовлетворяющих потребностям населения;
• обеспечение и проведение учебного процесса для подготовки высококвалифицированных медицинских сестер и менеджеров сестринского дела, а также проведение последипломной подготовки специалистов среднего и высшего сестринского звена;
• выработка у медицинских сестер определенного стиля мышления.
Сестринское дело решает следующие задачи:
1) развитие и расширение организационных и управленческих резервов по работе с кадрами;
2) консолидирование профессиональных и ведомственных усилий по медицинскому обслуживанию населения;
3) ведение работы по обеспечению повышения квалификации и профессиональных навыков персонала;
4) разработка и внедрение новых технологий в сфере сестринской помощи;
5) осуществление консультативной сестринской помощи;
6) обеспечение высокого уровня медицинской информации:
7) ведение санитарно-просветительской и профилактической работы;
8) проведение научно-исследовательских работ в области сестринского дела;
9) создание стандартов качества сестринской помощи.
Приоритетное развитие сестринского дела обеспечит качественно новый уровень медицинской помощи населению путем эффективного использования медицинских сестер, расширения их профессиональных обязанностей и предоставления сестринских услуг, максимально удовлетворяющих потребности населения.
Таким образом, стратегия сестринской практики должна соответствовать меняющимся потребностям системы здравоохранения; иметь научное обоснование; быть социально приемлемой; обеспечивать общедоступность медицинской помощи (особенно тем группам населения, которые испытывают наибольшую потребность в ней); предоставлять помощь в стенах лечебного учреждения, дома и на уровне семьи; гарантировать высокое качество помощи.
Контрольные вопросы
1. Назовите основные требования, предъявляемые к сестринскому делу.
2. Кто впервые дал научное определение сестринского дела?
3. Как изменялась роль медицинской сестры?
4. Какие существуют подходы к толкованию термина «сестринское дело»?
5. В чем заключается отличие сестринского дела как профессии от деятельности врача?
6. Назовите основные функции медицинской сестры.
7. Каковы главные цели сестринского дела?
8. Какие задачи решает сестринское дело?
9. Сформулируйте стратегию сестринской практики.
ГЛАВА 2
ИСТОРИЯ РАЗВИТИЯ СЕСТРИНСКОГО ДЕЛА В РОССИИ
Сведений о женской медицинской деятельности на Руси очень мало. Однако известно, что уже в XI в. был создан первый отечественный медицинский… В XVII в. многие русские монастыри богатели, что позволяло строить при них… Со вступлением на трон династии Романовых благотворительностью помимо царя и высших церковных иерархов начали…Контрольные вопросы
1. Когда возникло сестринское дело в России?
2. Как создавались сестринские общины в России?
3. Каким был круг обязанностей «сердобольных вдов»?
4. Когда и как была создана первая в России обшина сестер милосердия?
5. Какую роль сыграли П. П. Карцева, Е.А.Хитрово, Е.М.Бакунина в развитии сестринского дела в России?
ГЛАВА 3
Ф И Л О С О Ф И Я И ЭТИКА СЕСТРИНСКОГО ДЕЛА
Особенности философии сестринского дела
Согласно общепринятому определению философия - это форма духовной деятельности, направленная на постановку, анализ и решение мировоззренческих… Философия медицины начала формироваться еще в Древней Греции. Богиней -… Современная философия медицины руководствуется критерием духовной ценности человеческой жизни. Роль такой философии…Этические принципы сестринского дела
Этические обязанности медицинской сестры в процессе работы с пациентом — это определенный круг действий, безусловных для выполнения (например,… Пациент — это человек, который нуждается в сестринском (медицинском) уходе и… Сотрудничество с пациентом означает совместную работу над решением проблем с его здоровьем. Взаимоотношения…Типы медицинских сестер
Сестра-рутинер (робот).Большинство медицинских сестер относятся к этому типу. Наиболее характерной чертой таких сестер является механическое… необходимое приложение в инструкции по его обслуживанию, их взаимоотношения с… Сестра, играющая заученную роль.Поведение такой сестры отличается неестественностью, наигранностью. Она как бы…Контрольные вопросы
1. Назовите основные термины, используемые в сестринском деле.
2. Охарактеризуйте основные типы медицинских сестер.
3. Что является этическим компонентом философии сестринского дела?
4. Дайте характеристику основному принципу философии сестринского дела.
5. Какова историческая необходимость возникновения сестринской философии?
ГЛАВА 4
О Б Щ Е Н И Е В СЕСТРИНСКОМ ДЕЛЕ
Сущность общения
Общение — это многогранный и многоуровневый процесс взаимодействия между людьми, в котором происходит обмен информацией, опытом, результатами… В общении выделяют содержание, цель, средства, виды, функции, формы, стороны,… Содержание общения — это информация, которая передается от одного живого существа к другому в межличностных контактах.…Структура и уровни общения
Коммуникативная сторона общения состоит во взаимном обмене информацией между собеседниками, передаче и приеме знаний, мнений, чувств. Универсальным средством коммуникации и общения является речь, с помощью… Интерактивная сторона общения (от англ. interaction - взаимодействие) заключается в обмене действиями, организации…Виды взглядов, их трактовка и рекомендуемые действия
Контакт глаз. Одним из самых важных компонентов невербального общения является контакт глаз. На протяжении многих веков человечество задумывалось о… • ему не нравится собеседник; • он не уверен в том, что говорит;Влияние различных факторов на процесс общения
Аттракция обозначает возникновение привлекательности при восприятии одного человека другим, т.е. это умение нравиться другим людям, производить на… Эмпатия (позиции душевного сочувствия) — это умение сопереживать другому… Рефлексия — это процесс логического анализа проблем, поступков и состояний собеседника, приводящий к определенным…Умение слушать и значение обратной связи в процессе общения
Одна m важнейших задач медицинской сестры — это умение тактично выстроить с пациентом беседу, эффективность которой зависит, в первую очередь, от… Можно говорить об эффективном и неэффективном слушании. Слушание… щение, что его не слышат, считают его переживания смешными, незначительными. Оно неэффективно и в тех случаях, когда…Рекомендации по о б щ е н и ю с пациентом
1. «Имя собственное». Беседу с пациентом начинают, назвав свое имя и отчество, должность и цель беседы. К пациенту также обращаются по имени и… 2. «Комфортная обстановка». Беседу с пациентом проводят, по возможности… т.д. Необходимо помнить о межличностной дистанции, расположиться так, чтобы лицо находилось на одном уровне с лицом…Контрольные вопросы
1. Что является содержанием общения в сестринском деле?
2. Назовите основные цели, виды и функции общения.
3. Каковы структура и уровни общения?
4. Назовите основные факторы, способствующие и препятствующие общению.
5. Охарактеризуйтетипы общения.
6. Какие существую! способы поддержаниясвязи с пациентом, неспособным к вербальному общению?
ГЛАВА 5
ОБУЧЕНИЕ В СЕСТРИНСКОМ ДЕЛЕ
Обучение как функция сестринского дела
В настоящее время роль среднего медицинского персонала заключается в использовании современных технологий, профилактике и формировании медицинской… Обучение в сестринском деле, или сестринская педагогика, включает в себя… В качестве примера можно привести организацию так называемых «диабет-школ», целью которых является не только…Мотивации обучения; 54
3)передаче знаний пациенту; 4) выработке умений у пациента; 5) формировании у пациента устойчивых навыков.От медицинской сестры требуется высокая внутренняя дисциплина, умение работать над собой, что проявляется в умении контролировать свои эмоции, настроить себя на задушевность, конфиденциальность, самостоятельностью в действиях, настойчивостью, самообладанием, активностью, трудолюбием и ответственностью. 55
4. Медицинская сестра должна обладать педагогическими способностями: умением выбрать оптимальный метод воздействия на пациента, мотивировать обучение, используя жизненные ценности, организовать учебный процесс; иметь педагогический такт.
Педагогический такт — это мера педагогически целесообразного воздействия преподавателя на обучаемого; умение устанавливать продуктивное общение (требовательность в сочетании с уважением, душевной теплотой). Он проявляется в уравновешенности поведения преподавателя (выдержка, самообладание в сочетании с непосредственностью в общении).
Другими словами, медицинская сестра должна:
• иметь организаторские способности — способность организовать обучающий процесс, быть лидером;
• быть коммуникабельной — уметь налаживать взаимоотношения с пациентом и его близкими, учитывая их индивидуальные и возрастные особенности;
• быть конструктивной —уметь проектировать развитие обучающего процесса (как преподнести тот или иной материал, в каком объеме и т.д.);
• обладать экспрессивностью — уметь выражать свои мысли, чувства, взгляды или скрывать их.
Таким образом, поведение и внешний вид медицинской сестры должны внушать пациенту уверенность в том, что она все знает и умеет, готова передать ему свои знания и умения.
Задачи и с ф е р ы обучения в с е с т р и н с к о м деле
Обучение, как правило, происходит в трех сферах: познавательной, эмоциональной и психомоторной. П о з н а в а т е л ь н а я с ф е р а подразумевает, что человек получает… Э м о ц и о н а л ь н а я ( ч у в с т в е н н а я ) с ф е р а заключается в том, что человек, получив информацию,…Условия эффективного обучения
ния, создать благоприятную обстановку, использовать разнообразные педагогические приемы и, наконец, оценить качество обучения. Каждый человек испытывает потребность иметь жизненные ценности (карьера,… Для каждого обучаемого мотивация индивидуальна. Но в каждом случае должен присутствовать познавательный интерес, без…П р и н ц и п ы обучения пациентов и членов их с е м е й
1. Сбор информации о пациенте (обследование) и оценка исходного уровня знаний и умений пациента или его родственников. При каждом контакте с… Приведем пример сбора информации о пациенте. Больная, Нина Петровна Иванова,… 2. Определение проблем пациента. Собрав и оценив информацию, медицинская сестра выделяет сестринскую проблему:…Контрольные вопросы
1. Что оценивает медицинская сестра, организуя процесс обучения
пациента?
2.Какие способы обучения использует медицинская сестра?
3. Как оцепить потребность пациента и его семьи и обучении.'
4. Как понимать термин «мотивация обучения»?
5. В чем состоит содержание сестринскою обучения.'
6. Перечислите п е д а г о г и ч е с к и е приемы, которыми может п о л ь з о в а т ь с я медицинская сестра м Процессе обучения.
7. Кто проводит оценку эффективности обучения пациента и его семьи?
8.На каком этапе проводится оценка эффективности обучения?
РАЗДЕЛII МЕТОДОЛОГИЯ СЕСТРИНСКОЙпомощи
ГЛАВА6 ПОТРЕБНОСТИ ЧЕЛОВЕКА В ЗДОРОВЬЕ И БОЛЕЗНИ
Известно, что основной целью сестринского ухода является обеспечение пациенту необходимого качества жизни при возникновении заболевания, иначе говоря, создание пациенту максимально возможного в данных условиях комфорта.
Здоровье можно определять как динамическое равновесие личности с окружающей средой, достигнутое посредством адаптации. Достигается это равновесие путем удовлетворения человеком своих потребностей.
При нарушении удовлетворения потребностей развивается состояние дискомфорта. В свою очередь комфорт — это состояние, при котором человек самостоятельно удовлетворяет все свои потребности. Можно дать следующее определение потребности — это физиологический и/или психологический дефицит того, что существенно для здоровья и благополучия человека.
Таким образом, сестринский уход — это создание пациенту комфорта, условий, при которых он может самостоятельно удовлетворять свои потребности.
Удовлетворение любой потребности обеспечивается в организме функционированием органов и систем. Любое заболевание нарушает функцию органов, поэтому внешне проявляется нарушением удовлетворения какой-либо потребности. Например, желудочно-кишечный тракт (ЖКТ) обеспечивает удовлетворение таких потребностей, как есть, пить и выделять. Язвенная болезнь желудка проявляется нарушением удовлетворения этих потребностей: у пациента возникают изжога, боль в животе после приема пищи, неустойчивый стул и т.д. Медицинская сестра в силу своих знаний и умений не способна поставить диагноз пациенту и повлиять на болезнь (это может только врач), но может определить нарушение в удовлетворении потребностей и создать условия для их удовлетворения.
Для этого медицинская сестра должна собрать полную информацию о своем пациенте. Только четко представляя себе, удовлетворение каких потребностей нарушено у пациента, она может
I формулировать цели и задачи сестринского ухода, продумать и I оставитьего план, реализовать его и оценить результаты. Только представляя себе пациента как личность, как единое физиологическое и психосоциальное целое, медицинская сестра может рассчи-п.пшть на его понимание и поддержку в организации ухода и >ффективно ориентировать больного на улучшение своего состояния.
У человека очень много потребностей, различающихся в зависимости от возраста, здоровья и внешней среды. Однако выделяют группу потребностей, которые есть всегда у любого человека не швисимо от каких-либо условий. Их называют основными жизненно важными или универсальными потребностями. Их необходимо удовлетворять каждому человеку в первую очередь.
Применительно к сестринской практике В.Хендерсон предложила классификацию потребностей, основанную на теории иерархии потребностей по А. Маслоу. Он расположил 14 жизненно важных потребностей человека в порядке первоочередности их удовлетворения: от низших физиологических, врожденных до высших психосоциальных, приобретенных в процессе роста и развития, и виде пирамиды (рис. 6.1). При этом в основании пирамиды находятся низшие физиологические потребности, так как они являются основой жизни человека, без них невозможна жизнь в биологическом смысле слова. Если человек не будет удовлетворять эти потребности, то он просто умрет, как любое живое существо на Земле. К потребностям в выживании относятся: дышать; есть; пить; выделять.
Однако человек на протяжении всей своей жизни растет, развивается, постоянно контактирует с окружающей средой. В связи с этим у него возникают жизненно важные потребности, удовлетворять которые необходимо для гармоничного роста и развития в этой среде. Эти потребности обеспечивают человеку собственную безопасность — защиту от природных стихий, болезней, социальных явлений, жизненных неудач, стрессов. Вторую ступень пирамиды составляют потребности: спать, отдыхать; быть чистым; одеваться, раздеваться; поддерживать температуру тела; поддерживать состояние или быть здоровым; избегать опасности; двигаться. Ступени «Выживание» и «Безопасность» составляют основание пирамиды Маслоу.
На третьей ступени пирамиды Маслоу находятся потребности в принадлежности. Человеку на протяжении всей жизни необходимо иметь опору, принадлежать обществу, быть принятым и понятым этим обществом. Ему необходимо иметь информацию об окружающей среде. Этого человек достигает, удовлетворяя потребность в общении.
Жизнь в обществе привела к возникновению потребностей в достижении успеха: в работе, жизни, семье, стремлении к гармо-
Играть, учиться, работать
Служение
Достижение \ Иметь жизненные ценности успеха
Принадлежность
Общаться
| Безопасность |
Двигаться; спать, отдыхать; поддерживать температуру тела; избегать опасности; одеваться, раздеваться; быть чистым; поддерживать состояние или быть здоровым
Есть; пить; дышать; , выделять
Выживание
Рис. 6.1. Иерархия основных жизненно важных потребностей
по А. Маслоу
нии, красоте, порядку. На четвертой ступени пирамиды Маслоу представлена потребность иметь жизненные ценности.
И, наконец, вершину пирамиды, пятую ступень, составляют потребности в самосовершенствовании, обеспечивающие самореализацию человека и развитие его как личности. Это потребность учиться, работать и играть.
Если рассматривать пирамиду Маслоу в целом, видно, что пока человек не удовлетворит потребности, составляющие ее нижние ступени, он не сможет удовлетворить более высшие психосоциальные потребности. Все эти потребности человек должен удовлетворять постоянно в процессе своей жизни для достижения физического, социального и творческого благополучия.
Если проанализировать жизнь каждого человека, станет ясно, что, несмотря на то что потребности отдельного человека и всех людей в целом одинаковы, способ их удовлетворения индивидуален. Способ удовлетворения потребностей называется образом жизни, поэтому у каждого человека свой образ жизни, зависящий от возраста, социокультурною окружения — экологии; знаний, умений, желания и здоровья.
В результате проведенного обследования и сформированной базы данных о пациенте медицинская сестра должна определить те потребности, которые у данного пациента плохо удовлетворяются (табл. 6.1).
| 6.1 |
Таблица
Варианты проявления нарушений потребностей пациента
| Проблема, возникающая в результате нарушений потребностей пациента |
Критерий Потреб-удовлетворения ность
потребности в норме
Дышать
| Дыхание свободное, ритмичное; частота дыхания 16— 20 в 1 мин. Отсутствие жалоб |
Одышка. Тахипноэ (частота дыхания более 20 в 1 мин); бради-пноэ (частота дыхания менее 16 в 1 мин). Патологическое дыхание (Чейна—Стокеа, Биота, Куссмауля). Боль в груди, связанная с дыханием. Удушье. Застой мокроты. Влажный или сухой кашель. Кровохарканье
| Пульс ритмичный, обычного наполнения и напряжения (60— 80 уд./мин). Артериальное давление от 100/60 до 140/90 мм рт. ст. Окраска кожи и слизистых оболочек обычная |
Пульс аритмичный. Тахикардия (частота сердечных сокращений более 80 уд./мин); брадикардия (частота сердечных сокращений менее 60 уд./мин). Пульс малого или большого наполнения и напряжения. Гипертензия (АД более 140/90 мм рт. ст.); гипотен-зия (АД менее 100/60 мм рт. ст.). Окраска кожи синюшная (цианоз); покраснение (гиперемия); бледная
| Есть, нить Глотание свободное. Зубы сохранены. Аппетит нормальный. Масса тела в норме. Отсутствие жалоб |
Глотание затруднено или отсутствует. Недостаточное количество зубов или они отсутствуют. Нарушения аппетита. Недостаточное или избыточное питание. Тошнота, рвота. Изжога. Отрыжка. Боли в животе
| Выделять Мочеиспускание безболезненное, моча прозрачная, светло-желтая. Отеки отсутствуют. Дефекация безболезненная, происходит ежедневно, стул оформленный, без патологических примесей. Отсутствие жалоб |
Мочеиспускание болезненное, частое. Задержка или недержание мочи. Изменение прозрачности и цвета мочи. Скрытые отеки; явные отеки. Обезвоживание. Сухость кожи, снижение ее упругости. Дефекация болезненная, жидкий, частый стул; запор; патологические примеси в стуле. Метеоризм. Жажда, сухость во рту
| Окончание табл. 6.1 |
| Критерии удовлетворения потребности в норме |
| Потребность |
| Двигаться |
| Положение в постели активное. Движения в суставах в полном объеме Состояние полного физического, психологического и социального благополучия |
| Быть здоровым |
| Поддерживать температуру тела |
| тела |
| Температура 36-37°С |
| Спать и отдыхать |
| Нормальный суточный ритм сна |
| Одеваться и раздеваться г-Ьыть чистым |
| Способность самостоятельно одеваться и раздеваться Кожные покровы и слизистые оболочки чистые. Волосы чистые, расчесанные. Одежда и белье опрятные |
| Избегать опасности |
| Способность обеспечить свою безопасность и не создавать опасности для других |
| Общаться |
| ( -ознание не наруше-о. Речь сохранена. рение и слух еохране-ы. Память, внима-н ие, ориентировкас охранены |
| |
Пр .
продолжение табл. 6
Проблема,
возникающая в результате
нарушений потребностей папиентя
Положение пассивное, вынужденное. Слабость. Ограничение движения, отсутствие движения (параличи, парезы); отсутствие конечностей
Снижение защитных функций организма. Острая или хроническая боль. Нарушение целостности кожного покрова
Температура тела выше 37 °С — лихорадка, гипертермия. Гиперемия лица. Кожа сухая, влажная, сухая, горячая на ощупь, «гусиная» кожа, озноб. Чувство жара. Ломота в суставах, мышцах
Сонливость днем, зевота; прерывистый сон; отсутствие сна
Снижение или отсутствие силы и активных движений в конечностях. Вынужденное положение. Дефицит самоухода
Сыпь на коже, расчесы, опрелости. Запах изо рта. Волосы грязные, не расчесаны. Неухоженные ногти. Одежда и белье неопрятные (грязные, мятые)
Дефицит знаний о заболевании здоровом образе жизни. Безразличие к состоянию своего здоровья или беспокойство о нем Этсутствие адаптации к стрессам л условиям внешней среды.
(Зпаеность падения, получения
1 равмы
дознание нарушено (ступор, co-| op; кома). Расстройства речи.
Г онижение или отсутствие ^ения. Понижение или отсут-
с твие слуха. Когнитивные нару-
| Проблема, возникающая в результате нарушений потребностей пациента |
| Потребность |
Критерий
удовлетворения
потребности в норме
| Иметь жизненные ценности |
| Нарушения представления о своем внутреннем мире и внешнем облике |
Способность выражать свои эмоции, мнения; отправлять религиозные обряды; заниматься любимым делом
| Работать, играть, учиться |
| Утрата трудоспособности, способности играть, учиться. Дефицит досуга |
Удовлетворение любознательности, помогающей нормально развиваться. Участие в развлечениях и играх
Для удовлетворения потребности в дыхании медицинская сестра должна обеспечить пациенту удобное положение в постели, периодически проветривать комнату. Для обеспечения потребности в питье и еде она составляет меню, включая в него легкоусвояемые продукты, обеспечивающие потребности в витаминах, минеральных веществах. Учитываются ограничения по приему жидкости. Также медицинская сестра осуществляет контроль суточного диуреза. Для обеспечения потребности пациента в выделении она следит за регулярностью физиологических отправлений, обеспечивает комфортные условия, последующий туалет.
Чтобы помочь пациенту поддержать чистоту тела, необходимо регулярно проводить гигиенические процедуры, осуществлять смену белья, следить за опрятным видом одежды. Для поддержания нормальной температуры тела медицинская сестра следит за температурой тела пациента, температурным режимом в комнате и в соответствии с этим регулирует количество одежды и одеял.
Для обеспечения потребности в безопасности больному должно быть уютно и комфортно во все моменты его болезни. Медицинская сестра должна создать условия, в которых он бы не смог упасть, захлебнуться, поперхнуться и т.д.
Для реализации потребности в движении по разрешению врача проводится комплекс гимнастики в постели. После улучшения состояния медицинская сестра поощряет самостоятельные движения пациента, ходьбу. *
Так как считается, что сон лечит, медицинская сестра должна охранять его покой. Также она организует досуг пациента, посильную умственную деятельность (чтение, игры). Для обеспечения потребности в общении следует создать атмосферу доверия, оптимистический настрой, морально поддерживать больного. Вес это способствует выздоровлению. Медицинская сестра должна помогать больному в сохранении достойного внешнего вида соот-
™" IW Т У ' ЯТИ«ой
лек^17ны^ еС,1С,|еНИИЛУХ0ВНЫХ 3аПросов
жизни она помогает (Р^игиозных, интел-
ГЛАВА7 КОНЦЕПТУАЛЬНЫЕ МОДЕЛИ СЕСТРИНСКОГО ДЕЛА
Контрольные вопросы
| ДаЙ1С опрсделение |
| по удовлетворе- |
«потр еб-
| НЛ"~ |
терминам «здоровье», «комфорт» и
А.Маслоу°,ШТе 0С"0ВНЫе жиз,,еннн важ"ь.е потребности человека по
3. Охарактеризуйте пирамиду потребностей А Маслоу
4. Какие проблемы может испытывать человек в результате наруше-
5. В чем заключаются задачи медицинской сестры нию основных потребностей человека?
Нал
Основные положения и эволюция моделей сестринского д е л а
В настоящее время разработано множество концептуальных моделей сестринского дела. В литературе понятия «модель» и «теория» часто используются как… Исторически сложилось так, что четкого описания моделей сестринского дела даже… Автор одной из моделей считает, что медицинская сестра должна помогать пациенту удовлетворять потребности, связанные с…Добавочно-дополняющая модель В.Хендерсон
Пациент.Модель Хсндерсон в настоящее время наиболее известна среди медицинских сестер. Согласно этой модели пациент имеет 14 жизненно важных… Источник проблем пациента.Согласно модели источником проблем пациента… Цели и задачи ухода.В. Хендсрсон считает, что при восстановлении независимости пациента медицинской сестре следует…Модель сестринского ухода Н.Роупер
Пациент.Рассматривая человека как объект сестринской деятельности, Н.Роупер выделила 16 видов повседневной жизнедеятельности (фундаментальных… Источник проблем пациента.Н.Роупер выделяет пять факторов, которые могут… • инвалидность и связанное с этим нарушение физиологических функций;Модель дефицита самоухода Д . О р э м
Пациент.Больного рассматривают как единую функциональную систему, имеющую мотивацию к самоуходу. Человек осуществляет самоуход независимо от того,… 1) универсальные: • достаточное потребление воздуха;Модель, направленная на изменение поведения пациента (модель Д.Джонсон)
Пациент.Согласно модели Д.Джонсон пациент имеет набор взаимосвязанных подсистем поведения, каждая их которых стремится к равновесию. Д.Джонсон… 1) создаваемому действиями и объектами непосредственно вокруг человека; 2) создаваемому прошлыми привычками.Адаптационная модель К. Рой
ных и социальных особенностей. Согласно этой концепции как для физиологических, так и для психологических систем существует состояние… 1) очаговый — находится в окружении человека; 2) ситуационный — возникает при оказании сестринской помощи рядом с очаговым и оказывает на него влияние;Модель, направленная на укрепление здоровья (модель М.Аллен)
Пациент.Объектом модели является семья, а не отдельный человек, поскольку именно в ней формируется поведение, ориентированное на здоровье. Модель предлагает рассматривать человека через призму семьи, признавая как… Источники проблем пациента.М.Аллен считает источником проблем пациента неправильное поведение его семьи, наличие…Контрольные вопросы
1. Что представляет собой модель сестринского дела?
2. Перечислите основные компоненты модели сестринского дела, v На 'по ю lAiiaбыть ориентирована модель сестринского дела?
ГЛАВА8 СЕСТРИНСКИЙ ПРОЦЕСС
Общая характеристика сестринского процесса
Суть научного подхода состояла в том, что управление должно осуществляться не на основе интуиции и ощущений, а на основе твердо установленных фактов… Универсальная модель никла Дсминга —Шухарта позднее легла в основу разработки… Согласно современным представлениям медицинские сестры в своей деятельности должны выступать как равноправный субъект…Задачи медицинской сестры и пациента при их взаимодействии
1. Доверять медицинской сестре 2. Учиться оценивать свои возможности и при необходимости менять образ жизниСестринское обследование
Оценка состояния пациента — это непрерывный систематический процесс, требующий навыков наблюдения и общения. Целью оценки является определение… Сестринское обследование не зависит от врачебного и не может им подменяться,… Задача медицинской сестры — обоснование мотивации индивидуального ухода. Сестринское обследование схематически…Определение проблем пациента
с е с т р и н с к и м диагностированием состояния пациента. На данном ник-… Понятие «сестринский диагноз» впервые появилось в США в середине 1950-х гг. Оно было официально принято и…I I
Физиологические Психосоциальные
Рис. 8.4. Определение проблем пациента (сестринское диагностиро-
вание)
мые для жизнедеятельности пациента и требующие первоочередного решения, и второстепенные - решение которых может быть отсрочено. Приоритетными являются:
• неотложные состояния;
• проблемы, наиболее тягостные для пациента;
• проблемы, способные привести к ухудшению состояния пациента или развитию осложнений;
• проблемы, решение которых приводит к одновременному решению других имеющихся проблем;
• проблемы, ограничивающие способность пациента к самоуходу.
В зависимости от уровня нарушенных потребностей проблемы пациента подразделяют на физиологические, психологические, социальные и духовные. Однако в силу своей компетенции медицинская сестра не всегда способна решить все виды проблем, поэтому на практике принято их подразделять на физиологические и психосоциальные.
Физиологическими проблемами являются боль, дыхательная недостаточность, высокий риск удушья, сердечная недостаточность, пониженный газообмен, гипертермия (перегревание организма), неэффективная терморегуляция, нарушение (расстройство) схемы тела, хронический запор, понос, нарушение целостности ткани, недостаточное очищение дыхательных путей, пониженная физическая подвижность, риск нарушения целостности кожных покровов, риск инфицирования тканей, сенсорные изменения (слуховые, вкусовые, мышечно-суставные, обонятельные, осязательные, зрительные).
Психологическими проблемами могут быть дефицит знаний (о заболевании, здоровом образе жизни и т.д.), страх, тревога, беспокойство, апатия, депрессия, трудность контроля эмоций, дефицит семейной поддержки, общения, недоверие к медицинскому персоналу, дефицит внимания к будущему ребенку, страх смерти, чувство ложного стыда, ложной вины перед близкими из-за своего заболевания, недостаток внешних ощущений, беспомощность, безысходность. Социальные проблемы проявляются в социальной изоляции, беспокойстве о финансовом положении в связи с выходом на инвалидность, дефиците досуга, беспокойстве за свое будущее (трудоустройство, размещение).
Наличие у пациентов существующих проблем способствует возникновению потенциальных, что требует от медицинской сестры постоянного наблюдения за больным и проведения качественных сестринских мероприятий для их профилактики. К потенциальным проблемам относятся риски:
• возникновения пролежней, гипостатической пневмонии, развития контрактур у неподвижного пациента;
• нарушения мозгового кровообращения при высоком АД;
• падений и травм у пациентов с головокружением;
• возникновения ожогов при проведении гигиенической ванны больному с нарушениями чувствительности;
• ухудшения состояния из-за неправильного приема лекарственных средств;
• развития обезвоживания у пациента с рвотой или частым
жидким стулом.
После обследования, выявления проблем пациента и определения приоритетов медицинская сестра переходит к третьему этапу сестринского процесса — планированию сестринской помощи.
Планирование сестринского вмешательства
План сестринского ухода — это подробное перечисление специальных действий медицинской сестры, необходимых для достижения целей ухода. Планирование… Составление плана сестринского ухода А- „ … =л- пациента и егоI
Постановка целей:
1) краткосрочных;
2) долгосрочных
I

|
Выбор пути решения поставленной цели
Обоснование способа реализации цели
Т
Письменное руководство по уходу
Рис. 8.5. Определение целей и планирование сестринских вмешательств
Цель — это ожидаемый конкретный положительный результат сестринского вмешательства по каждой из выявленных проблем пациента. К целям ухода предъявляются следующие требования;
• конкретность, соответствие проблеме пациента, например не следует формулировать цель «пациент будет чувствовать себя лучше»;
• реальность, достижимость — не следует прогнозировать нереальные цели;
• сроки достижения цели — существуют два вида целей: краткосрочные (менее 1 недели) и долгосрочные (недели, месяцы);
• формулировка в терминах сестринской (а не врачебной) компетенции;
• изложение в формулировках, понятных пациенту, его родственникам, другим медицинским работникам и обслуживающему персоналу.
В формулировке цели сестринского ухода должны быть указаны действие, которое необходимо совершить, время, нужное для совершения действия, место, расстояние, условие выполнения действия. Например, приоритетной проблемой пациента является отсутствие глотания. Целью в этом случае будет обеспечение (действие) достаточного поступления жидкости и пищи в организм больного до восстановления функции глотания (время) с помощью зонда (условие).
После постановки цели медицинская сестра составляет план ее реализации. При этом она должна руководствоваться стандартами сестринской практики, которые рассчитаны на работу в типичной ситуации, а не с конкретным пациентом. Таким образом, от медицинской сестры при составлении индивидуального плана ухода требуется умение гибко применять стандарт в реальной ситуации. Она имеет право дополнить план действиями, не предусмотренными стандартом, если сможет аргументировать свою точку зрения. По мере составления плана медицинская сестра заполняет карту сестринского процесса. Можно использовать форму, показанную в табл. 8.2, которая позволяет обеспечить единообразие заполнения, последовательность, преемственность и контроль за качеством сестринской помощи.
| 8.2 |
Таблица
| ' |
Карта сестринского процесса
Цель
| План |
| Реализация Оценка |
| долгосрочная |
| кра1ко-срочная |
Проблема пациента
№ Применение лекарственных … После формулировки целей и составления плана ухода медицинская сестра обязана согласовать свои действия с пациентом…Реализация плана сестринского вмешательства. В и д ы вмешательств
Классификация сестринских вмешательств По потребности пациента в помощи Временные Постоянные Реабилитирующие / По категориям Зависимые Независимые Взаимозависимые … По методам ухода —Оценка эффективности ухода. Коррекция плана сестринского вмешательства
Оценка эффективности сестринского процесс Изучение исходов заболевания по остаточным проблемам, в том числе с использованиемКонтрольные вопросы
1. Дайте определение сестринскому процессу.
2. Сформулируйте цель сестринского процесса.
3. Перечислите этапы сестринского процесса и дайте им характеристику.
4. Какие документы необходимы для осуществления сестринского процесса?
5. Назовите преимущества внедрения сестринского процесса в практическое здравоохранение.
РАЗДЕЛ III БЕЗОПАСНАЯ БОЛЬНИЧНАЯ СРЕДА
ГЛАВА 9 ИНФЕКЦИОННЫЙ КОНТРОЛЬ
Организация работы любого ЛПУ направлена на то, чтобы создать безопасную среду как для пациентов, так и для медицинских работников.
Безопасной больничной средой наи.жлется комплекс условий, которые в наиболее полной мере обеспечивают пациенту и медицинскому работнику комфорт и безопасность, позволяющие эффективно удовлетворять жизненно важные потребности.
Инфекционный контроль — это система организационных, профилактических и противоэпидемических мероприятий, направленных на предупреждение возникновения и распространения инфекционных заболеваний и стационаре, которая базируется на результатах эпидемио.101 ичеекой диагностики. Целью инфекционного контроля является снижение заболеваемости, легальности и экономического ущерба от внутрибольничных инфекций (ВБИ). Для достижения этой цели разработаны конкретные комплексы мероприятий для ЛПУ разной специализации. Система инфекционного контроля включает восемь аспектов.
I. Структура управлении и распределение обязанностей по инфекционному контролю. Каждое ЛПУ должно иметь комитет инфекционного контроля, полномочия которого распространяются на все его подра {деления и службы. В состав комитета входяi председатель (заместитель главного врача по лечебной работе), врач-эпидемиолог и/или помощник эпидемиолога, главная медицинская сестра и врачи-снециалисты (хирург, терапевт, инфекционист и т.д.). Состав комитета может быть расширен за счет привлечения других специалистов, исходя из профиля ЛПУ. Комитет инфекционного контроля решает вопросы распределения обязанностей и обеспечения мероприятий по инфекционному контролю, согласовывает проводимые мероприятия с администрацией ЛПУ и координирует их с учреждениями Сан л ш т а л юра.
2. Система учета и регистрации ВБИ. Принципиальное положение этого направления — наличие в стационаре системы активного выявления госпитальных инфекций. Перечень ВБИ, под-
лежащих регистрации и учету, определен приказом Министерства здравоохранения Российской Федерации от 26 ноября 1997 г. № 345 «О совершенствовании мероприятий по профилактике внут-рибольничных инфекций в акушерских стационарах», письмом Министерства здравоохранения Российской Федерации от 24 марта 2003 г. № 2510/2921-03-24 «О профилактике внутрибольничных инфекций в Российской Федерации» и письмом Министерства здравоохранения СССР от 2 сентября 1987 г. № 28-6/34 «Методические указания по эпидемиологическому надзору за инутриболь-11 ич н ы м и и н ф е к ц и я м и ».
3. Микробиологическое обеспечение инфекционного контроля. Необходимые микробиологические исследования своевременно и полно выполняют на базе клинико-диагностической лаборатории учреждения или на договорных условиях с внешней лабораторией. Объем и качество микробиологических анализов должны соответствовать микроэкологическим условиям данного ЛПУ. По результатам исследований специалисты анализируют и оценивают чувствительность выделенных штаммов микроорганизмов к антибиотикам, дезинфектантам, антисептикам и физическим факторам воздействия. Создание базы данных штаммов, полученных в микробиологической лаборатории, обеспечивает проведение полноценного эпидемиологического анализа.
4. Эпидемиологический анализ ВБИ. Эпидемиологический анализ проводится в соответствии с четко сформулированными целями и задачами, исходя из потребностей и особенностей данного ЛПУ. Он невозможен без информационного обеспечения. Для лого использую! стандартные и специально разработанные учетные формы, а также компьютерные базы данных. Обработка полученной информации проводится общепринятыми методами эпидемиологического анализа:
• ретроспективным — на его основе формулируются гипотезы о ведущих факторах, причинах и условиях возникновения ВБИ в данном ЛПУ;
• оперативным — диагностика фазового состояния эпидемического процесса ВБИ, слежение за формированием госпитальных штаммов и прогноз эпидемической ситуации.
Результаты эпидемиологического анализа своевременно и регулярно сообщают администрации и комитету инфекционного контроля ЛПУ.
5. Профилактические и противоэпидемические мероприятия в си
стеме инфекционного контроля. Реализация данного направления
предполагает разработку инструкций, указаний, алгоритмов эпи
демически безопасных диагностических и лечебных процедур,
а также проведение эффективных процедур стерилизации, дезин
фекции и обработки рук персонала. В ЛПУ должна быть разрабо
тана и применена адекватная технология использования антибио-
гиков, антисептиков и других средств лечения и профилактики ВБИ с учетом микробиологических данных о резистентности циркулирующих штаммов.
6. Обучение персонала. Приоритетным направлением данного
аспекта является разработка дифференцированных программ для
обучения специалистов разного профиля по проблемам инфекци
онного контроля с учетом специфических особенностей ЛПУ. Сле
дует обязательно проводить обучение персонала в области инфек
ционного контроля при приеме на работу и в дальнейшем регу
лярно продолжать его.
7. Охрана здоровья персонаш. Основу этого направления состав-
ля ют:
• выявление и оценка профессиональных факторов риска в данном ЛПУ;
• подготовка и анализ соответствующей информации;
• разработка и внедрение программ профилактики профессиональной заболеваемости.
8. Охрана здоровья пациентов. Направление заключается в вы
полнении медицинской сестрой требований санитарно-противо-
эпидемического режима:
• соблюдения чистоты самого пациента, белья, посуды, предметов личной гигиены, предметов ухода, помещения;
• предотвращения распространения инфекции.
Ухаживая за больным, медицинская сестра должна помнить, что при несоблюдении санитарно-противоэпидемического режима можно заразиться от него инфекционным заболеванием или заразить другого больного.
Контрольные вопросы
1. Дайте определение и н ф е к ц и о н н о г о контроля.
2. Какова основнаяцедь инфекционного контроля?
3. Какие основные аспекты включает в себя система инфекционного троля'.'
4. Какие существуют формы эпидемиологического анализа ВБИ?
5. Каковы пути реализации охраны здоровья персонала и пациентов?
ГЛАВА 10 ВНУТРИБОЛЬНИЧНАЯ ИНФЕКЦИЯ
Источники возникновения и пути передачи внутрибольничных инфекций
1) демографическими изменениями в обществе, прежде всего увеличением количества лиц старшего возраста, у которых снижены защитные силы… 2) увеличением числа л и ц , относящихся к контингентам повышенного риска…Профилактика внутрибольничной инфекции
Мероприятия, направленные на создание системы эпидемиологического надзора.Непрерывно действующая система эпидемиологического надзора за ВБИ… • учет и регистрацию ВБИ; • расшифровку этиологической структуры ВБИ;Мероприятия, направленные на разрыв механизма передачи.
Архитектурно-планировочные мероприятия в соответствии с С а н Пи Н 51-79-S0 « С а н и т а р н ы е правила устройства, оборудования, эксплуатации… • максимальное разобщение пациентов вплоть до создания бок-сированных… • разделение «гнойных» и «чистых» потоков больных;Обеспечение безопасности медицинского
Персонала
После выполнения манипуляций, мри которых происходил контакт с неповрежденными кожей и слизистыми оболочками, достаточно вымыть руки водой с мылом.… I09Ш
2) приготовлением или раздачей пищи;
3) кормлением больного, работой с продуктами питания;
4) после посещения туалета;
5) перед уходом за пациентом и после него (каждый раз после тою, как перевернули больного, вынесли судно, сменили пеленку и т.д.);
Ь) перед уходом за пациентом с ослабленным иммунитетом;
7) после контакта с биологическими жидкостями организма;
8) перед уходом за рапой и мочевым катетером и после него;
9) до и после надевания перчаток;
10) перед тем, как брать перевязочный материал, чистое белье,
чистые предметы ухода и т.п.;
11) после манипуляций с грязным бельем;
12) после любого загрязнения рук.
Последний раз руки моют после окончания работы с больным.
Контрольные вопросы
1. Назовите причины роста заболеваемости ВБИ.
2. Дайте определение термина «внутрибольничная инфекция».
3. Назовите основные источники ВБИ.
4. Каковы пути и факторы передачи возбудителей ВБИ в стационаре?
5. Что способствует возникновению и развитию ВБИ в ЛПУ?
6. В чем заключается профилактика ВБИ?
7. Назовите основные методы обеспечения безопасности медицинского персонала.
ГЛАВА 11 ДЕЗИНФЕКЦИЯ
Дезинфекция — это комплекс методов уничтожения болезнетворных микроорганизмов на стадии их передачи от источника инфекции к здоровому организму. Основной задачей дезинфекции является прерывание механизма передачи инфекции обеззараживанием различных объектов (воды, пищевых продуктов, предметов бытовой обстановки, изделий медицинского назначения и др.). Для проведения дезинфекции используют биологические, физические и химические средства.
Биологические средства применяют для обеззараживания сточных вод на очистных сооружениях и в биологических окислительных прудах.
Наиболее употребительны физические средства дезинфекции: высокая температура (сухой и влажный горячий воздух), водяной пар при нормальном и повышенном давлении, кипящая вода, огонь. Иногда применяют электричество (для ионизации воздуха) и ультрафиолетовое излучение. Для дезинфекции пользуются и механической очисткой зараженных объектов (чистка одежды, ковров щетками, мебели и помещения пылесосом, проветривание и влажная уборка помещений, мытье, стирка и т.д.). При применении механических способов микробы не уничтожаются, а только удаляются, что снижает возможность заражения людей.
Химические средства (химические дезинфекционные средства, дсзинфектаиты) применяют главным образом в медицинских учреждениях.
Различают профилактическую, текущую и заключительную дезинфекцию.
Профилактическую дезинфекцию осуществляют независимо от наличия инфекционных больных для предупреждения заболеваний или их распространения в коллективах, ЛПУ. Обеззараживанию подвергают питьевые и сточные воды, посуду учреждений общественного питания, мусор, помещения магазинов, вокзалов, бань и других общественных мест. Профилактическая дезинфекция целесообразна лишь при непрерывном проведении (например, хлорирование воды, пастеризация молока, систематическая влажная уборка помещений, мытье рук и т.д.). Ее осуществляют хозяйственные органы или органы Санэпиднадзора.
Текущую дезинфекцию проводят в ЛПУ и квартирах для предупреждения рассеивания возбудителей болезни от больного к окружающим и па предметы бытовой и производственной обстановки. Она должна быть максимально приближена к моменту выделения возбудителя из организма больного: при кишечных инфекциях — хлорирование туалетов, при грибковых болезнях — смена повязок, белья, чулок или носков и т.д. Текущую дезинфекцию на дому организуют медицинские работники поликлиник, органов Санэпиднадзора, а также сами больные или окружающие их лица.
Заключительную дезинфекцию выполняют работники дезинфекционной службы в эпидемических очагах после госпитализации или смерти больного. При проведении заключительной дезинфекции широко применяют камерное обеззараживание (верхняя одежда, ковры, постельные принадлежности), кипячение (белье, посуда, игрушки и т.п.), влажную обработку вещей, помещений и мебели растворами химических веществ.
Химическое вещество, его концентрация и режим дезинфекции определяются в каждом отдельном случае в зависимости от характера д е з и н ф и ц и р у е м о г о объекта и рода возбудителя болезни. При проведении дезинфекции должны соблюдаться правила техники безопасности, необходимые при работе с химическими веществами.
Режимы дезинфекции регламентируются государственными органами здравоохранения, в частности ОСТ 42-21-2-85 «Стерилизация и дезинфекция изделий медицинского назначения. Методы, средства и режимы». В табл. 11.1 приведены основные методы и режимы дезинфекции изделий медицинского назначения.
Существуют три правила применения дезинфицирующих растворов:
1)после дезинфекции способом погружения изделия должны быть промыты в проточной воде до полного удаления запаха дезинфицирующего средства;
2) дезинфицирующий раствор должен применяться однократно;
3) при дезинфекции кипячением и паровым методом изделия из резины и полимерных материалов должны быть упакованы в марлю.
Антисептическая обработка рук.Для обеззараживания рук применяют следующие антисептические средства:
• 70 % спирт;
• 2,4% раствор хлоргсксидина биглкжоната (гибитан);
• бактерицидное мыло.
Цель. Уничтожение микробной флоры с поверхности рук.
Показания. Выполнение операций, перевязок, инъекций, манипуляций.
Противопоказания. Инфекционные заболевания медицинской
сестры; гнойничковые заболевания и нарушения целостности кожи
(ссадины, царапины, трещины и др.) . . . .
Т а б л и ц а 11.1
Дезинфекция изделий медицинского назначения
Темпе =ра-тура, С Концентрация, % Время, мин Кипячение Дистиллированная вода То же с натрием двууглекислым 98 ± 1 _…Дезинфекция предметов медицинского назначения. Дезинфекцияразличных предметов ухода и изделий медицинского назначенияимеет свои особенности, которые приведены в табл. 11.2.
Контрольные вопросы
1. Дайте определениепонятия «дезинфекция».
2. Назовите виды дезинфекции.
3. Каковы основные метлы дезинфекции?
4. Назовите основные документы, регламентирующие виды и режимы дезинфекции в ЛПУ.
5. Назовите цель и содержание уборки режимных помещений и ка-ои иегов.
6. Каковы особенности проведения дезинфекции различных предметов ухода и изделий медицинскою назначения?
ГЛАВА 12
ОРГАНИЗАЦИЯ РАБОТЫ ЦЕНТРАЛЬНОГО СТЕРИЛИЗАЦИОННОГО ОТДЕЛЕНИЯ
Центральное стерилизационное отделение. Общая характеристика стерилизации
Планировка ЦСО выполняетсяс учетом организации потоков обработки материалов, подлежащих стерилизации. Все помещения центрального стерилизанионного… В нестерильной зоне осуществляют следующие работы: • прием нестерильных материалов из операционного блока и отделений больницы с помощью «грязного» лифта;Предстерилизационная очистка
Механизированная предстерилизационная очистка проводится струйным, ротационным методами, ершеванием или с применением ультразвука с использованием… Предстерилизационная очистка ручным способом должна осуществляться моющими… Моющие растворы для предстерилизационной очистки готовят, как показано в табл. 12.2.Последовательность проведения предстерилизационной очистки ручным способом
Температура раствори, "С Время, мин 1. Промывание водой — — Газ, бачок … ления. Активность рабочего раствора проверяют путем нанесения нескольких капель на препарат с мазком крови. Пробу…Приготовление моющих растворов для предстерилизационной очистки
наносят несколько капель реактива на поверхность изделия с помощью пипетки; 2) в шприцы наливают три-четыре капли рабочего раствора и несколько раз… 3) ждут 0,5—1,0 мин реакции рабочего раствора на наличие гемоглобина;М е т о д ы стерилизации
1. Изделия, подлежащие стерилизации, загружают в шкаф в количестве, допускающем свободную подачу горячего воздуха к стерилизуемому предмету. 2. Горячий воздух должен равномерно распределяться в стери-лизационной… 3. Большие предметы следует класть на верхнюю металлическую решетку, чтобы они не препятствовали потоку горячего…Контрольные вопросы
1. Дайте определение понятию «стерилизация».
2. Каковы задачи и содержание предстерилизапионной очистки?
3. Как контролируется качество предстерилизационной очистки?
4. Назовите основные методы стерилизации.
5. Каковы правила стерилизации в сухожаровом шкафу?
6. Как укладывается материал В бикс?
7. Какие существуют способы укладки биксов?
8. Как устроено ЦСО?
ГЛАВА 13
ЛЕЧЕБНО-ОХРАНИТЕЛЬНЫЙ Р Е Ж И М ЛЕЧЕБНО-ПРОФИЛАКТИЧЕСКИХ УЧРЕЖДЕНИЙ
• соблюдение правил внутреннего распорядка ЛПУ и выполнение процедур и манипуляций; • обеспечение благоприятного психологического режима (эмоциональной… • обеспечение режима рациональной двигательной активности пациента по назначению врача;Контрольные вопросы
1. Даше определение понятия «лечебно-охранительный режим».
2. Что включает в еебя лечебно-охранительный режим ЛПУ?
3. Что включает в еебя режим эмоциональной безопасности для пациентов и медицинского персонала?
4. В чем значение правил внутреннего распорядка, существующих в стационарах ЛПУ?
5. Назовите факторы риска несчастных случаев в условиях больничной среды.
6. Перечислите вилы индивидуального двигательного режима.
ГЛАВА 14
Б И О М Е Х А Н И К А И П О Л О Ж Е Н И Е ТЕЛА ПАЦИЕНТА. БЕЗОПАСНАЯ ТРАНСПОРТИРОВКА ПАЦИЕНТА
Подготовка к п е р е м е щ е н и ю пациента
биомеханика >то наука, изучающая (аКОНЫмеханическою движения в живых системах. К живым системам в биомеханике оi носятся целостные… Биомеханика в медицине изучает координацию усилий кост-но-мышечной, нервной систем и вестибулярного аппарата,…П е р е м е щ е н и я пациента в постели
1. Медицинская сестра оценивает способность пациента к участию в процедуре, а именно: его подвижность, мышечную силу, адекватную реакцию на… 2. Она поднимает постель на максимально удобную для работы с пациентом… 3. Медицинская сестра убирает с постели подушки и прочие предметы, мешающие перемещению пациента.Транспортировка пациента с кровати на стул, со стула, на и н в а л и д н у ю коляску
Стул или сиденье для судна располагают близко к кровати. Помогают пациенту сесть, свободно свесив с кровати ноги, близко к краю постели. Вместе с… Кладут поддерживающую руку на кровать позади ягодиц пациента, согнув ее в… Поднятие через руку.Способ применяется для транспортировки пациента с кровати на стул или сиденье для судна без…J43
Захват при поднятом локте. Это оптимальный прием для пег, мощения пациента на 90 или 180°. При этом хорошо контролируются движения пациента. При правильном проведении этого приема пациент будет чувствовать себя комфортно. При перемещении на 180° потребуется больше энергии при раскачивании.
Перемещение пациента с кровати на каталку.Способ применяется при поднятии пациента с кровати на каталку и наоборот только при отсутствии подъемного механизма или носилок и вспомога-гельныхсредств для плавного перекатывания пациента с одной поверхности на другую.
Располагают каталку под углом не менее 60° к кровати. Если возможно, устанавливают кровать на максимальную высоту и ставят каталку и кровать на тормоз.
Медицинские сестры должны встать с той стороны каталки, которая обращена к кровати, лицом к пациенту, самая физически сильная медицинская сестра — в центре. Выставляют одну ногу вперед, сгибают ее в колене и встают как можно ближе к кровати. Отставляют другую ногу назад для поддержания равновесия. Аккуратно кладут руки до локтя под пациента. Медицинская сестра, находящаяся у изголовья пациента, поднимает его голову и поддерживает плечи и верхний отдел спины. Медицинская сестра, находящаяся в центре, поддерживает нижний отдел спины и ягодицы, а третья медицинская сестра — голени и ноги. Если пациент очень тяжелый, может понадобиться больше людей и придется перераспределить нагрузку.
Поднимают пациента в два приема: сначала плавно перекатывают на край кровати, потом поднимают и переносят на каталку. Когда одна из медицинских сестер дает команду, переносят массу тела с ноги, выставленной вперед, на ногу, отставленную назад, чтобы плавно перекатить пациента на край кровати. Делают паузу, чтобы изменить захват пациента и собственную позу для самого поднятия. При второй команде (слаженность движений имеет решающее значение) перекатывают пациента на себя, прижимают к груди и поднимают. (Чем ближе к себе медицинская сестра держит пациента во время поднятия и прямее стоит, тем меньшие физические нагрузки испытывает.) Затем двигаются назад.Одна из медицинских сестер, удерживающая ноги, делает более широкие шаги, пока все остальные стоят параллельно каталке. При третьей команде сгибают ноги в коленях и осторожно опускают пациента на каталку.
Медицинские работники получают травму, когда освобождают одну руку при осуществлении последовательных действий при поднятии, например чтобы положить пациенту судно. Всегда нужно стараться найти еще одного человека, который выполнит дополнительную процедуру.
Перемещение пациента на стул или инвалидное кресло.Размешают стул или инвалидное кресло у кровати пациента рядом с
гобой и убеждаются, что они хорошо стоят и не сдвинутся с места п in упадут в процессе перемещения.
1. П о м о г а ю т п а ц и е н т у сесть на край к р о в а т и , для чего ему предлагают лечь на бок лицом к медицинской сестре и согнуть ноги в коленях. Такая поза позволяет легко свесить ноги пациента с края кровати.
2. Одной рукой осторожно поддерживают пациента под спину и тянут вверх. Если пациент в состоянии, он может поддержать себя, опираясь рукой на кровать.
3. Никогда не следует тянуть пациента за руку, особенно пораженную. Это не только ослабит связочный аппарат плечевого сустава и приведет к вывиху, что весьма нежелательно, но и не поможет сдвинуть пациента.
4. После принятия пациентом вертикального положения ему разрешают некоторое время спокойно посидеть — он сможет привыкнуть к сидячему положению и у него стабилизируется АД, которое в ответ на перемену положения тела может измениться.
5. Встают прямо перед пациентом, затем подходят к нему вплотную, так чтобы колени упирались в его колени. Немного присев и согнув свои ноги в коленях, обхватывают пациента за талию и предлагают ему держаться за плечи или шею.
6. Считают вслух до трех и на счет «три» выпрямляются вместе с пациентом. Продолжая упираться своими коленями в него, делают перерыв. Просят пациента помочь зафиксировать ноги в стоячем положении.
7. После перерыва пациенту говорят, что он будет поворачи
ваться одновременно с медицинской сестрой.
Во время поворота всегда смотрят в лицо пациента, не сгибаются. Как только тыльная сторона коленей (подколенная область) пациента коснулась стула (инвалидного кресла), его осторожно опускают на сиденье.
Для переворачивания лежачего пациента и снижения нагрузки на спину медицинской сестры используют специальную подстилку. Для этого обычную простыню складывают в два или три раза, кладут ее вдоль кровати под плечи и бедра пациента. Это позволяет менять положение пациента, не поднимая его. Чтобы перевернуть пациента со спины на любой бок, встают с противоположной от направления поворота стороны кровати и кладут соответствующие руку и ногу больного на другие руку и ногу, затем тянут за подстилку и осторожно поворачивают больного на нужный бок. Важно помнить, что пациент должен остаться на середине постели. Для фиксации этого положения пользуются специальными подушечками и пенопластовыми подкладками.
Если возникает необходимость поднять пациента, эту манипуляцию следует выполнять только вдвоем, взявшись за края подстилки с обеих сторон. Но бывают ситуации, когда пациента нужно
полнить без чьей-либо помощи. Если выполнять приведенные рекомендации,можно существенно снизить риск возникновения гравмы как у больного, так и у медицинской сестры.
Если пациент способен общаться, перед манипуляцией ему рассказывают о предполагаемых действиях. Непосредственно перед подниманием пациента и в процессе выполнения манипуляции сгибают ноги в коленях так, чтобы центр тяжести тела был как можно ниже. В таком положении часть нагрузки перераспределяется с мышц спины и позвоночника на мышцы бедер, которые достаточно выносливы и менее подвержены травмам. Для увеличения площади опоры ноги расставляют на ширину плеч.
Непосредственно перед подниманием пациента делают глубокий вдох, затем сильно напрягают мышцы живота и выдыхают во время выполнения манипуляции. Дыхание не следует задерживать. Перед началом действия считают до трех: обычно это помогает пациенту согласовать свои движения с движениями медицинской сестры, выполнять их в одном ритме. По ходу выполнения манипуляции сообщают пациенту, что и когда ему необходимо сделать, чтобы облегчить процесс поднимания.
П е р е м е щ е н и я во время купания и ходьбы
Поднимание пациента из ванны двумя лицами осуществляется следующим образом. Если есть доступ к ванне с обеих сторон и пациент в состоянии крепко… Если ванна расположена у стены, одна из медицинских сестер встает в ванну (это… I46Правила транспортировки больных
Каждая каталка должна быть заправлена чистой простыней и одеялом в зависимости от сезона. Белье меняют после каждого больного. Одеяла проветривают,… Тяжелобольных, которым нельзя двигаться, перекладывают с носилок на постель с…Положения пациента в постели
Укладывание пациента в положение Фаулера.Положение Фау-лера можно назвать положением полулежа и полусидя. Пациента укладывают в данное положение в… 1) приводят кровать пациента в горизонтальное полеожение; 2) поднимают изголовье кровати под углом 45 — 60 (в таком положении пациент чувствует себя комфортнее, ему легче…Контрольные вопросы
1. Дайте определение понятия «биомеханика».
2. Назовите причины, по которым медицинской сестре необходимо знать и уметь применять правила биомеханики в своей деятельности.
3. Назовите основные правила биомеханики.
4. Опишите способы перемещения пациента и постели.
5. Назовите правила, которыми следует пользоваться при перемещении пациента в кровати и его пересаживании в инвалидную коляску.
6. Каковы особенности транспортировки больных?
7. Охарактеризуйте возможные физиологические положения пациента в постели.
T!^i;.H'j.;r кмп -
Г Л А В А 15
ФАКТОРЫ РИСКА В ЛЕЧЕБНО-ПРОФИЛАКТИЧЕСКОМ
УЧРЕЖДЕНИИ
Факторы риска для пациентов
1) психосоциальные; 2) угрожающие безопасности жизнедеятельности человека. Психосоциальные… факторы риска:Факторы риска для медицинской сестры
фессиональных факторов, которые неблагоприятно действуют на состояние ее здоровья: 1) физические; 2) химические;Контрольные вопросы
1. Дайте характеристику психосоциальных факторов риска.
2. Перечислите мероприятия по обеспечению режима эмоциональной безопасности в ЛПУ.
3. Назовите факторы, угрожающие безопасности жизнедеятельности человека.
4. Каковы правила обеспечения безопасности больного?
5. Охарактеризуйте физические факторы риска для медицинской сестры в ЛПУ.
6. Каковы способы зашиты от радиоактивного излучения?
7. Дайте обоснование технике безопасности при работе с электроприборами.
8. Опишите химические факторы риска для медицинской сестры в ЛПУ.
9. Каковы профилактические меры, уменьшающие воздействие токсичных веществ?
10. Охарактеризуйте биологические факторы риска для медицинской сестры в ЛПУ.
11. Назовите психологические факторы риска для медицинской сестры в ЛПУ.
РАЗДЕЛ IV МАНИПУЛЯЦИОННАЯ ТЕХНИКА
ГЛАВА 16
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Порядок получения, хранения, учета, списания и распределения лекарственных средств
Действие медикаментов может быть направлено на устранение причины заболевания (этиотропное), исправление нарушения функции организма… Выписка требования на лекарственное средство.Цель. Получение лекарственного… Показании. Потребность в лекарственных средствах на сестринских постах и в процедурных кабинетах. Необходимость…Введение лекарственных средств
Пути и техника введения лекарственных средств
От того, каким путем лекарственное средство вводится в организм, зависят: 1) скорость наступления лечебного эффекта; 2) величина эффекта;I
| Наружный |
Ингаляционный — г-4Парснтеральный через дыхательные
| На кож) |
пути Ы Внутрикожно
| На слизистые: в глаза, ухо, нос. во влагалище |
Подкожно
Внутримышечно
Вт гривенно
BHJ гриарте-риально
В полость
Внутрикостно
В субарахо-идальное
Пространство
Техника выполнения. 1. Придают пациенту удобное положение (усаживают или укладывают). 2. Медицинская сестра моет руки и тмине.п.но их высушивает.Lt;:*•••..(: OJ.;.!. -i 1 . л л , - : е ч . . ; / ' 1 > . j
а 6 Рис. 16.10. Ингаляция лекарственного средства через рот: а — снятие крышки с ингалятора; б — применение ингалятораСобирание шприцев. Набирание лекарств
Показания. Подготовка к выполнению инъекции. Противопоказания. Несоблюдение медицинской сестрой внешнего вида и правил… Оснащение. Стерильный стол; стерильные шприцы нужной емкости; иглы для набирания лекарств и инъекций; стерильный…В и д ы инъекций. Венепункции
Показания. Введение небольших объемов лекарственных средств; введение масляных растворов; выполнение профилактических прививок; оказание экстренной… Противопоказания. Аллергия на препарат; нарушение целостности кожи и… Оснащение. Стерильный шприц, игла для набирания лекарства; стерильная игла длиной 2 — 3 см для подкожной инъекции…_
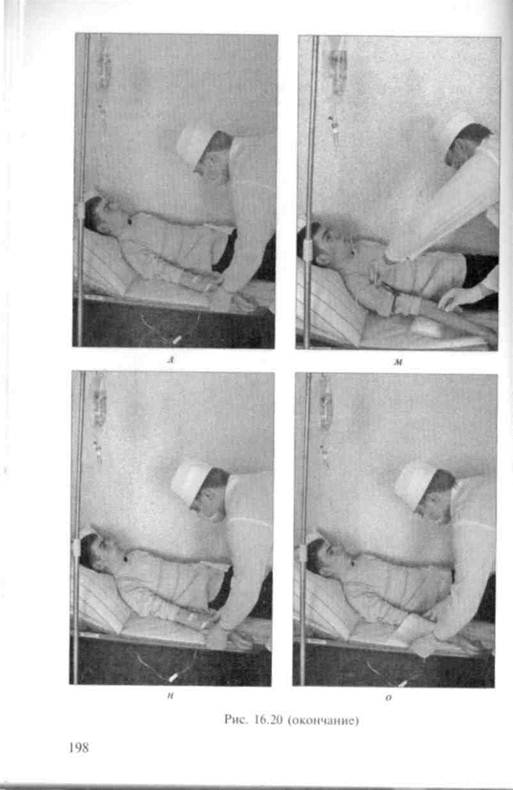
|
15. Если пациент не находится на постельном режиме, ему рекомендуют некоторое время полежать в постели.
Примечания. Если не вывести воздух из системы, то возникает воздушная эмболия, приводящая к смерти пациента. Во время инфузии необходимо наблюдать за состоянием пациента, скоростью поступления лекарства, положением иглы в вене, наличием лекарства во флаконе. Если венепункцию выполнить невозможно, необходимо сообщить об этом врачу. С целью профилактики септических осложнений нужно строго соблюдать правила асептики. При возникновении осложнений вливание следует прекратить, вызвать врача и начать оказывать помощь. Перевязочный материал, загрязненный кровью, необходимо продезинфицировать в 3% растворе хлорамина в течение 1 ч.
Оснащение процедурного кабинета. Техника безопасности
В стационаре должно быть два процедурных кабинета: для внутривенных вмешательств и подкожных и внутримышечных инъекций2. Плошадь процедурного кабинета должна составлять 15 — 20 м . Кабинет должен быть оборудован источниками естественного и искусственного освещения и оснащен приточно-вытяжной вентиляцией. Температура воздуха в помещении должна составлять не менее 20 — 25 °С, относительная влажность 60 — 6 5 % . Проветривают кабинет не менее 4 раз в сутки. Бактерицидные облучатели (УФО) прямого и отражаемого воздействия включают на 30— 60 мин. Стены, пол, потолки помещения должны быть из влагостойких материалов, устойчивых к воздействию моющих и дезинфицирующих средств.
В процедурном кабинете должны быть:
• раковина для мытья рук (желательно с локтевым вентилем);
• раковина для промывания инструментов после дезинфекции и предстерилизационной очистки;
• полотенце для рук;
• полотенце для перчаток;
• вешалка для халата пациента;
• вешалка для халата медицинской сестры.
Рабочее место медицинской сестры оснашается:
1) стерильным столом;
2) рабочим столом для подготовки инъекций:
3) одним-двумя манипуляционными столиками;
4) одной-двумя кушетками;
5) набором венозных жгутов;
6) набором клеенчатых подушек;
7) шкафом с инъекционными растворами;
8) аптечкой для оказания помощи при анафилактическом шоке;
9) достаточным количеством шприцев;
10) биксами с перевязочным материалом;
11) емкостями с дезинфицирующими растворами для шприцев, игл, перевязочного материала, перчаток, ветоши.
Не реже 1 раза в неделю в процедурном кабинете проводится генеральная уборка.
При работе в процедурном кабинете следует соблюдать технику безопасности. Запрещается работать с битыми шприцами или шприцами, имеющими трещины, с изношенными прокладками и другим неисправным инструментарием. Все имеющиеся в кабинете электроприборы должны быть заземлены. Запрещается в присутствии персонала и пациентов включать открытую лампу бактерицидного облучателя.
Следует соблюдать осторожность при работе с сильнодействующими медикаментами и дезинфицирующими средствами, которые могут вызвать ожог или отравление.
Осложнения лекарственной терапии и тактика м е д и ц и н с к о й с е с т р ы . Анафилактический шок
Местные осложнения. Инфильтрат — это реактивное размножение клеток ткани вокруг места механической травмы в результате прокола тупой иглой или… Кровоподтек образуется от грубого повреждения тканей и сосудов тупой иглой.… Абсцесс {флегмона) — это инфекционное осложнение, сопровождающееся гнойным расплавлением мягких тканей. При абсцессе…Контрольные вопросы
1. Каковы правила выписывания и получения лекарственных средств отделением ЛПУ?
2. Перечне in к- Iреновация, предъявляемые к хранению лекарственных средств.
3. Каковы правила хранения и учета наркотических, сильнодействующих, остродефицитных и дорогостоящих лекарственных средств?
4. Как ведется и заполняется журнал учета наркотических средств?
5. Назовите основные пути н способы введения лекарственных средств.
6. Опишите технику закапывания капель в глаз, нос и ухо.
7. Назовите правила применения лекарственных средств ингаляционным способом через нос и рот.
8. Опишите анатомические области для парентерального введения лекарственных средств.
9. Опишите технику выполнения внутрикожных, подкожных, внутримышечных и внутривенных инъекций.

|
ГЛАВА 17 ЛИЧНАЯ ГИГИЕНА ПАЦИЕНТА
Пациент, лечащийся в стационаре, большую часть времени находился в постели, поэтому важным условием для его хорошего самочувствия и выздоровления является постельный комфорт. Соблюдение правил личной гигиены, содержание в чистоте палаты и постели создают условия для скорейшего выздоровления пациентов и предупреждают развитие многих осложнений. Адекватный уход является залогом успеха лечения тяжелобольных. Чем тяжелее состояние пациента, тем сложнее за ним ухаживать, труднее выполнять любые манипуляции. Необходимо четко знать методику манипуляций, уметь их выполнять.
Все манипуляции по личной гигиене пациента медицинская сестра должна выполнять в резиновых перчатках?
Приготовление постели пациента.Цель. Создание постельного комфорта (одно из мероприятий лечебно-охранительного режима).
Показания. Подготовка к приему пациента в лечебное отделение.
Оснащение. Кровать (лучше функциональная); ровный и широкий матрас достаточной длины; подушки — 2 шт.; одеяло шерстяное или тканевое it зависимости от сезона и температуры воздуха в палате; простыня достаточных размеров (для пациентов на постельном режиме — без швов); пододеяльник; наволочки — 2 шт.; полотенце; пеленка; подкладная клеенка.
Кровать должна быть металлической со спинками обтекаемой формы, окрашенной светлой краской, с упругой сеткой, удобной для вытирания. Ножки постели снабжены колесиками. Дли тяжелобольных удобна функциональная кровать, сетка которой имеет две
или три подвижные секции, позволяющие в случае необходимости поднять головной или ножной конец постели (рис. 17.1). Кровати для детей и беспокойных пациентов должны иметь боковые сетки.
Рис. J7.1. Функциональная кровать
Матрас должен быть толстым, с упругой поверхностью, безбугров и впадин. Для пациентов с недержанием мочи и кала используют матрас, состоящий из трех частей — средняя часть имеет приспособление для судна. В крайнем случае матрас необходимо обшить клеенкой. Подушки должны быть мягкими, перовыми или пуховыми, средних размеров.
Постельное белье не должно иметь швов, узлов, заплат.
Техника выполнения. 1. Кровать протирают ветошью, смоченной 1 % раствором хлорамина, 2 раза с интервалом 15 мин.
2. На кровать кладут матрас.
3. На матрасе расстилают и натягивают простыню так, чтобы не было складок. Края простыни подворачивают под матрас со всех сторон.
4. Подушки взбивают и кладут «лесенкой»: нижняя выступает из-под верхней, верхняя упирается в спинку кровати. Застежка наволочек должна быть на стороне, обращенной от пациента (к спинке кровати).
5. На одеяло надевают пододеяльник и заправляют под матрас, подвернув со всех сторон.
6. Для неопрятных пациентов на простыню следует постелить клеенку, поверх нее — пеленку.
7. Перестилать постель следует 3 раза в сутки: утром, перед
дневным отдыхом н на ночь.
Примечания. Различают активное, пассивное, вынужденное положения пациента в постели. При активном положении пациент может самостоятельно вставать с постели, сидеть, ходить. При пассивном положении он постоянно лежит в постели, встать или изменить положение тела в постели самостоятельно не может. Чаше всего это пациенты с различными поражениями ЦНС (бессознательное состояние, двигательные параличи). Вынужденное положение пациент принимает для облегчения своих страданий, уменьшения болей.
При стационарном лечении пациентам могут быть назначены следующие режимы двигательной активности:
• полупостельный — пациент большую часть времени проводит, лежа в постели, но ему разрешено ходить в столовую, в туалет, выходить к посетителям;
• постельный — пациент все время лежит в постели, все манипуляции (лечебные и по уходу) ему проводят в палате;
• строгий постельный — пациент все время лежит в постели; двигаться в постели ему не разрешают.
Матрас и другие постельные принадлежности подвергают обработке в дезинфекционной камере.
Функциональная кровать и другие приспособления для создания удобного положения пациенту.Цель. Создание наиболее удобного положения пациенту в соответствии с назначением врача и характером заболевания.
Показании. Постельный режим пациента.
Оснащение. Функциональная кровать, при ее отсутствии -подголовник, скамеечка, валик.
Техника выполнения. 1. Врашая левую рукоятку, расположенную в ножном конце функциональной кровати, по часовой стрелке, можно приподнять ее головной конец. Пациент при этом принимает положение полулежа.
2. Вращая по часовой стрелке правую рукоятку, также расположенную в ножном конце кровати, можно приподнять среднюю секцию сетки кровати. У пациента при этом без усилий с его стороны будут согнуты в коленях ноги. Сочетая подъем подголовника с изменением положения средней секции кровати, пациенту можно придать положение сидя (см. рис. 17.1).
3. Вращением рукояток против часовой стрелки кровати придается исходное горизонтальное положение.
4. При отсутствии функциональной кровати для создания полусидячего положения тяжелобольному можно использовать деревянные подголовники.
5. Используя невысокие скамеечки или валики и подголовники, можно придать пациенту положение сидя без функциональной кровати.
6. При лечении пациентов с ортопедо-травматологическими заболеваниями используют функциональные кровати с дополнительными приспособлениями.
Подача судна, мочеприемника тяжелобольному.Цель. Опорожнение мочевого пузыря или кишечника пациента.
Показания. Потребность в опорожнении мочевого пузыря или кишечника у тяжелобольного на постельном режиме.
Оснащение. Металлическое или пластмассовое судно (рис. 17.2); теплая вода; подкладная клеенка; ширма.
Техника выполнения. 1. Вливают небольшое количество теплой воды в судно, ополаскивают его и оставляют немного воды в судне.
2. Отгораживают пациента ширмой.
3. Снимают с пациента одеяло.
4. Просят пациента согнуть ноги в коленях.
5. Берут клеенку за углы и, попросив пациента слегка приподнять таз, подстилают ее под ягодицы. Если больной не может приподняться или ему не разрешено самостоятельно двигаться, то просят санитарку помочь приподнять пациента в области таза.
6. В правую руку берут судно за рукоятку или узкую его сторону. Левую руку подводят под крестец пациента, приподнимают его и подставляют судно так, чтобы закругленный край был направлен к крестцу.
7. Оставляют пациента одного на несколько минуг, укрыв одеялом.
________________а
Рис. 17.2.Сулна и мочеприемники:
^ а - подкладные судна; б - мужские
•■^^^мочеприемники; « женскиймоче-
Приемник
8. Убрать судно нужно одновременно с клеенкой и. прикрыв его краем клеенки, отправить в санитарную комнату. Там судно освобождают от выделений,… Судна хранят в санитарной комнате на специальном стеллаже или под кроватью… Мочеприемниками, как правило, пользуются мужчины (см. рис. 17.2). Обработка их аналогична обработке суден. После…Контрольные вопросы
1. Перечислите положения, которые может занимать пациент в постели.
2. Назовите основные требования, предъявляемые к постельному белью.
3. Опишите способы смены нательного и постельного белья тяжелобольному.
4. Каковы особенности ухода за волосами, ротовой полостью, очищения наружного слухового прохода, протирания глаз пациента?
5. Охарактеризуйте технику подмывания пациента.
6. Укажите основные факторы риска возникновения пролежней и опишите мероприятия по их профилактике.
ГЛАВА 18 МЕТОДЫ ПРОСТЕЙШЕЙ ФИЗИОТЕРАПИИ
В коже находится множество рецепторов. Нанося на ее поверхность разные по силе, характеру и длительности раздражения, можно оказать рефлекторное влияние как на весь организм, так и на отдельные органы и системы (нервную систему, сосудистый тонус, дыхание, обмен веществ, мышечный тонус, кровь).
Постановка местного согревающего компресса.Цель. Оказание отвлекающего и рассасывающего действия.
Показании. Воспалительные заболевания подкожной клетчатки; подкожные кровоизлияния; боли в суставах, мышцах; постинъекционные инфильтраты.
Противопоказании. Нарушение целостности кожи и гнойничковые заболевания в месте постановки компресса; высокая температура тела пациента.
Оснащение. Сложенный в 6 —8 раз кусок марли или хлопчатобумажной ткани (размер зависит от области применения); компрессная бумага, клеенка или полиэтилен по размеру на 2 см больше слоя марли; кусок ваты достаточной толщины, по размеру больше компрессной бумаги на 2 см; вода комнатной температуры или другое средство (20—40% спирт, 2% раствор натрия гидрокарбоната, уксус, масло, димексид и др.); бинт.
Техника выполнении. I. Кусок марли смачивают и отжимают так, чтобы не стекала жидкость.
2. Смоченную салфетку прикладывают к больному месту.
3. Поверх марлевой салфетки кладут компрессную бумагу или клеенку, затем вату, полностью закрывая два предыдущих слоя.
4. Наложенныйкомпресс прочно фиксируют бинтом так, чтобы не было видно предыдущих слоев.
5. Сняв компресс, кожу протирают насухо, предварительно обмыв ее теплой водой. При необходимости накладывают сухую повязку.
Время действия компресса составляет 6 — 8 ч при использовании воды и 2 — 3 ч при применении спирта.
Примечании. Правильность наложения компресса проверяют, подсунув палец под повязку через 1,0—1,5 ч после наложения. Если внутренний слой влажный и под повязкой тепло, значит, компресс наложен правильно.
Применение грелки.Цель. Вызывание рефлекторного расслабления гладкой мускулатуры внутренних органов; усиление кро-
венаполнения внутренних органов; оказание болеутоляющего и рассасывающего действия; согревание отдельных частей тела или всего тела.
Показании. Переохлаждение, озноб; первый и третий периоды лихорадки; боли спастического характера; гипертоническая болезнь (к икроножным мышцам); постинъекционные инфильтраты. Грелки прикладывают на 2 —3-е сутки после ушиба к месту травмы.
Противопоказании. Острые воспалительные процессы в брюшной полости; 1-е сутки после ушиба; повреждения кожи; кровотечения; новообразования; высокая температура тела.
Оснащение. Резиновая грелка с завинчивающейся пробкой; вода (+50...+70°С); полотенце или пеленка; I % раствор хлорамина.
Т2ехника выполнения. 1. Грелку наполняют горячей водой на %— А ее объема (рис. 18.1).
2. Удаляют из грелки воздух, положив ее на горизонтальную поверхность таким образом, чтобы вода подошла к отверстию грелки, и в этом положении заворачивают пробку.
3. Переворачивают грелку вниз пробкой и встряхивают несколько раз, чтобы убедиться, что вода не вытекает и грелка не разорвалась.
4. Вытирают грелку насухо, заворачивают в полотенце или пеленку и кладут пациенту.
5. Наблюдают за пациентом, обращая внимание на его самочувствие, положение грелки, ее температуру и целостность.
6. После применения грелку следует продезинфицировать, протерев 1 % раствором хлорамина 2 раза с интервалом 15 мин, затем промыть водой и высушить.
|
| метимность |
Примечания. При частом применении грелки на одно и то же место кожу смазывают вазелином во избежание пигментации.
22D
Кроме резиновой грелки можно использовать электрические итермохимические (химические) грелки.
Применение пузыря со льдом. Цель. Вызывание рефлекторного сужения кровеносных сосудов кожи, подкожной клетчатки и внутренних органов для получения кровоостанавливающего, болеутоляющего, противовоспалительного действия.
Показания. Острые воспалительные процессы; кровотечения; второй период лихорадки; травмы (в первые часы и сутки); боли в животе; укусы насекомых.
Противопоказания. Общее переохлаждение.
Оснащение. Пузырь для льда (предварительно проверяют на целостность); кусочки льда или снег; пеленка или полотенце.
Техника выполнения. 1. Пузырь заполняют кусочками льда до половины объема.
2. Вытесняют воздух.
3. Закрывают пробку.
4. Если пузырь стал мокрым, его высушивают.
5. Заворачивают пузырь в пеленку.
6. Кладут пузырь на нужный участок тела, предупредив пациента об ощущениях холода от процедуры.
7. Пузырь держат по 20 - 30 мин с перерывами по 10-15 мин.
Примечания. После использования пузырь дважды протирают
1 % раствором хлорамина с интервалом 15 мин, затем промывают и высушивают. С целью профилактики обморожений необходимо наблюдать за временем воздействия пузыря со льдом. При лихорадке пузырь со льдом класть на голову не рекомендуется. Лучше его подвешивать над головой, привязывая к спинке кровати.
Постановка банок. Цель. Усиление крово- и лимфообращения; оказание рассасывающего, противовоспалительного, обезболивающего действия на ткани и органы.
Показания. Воспаление бронхов, легких; застойные явления в легких; мышечная боль; боль по ходу нерва.
Противопоказания. Повышенная чувствительность кожи; кожные заболевания, нарушение целостности кожи в месте постановки банок; кровохарканье, легочное кровотечение; опухоли; туберкулез легких; психическое возбуждение; выраженное общее истощение; высокая температура тела.
Оснащение. Чистые сухие банки, проверенные на целостность; вазелин; фитиль - металлический стержень с туго накрученной ватой на конце; вата; 96 % спирт; спички; баночка с водой; пеленка.
Техника выполнения. 1. Пациента удобно укладывают и обнажают соответствующую часть тела. Осматривают кожу в месте постановки банок - она должна быть чистой.
2. С помощью шпателя из банки берут достаточное количество вазелина. Перекладывают его на руку и наносят на кожу пациента в месте постановки банок (рис. 18.2).
Рис. 18.2. Постановка банок:
I а - смазывание кожи наIC.IIIIIOM;б -введение фитиля в банку;в - снятие банок
3. Берут фитиль, смачивают вату в спирте и отжимают, чтобы не капнул горящий спирт. Плотно закрывают флакон со спиртом и отставляют в сторону.
4. Поджигают фитиль, тщательно гасят спичку.
5. В правую руку берут фитиль, в левую — банку. Подносят банку близко к месту приложения, вносят на короткое время (1 — 2 с) пламя в банку и сразу же после извлечения огня прикладывают ее к телу. Пламя должно вытеснить воздух из банки, но не накалить ее края во избежание ожогов у пациента.
6. Прикладывают все банки. Их количество зависит от размера участка тела, подвергаемого лечению. Расстояние между банками должно быть 1,5 — 2,0 см.
7. Гасят фитиль в банке с водой.
8. Поставленные банки прикрывают пеленкой. Пациента укрывают одеялом и оставляют лежать в течение 15 мин.
9. Чтобы снять банки, нужно II пальцем левой руки нажать на кожу у края банки, а правой рукой потянуть банку на себя у того же края. Как только воздух проникнет в банку, она отделится от тела.
10. Сняв все банки, удаляют с кожи остатки вазелина сухой ватой или вагой, смоченной спиртом.
11. ПОШГДЮТ пациенту принять удобное положение, рекомендуют полежать в постели после процедуры не менее 30 — 40 мин.
12. Банки тщательно моют с мылом и вытирают насухо.
Примечания. Нельзя ставить банки на область молочных желез грудину, область сердца, лопатки, позвоночник, область почек. Нельзя использовать в качестве горючего вещества эфир, так ка" это взрывоопасно! При увеличении времени действия банок н коже могут появиться пузырьки, наполненные серозной жидкостью. Их необходимо срезать стерильными ножницами, а кожу смазать5% раствором калия псрманганата.
Вазелинможно заменить вазелиновым маслом, жирным кремом или любым маслом, кроме технического. В качестве стержня могут быть использованы пинцеты, зажимы и другие металлические предметы. Баночка с водой для тушения фитиля может помочь при возгоранииокружающих предметов от неосторожных действий медицинской сестры.
Постановка горчичников. Цель. Вызывание прилива крови к подлежащим тканям и органам; оказание болеутоляющего, рассасывающего, противовоспалительного действия.
Показания. Воспалительные заболевания органов дыхания; мышечная боль; гипертонический криз; боль в области сердца (отвлекающее действие).
Противопоказания. Аллергия на горчицу; гнойничковые кожные заболевания, нарушения целостности кожи в месте постановки горчичников; новообразования; высокая температура тела.
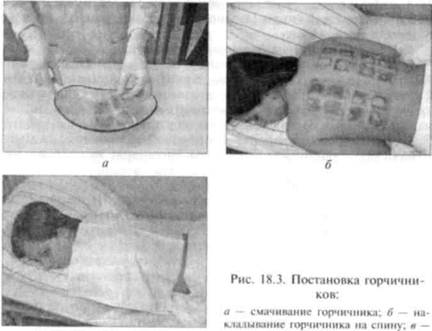
а уход за пациентом с горчичниками
Оснащение. Горчичники в достаточном количестве, проверенные на пригодность (не изменили свой цвет, горчица не осыпается); сосуд с водой (+40...+45 °С); бумага неокрашенная или полиэтилен достаточных размеров; пеленка или полотенце; вата. Нельзя использовать воду температурой выше +45 °С, так как это вызывает разрушение эфирных горчичных масел, являющихся раздражителями кожных рецепторов. В итоге лечебный эффект будет отсутствовать.
Техника выполнения. 1. Удобно укладывают пациента, обнажают ту часть тела, на которую будут поставлены горчичники.
2. Горчичник разворачивают горчицей вверх, смачивают в воде и кладут на освобожденный от одежды участок тела горчичной стороной к коже. При чувствительной коже горчичники нужно ставить через тонкую бумагу или марлю (рис. 18.3). Ставят столько горчичников, сколько поместится на подготовленном участке тела.
3. Горчичники прикрывают белой бумагой или полиэтиленом, а затем пеленкой.
5. Оставляют пациента на 3 — 5 мин, затем спрашивают, как он
себя чувствует. При жалобах на сильное жжение проверяют, не
появилась ли гиперемия в месте приложения горчичников.
6. Горчичники снимают при появлении гиперемии через 5 — 10—15 мин после их постановки.
7. Кожу обмывают теплой водой, вытирают насухо.
8. Помогают пациенту одеться, принять удобное положение в постели. Рекомендуют полежать 30 — 40 мин.
Примечание. При чрезмерно чувствительной коже или увеличении срока действия возможны ожоги. При ожогах пораженные участки кожи также обмывают водой, высушивают и смазывают вазелином. Горчичники нельзя ставить на молочные железы, лицо.
Подача увлажненного кислорода для ингаляций (оксигенотера-пия).Цель. Устранение кислородного голодания тканей. Медицинский кислород — это газ, состоящий из смеси 95 % кислорода и 5 % углекислого газа, находящийся в баллоне под давлением 150 атм.
Показания. Экстренные состояния, сопровождающиеся различными нарушениями дыхания, заболевания сердечно-сосудистой системы; повреждения грудной клетки; хронические заболевания бронхов, легких; отравление угарным газом, синильной кислотой, удушающими веществами.
Оснащение. Кислородный баллон синего цвета с редуктором, понижающим давление кислорода; кислородная подушка, проверенная на целостность, снабженная воронкой и зажимом; марлевая четырехслойная салфетка, смоченная водой и отжатая; аппарат Боброва; стерильная носовая канюля; лейкопластырь.
Техника выполнения. Существуют два способа подачи увлажненного кислорода для ингаляции.
П о д а ч а к и с л о р о д а из п о д у ш к и . 1. Заполняют подушку кислородом из баллона при показаниях наружного манометра редуктора 2 — 3 атм.
2. Накладывают зажим на трубку подушки, надевают воронку.
3. Обрабатывают воронку 70% спиртом 2 раза с интервалом 15 мин.
4. Оборачивают воронку влажной марлевой салфеткой.
5. Подносят воронку подушки ко рту пациента на расстояние 4 —5 см или прижимают к его рту.
6. Пациенту советуют дышать спокойно, стараясь делать вдох через рот, а выдох через нос.
7. При вдохе пациента открывают зажим на трубке кислородной подушки, а при выдохе закрывают, чтобы не было утечки кислорода во внешнюю среду.
8. Продолжают давать кислород таким образом, пока давление газа в подушке больше атмосферного.
9. По мере выхода кислорода из подушки зажим снимают совсем и осуществляют подачу кислорода, скатывая подушку валиком с угла, противоположного трубе, пока в ней есть кислород.
Подача кислорода через носовую кислородную к а н ю л ю . 1. Вводят в носовые ходы носовую канюлю.
2. Фиксируют канюлю вокруг головы пациента.
3. Соединяют трубку канюли с той трубкой аппарата Боброва, которая находится над водой.
4. Открывают вентиль редуктора кислородного баллона, соединенного с аппаратом Боброва, регулируют скорость подачи кислорода до 4 — 5 л/мин.
Примечания. При набирании кислорода из баллона в подушку следует соблюдать правила техники безопасности:
• недопустимо курить, пользоваться открытым огнем или электроприборами вблизи кислородного баллона;
• запрещено пользоваться эфиром, спиртом, техническими маслами, бензином вблизи кислородных установок из-за воспламеняемости кислорода при контакте с этими веществами;
• не следует направлять струю кислорода в лицо, глаза, так как сжатый кислород является сухим холодным газом, который может вызвать ожоги.
Проведение лечебных ванн. Цель. Оказание влияния на нервную, сердечно-сосудистую, мышечную, дыхательную системы организма.
Показания. Ванны — это водные процедуры, применяемые с гигиенической, профилактической и лечебной целью. Различают следующие ванны:
• холодные — применяются при острых воспалительных про
цессах, закрытых травмах в первые часы и сутки;
• прохладные — назначаются при угнетенном состоянии, апатии, плохом аппетите;
• индифферентные и теплые — рекомендуются при неврозах с повышенной возбудимостью, неврастении, бессоннице;
• горячие — дают хороший эффект при хронических заболеваниях суставов, периферических нервов (радикулит, полиневрит), нарушениях обмена веществ (ожирение, подагра), приступах почечной колики.
Противопоказания. Острые сердечно-сосудистые заболевания; простудные заболевания; кожные заболевания; злокачественные новообразования.
Оснащение. Термометр для воды; 1 % раствор хлорамина; полотенце; резиновая подушечка; скамеечка для ног.
Техника выполнения. I. Ванну обрабатывают 1 % раствором хлорамина 2 раза с интервалом 15 мин, тщательно промывают холодной водой.
2. Наполняют ванну водой или лекарственными растворами нужной температуры.
3. Помогают пациенту раздеться и лечь в ванну.
4. Под голову пациенту подкладывают резиновую подушечку, под ноги — скамеечку.
5. Еще раз проверяют температуру воды.
6. Отмечают время пребывания пациента в ванне.
7. По окончании процедуры помогают пациенту выйти из ванны, обтереться, одеться.
8. Интересуются самочувствием пациента, контролируют частоту сердечных сокращений, помогают дойти до палаты.
9. Рекомендуют пациенту полежать 30 — 40 мин.
Примечания. По составу ванны делят:
• на пресные;
• ароматические (с добавлением ароматических веществ);
• лекарственные (с добавлением в пресную воду лекарственных веществ);
• минеральные (с добавлением различных минеральных солей и газов: сероводородные, кислородные, радоновые и др.).
По температуре выделяют ванны:
• холодные — до +20 °С;
• прохладные — до +33 °С;
• индифферентные — +34...+36°С;
• теплые — +37...+39°С;
• горячие — +40...+42°С.
По продолжительности различают ванны:
• кратковременные (1 — 5 мин);
• обычной длительности (15 — 20 мин);
• длительные (несколько часов);
• постоянные (1 сут).

|
По месту воздействияванны делят:
• на общие;
• местные;
• сидячие;
• ручные;
• ножные.
Проведение процедуры «Кварц». Цель. Закаливание; воздействие на микробную флору; общеукрепляющее действие.
Показания. Заболевания дыхательных путей; невриты; кожные заболевания;раны, ожоги; рахит; функциональные расстройства нервной системы.
Противопоказания. Базедова болезнь; острая экзема; резкое раздражение кожных покровов.
Оснащение. Кварцевая лампа, подготовленная к работе согласно инструкции; защитные очки.
Техника выполнения. I. На пациента надевают защитные очки и устанавливаютлампу на нужное расстояние от облучаемого участка.
2. Направляют пучок света на указанное место на определенное время.
3. После процедуры смазывают кожу смягчающей мазью или вазелином.
Примечания. Во избежание ожогов глаз медицинский персонал должен работать в защитных очках и строго по инструкции. Для качественного обслуживания пациентов медицинской сестре рекомендуется пройти курс обучения по физиотерапии.
Применение пиявок. Пиявки — это черви, живущие в пресной воде, слюнные железы которых выделяют гирудин — вещество, шмедляющее свертываемость крови. Пиявки ставят только по на значению врача.
Цель. Местное кровоизвлечение.
Показания. Тромбофлебит вен конечностей; застойная и болезненная печень; гипертоническая болезнь; нарушение мозгового кровообращения; повышение свертывающих свойств крови: инфаркт миокарда: стенокардия; увеличение печени.
Противопоказания. Болезни кожи; снижение свертывающих свойств крови; анемия; лечение антикоагулянтами; гипотония; аллергия.
Оснащение. Здоровые быстро двигающиеся в воде голодные пиявки — 6—12 шт.; стерильные лоток; ватные ешарики; марлевые салфе1ки; пинцет; чистая сухая пробирка; 3 ? раствор перекиси водорода; 40% стерильный раствор глюкозы; теплая кипяченая вода; подсоленная вода; бинт; вага.
Техника выполнения. I. Пациента психологически готовят к процедуре.
2. Пациента укладывают в постель гаким образом, чтобы ему не было видно пиявок, а медицинской сестре было удобно рабо-228
Рис. 18.4. Постановка пиявок: а — подготовка; б — пиявка на пациенте
тать. Пиявки ставят на сосцевидные отростки височных костей (за уши), на виски, затылок, шею, область сердца, область печени, по переднемедиальной и задней поверхности бедра, голени.
3. Нужный участок кожи обрабатывают стерильным ватным шариком, смоченным теплой кипяченой водой, чтобы усилить прилив крови к коже.
4. Кожу смачивают стерильным раствором глюкозы для более охотного присасывания пиявки.
5. Одну пиявку отсаживают в пробирку задней присоской ко дну.
6. Подносят пробирку к нужному участку кожи и дают пиявке возможность присосаться.
7. Освобождают пиявку из пробирки, как только она прокусит кожу и появятся волнообразные движения се передней части.
8. Подкладывают салфетку под заднюю присоску.
9. Ставят назначенное количество пиявок (рис. 18.4).
10. Пиявки отпадают самостоятельно через 1.0—1,5 ч. Если пиявку надо снять раньше времени, область передней присоски смачивают соленой водой. Отрывать пиявку нельзя из-за опасности кровотечения.
11. После отпадения пиявок на кожу накладывают сухую асептическую повязку с большим количеством ваты.
Повязку в течение сток менять нельзя: образуется тромб.
Примечания. Нельзя ставить пиявки над кровеносными сосудами из-за опасности кровотечения. Вдоль вен нижних конечностей пиявки располагают в шахматном порядке, отступив на I см с обеих сторон. При снижении активности пиявки ее тело можно смочить теплой водой.
При применении пиявок возможны осложнения: зуд и нагноение вокруг ранки; кровотечение из ранки из-за неправильно выбранного места приложения пиявки; кровоизлияния в подкожную клетчатку.
Контрольные вопросы
1. Назовите простейшие физиотерапевтические процедуры.
2. Назовите противопоказания для проведения тепловых физиотерапевтических процедур.
3. Каковы показания и техника применения банок, горчичников, грелки, компрессов?
4. Каковы показания и техника применения местной лечебной ванны?
5. Назовите показания, противопоказания и опишите технику выполнения гирудотерапии.
6. Назовите цели и виды оксигенотерапии, противопоказания к ее проведению. Какова техника безопасности при работе с кислородом?
ГЛАВА 19 ТЕРМОМЕТРИЯ. УХОД ПРИ ЛИХОРАДКЕ
Измерение температуры тела. Цель. Выявление пациентов с температурой; наблюдение за течением заболевания.
Показания. Всем пациентам в стационаре температура тела измеряется 2 раза в сутки: утром после сна с 7.00 до 9.00, вечером после тихого часа с 16.00 до 17.00. Здоровым людям измеряют температуру при плохом самочувствии с целью выявления заболевания.
Оснащение. Максимальный медицинский термометр; температурный лист; бумага для температурного списка; карандаш: простой или черный и красный; 2 % раствор хлорамина.
Техника выполнения. 1. Определяют показания ртутного столба максимального медицинского термометра и стряхивают ртутный столб до отметки ниже +35 °С.
2. Через белье пациента пальпируют область подмышечной впадины. Спрашивают больного, нет ли болезненности при пальпации. Если была отмечена боль, осматривают область. Если есть внешние проявления воспаления (покраснение, отек), то выбирают другое место измерения. При пальпации пот впитывается в белье пациента, а подмышечная впадина высушивается.
3. Ставят термометр узким концом в подмышечную впадину, располагают руку пациента к туловищу так, чтобы резервуар с ртутью со всех сторон соприкасался с телом.
4. Оставляют термометр на 10 мин, попросив пациента лежать или сидеть спокойно. Детям или тяжелобольным необходимо поддерживать руку, приведенную к туловищу.
5. Через 10 мин извлекают термометр, снимают с него показания.
6. Фиксируют показания в общем температурном списке в виде цифровой записи и в температурном листе истории болезни графически в виде ломаной линии, соединяющей последовательно отмеченные точки показаний утренней и вечерней температуры.
7. После использования термометр сразу же замачивают на 5 мин, полностью погрузив в 2 % раствор хлорамина в сосуде, дно которого выстлано марлей (Приказ Минздрава СССР от 4 августа 1983 г. № 9 1 6 «Об утверждении инструкции по санитарно-противоэпи-демическому режиму и охране труда персонала инфекционных больниц (отделений)»). Затем термометр промывают проточной холодной водой, сушат и хранят сухим.
Примечания. У здорового человека температура колеблется от +36 до +37 "С. Физическая нагрузка, прием пищи, эмоциональное возбуждение могут привести к повышению температуры тела у здорового человека. Кроме подмышечной впадины температуру тела можно измерить в ротовой полости, паховой складе, прямой кишке (предварительно смазав термометр вазелином).
Работать с максимальными термометрами необходимо с осторожностью, проверять их на целостность, так как ртуть является экологически опасным веществом и при порче термометра выливается в окружающую среду.
При оформлении температурного листа рекомендуется по линии 37 °С провести красную черту для наглядного определения у пациента периодов повышенной температуры.
Уход за лихорадящим пациентом. Таким пациентам необходим уход с учетом изменений температуры тела и состояния. Лихорадка — это повышение температуры тела, возникающее как активная защитно-приспособительная реакция организма в ответ на разнообразные патогенные раздражители. В течении лихорадки различают зри периода.
1. Период повышения температуры тела. Теплопродукция превышает теплоотдачу. Симптомами являются озноб, чувство холода, дрожь в мышцах, головная боль, ноющая боль во всем теле. Пациента укладывают в постель, укрывают одеялами, обкладывают грелками, дают горячее питье: кофе, чай.
2. Период максимального подъема. Теплопродукция и теплоотдача уравновешивают друг друга, по происходят на повышенном уровне. На этом этапе проявляются несколько симптомов. При ощущении жара убирают грелки, лишние одеяла. При усиленном потоотделении осуществляют уход за кожей: обтирают ее, меняют нательное и постельное белье, проводят профилактику пролежней. При сухости во рту ухаживают за полостью рта, орошают ее 2 % раствором натрия гидрокарбоната, смазывают трещины на губах вазелиновым маслом, кремом. Часто дают витаминизированное питье (компоты, морсы). Если пациент истощен, его кормят дробно, пища жидкая и полужидкая, высококалорийная. В этот период возникает головная боль. При температуре +39...+40Т возможны нарушения сознания, бред, галлюцинации. Над головой пациента вешают пузырь со льдом (привязывают к спинке кровати). Можно создать индивидуальный пост.
3. Период снижения температуры. Теплоотдача резко превышает теплопродукцию. Снижение температуры происходит двумя путями.
К р и т и ч е с к о е с н и ж е н и е (кризис) — это резкое понижение температуры на несколько градусов в течение 1 ч. Кризис тяжело переносится пациентами (рис. 19.1, а). Критическое снижение проявляется слабостью, резкой бледностью, липким по-
Рис. 19.1. Температурные кривые: а — кризис; б — лизис
том, снижением АД, нитевидным пульсом. Медицинской сестре следует приподнять н о ж н о й к о н е ц кровати на 30 — 40 с м . убрать подушки из-под головы пациента, вызвать врача. Она должна обложить пациента грелками, дать крепкий горячий чай, укрыть одеялами, приготовить средства, повышающие АД и стимулирующие работу сердца, провести уход за кожей.
При л и т и ч е с к о м с н и ж е н и и (лизисе) температура нормализуется в течение нескольких суток (рис. 19.1, б). Состояние пациента постепенно улучшается, он много спит, у него появляется аппетит. Для пациента создают покой. Постель должна быть удобной. Медицинская сестра меняет белье, ухаживает за кожей пациента, кормит в любое время.
Контрольные вопросы
1. Охарактеризуйте механизмы теплообразования и пути теплоотдачи.
2. Назовите основные способы измерения температуры тела.
3. Каковы способы обработки и правила хранения термометров?
4. Дайте определение лихорадке. от
5. Охарактеризуйте виды и периоды лихорадки.
6. Опишите содержание сестринской помощи в каждый период лихорадки.
к ;> + >и
H-.'r ! ! . ! „ Г - Т В Г . Ь И лрщтжоц.»и агницу {% .
ГЛАВА 20 ПИТАНИЕ И КОРМЛЕНИЕ ПАЦИЕНТА
Рациональное питание является одним из важнейших условий правильного и эффективного ухода за пациентами и имеет непосредственное лечебное значение. Диетология — учение о рациональном мигании здорового и больного человека. Диета определяет режим питания, состав и количество пищи. Целью диетотерапии является восстановление обмена веществ, воздействие на болезненный процесс, исключение продуктов, вредно влияющих на органы-мишени.
Важнейшую роль играет режим питания пациентов, под которым следует понимать соблюдение диетических предписаний (столов), промежутков между отдельными приемами пищи. Имеют значение также объем порций, вкусовые и физические свойства пищи.
Не следует забывать о значении аппетита, чему способствует оформление блюд, сервировка стола и создание спокойной обстановки во время приема пищи.
Выделяют 15 лечебных диет, предусматривающих щажение органов больных, ограничение вредных для пациента продуктов, замену одних продуктов другими для восстановления нарушенных функций или введение необходимых питательных веществ, недостающих организму пациента.
Старшие медицинские сестры на основании порционных списков, поданных постовыми медицинскими сестрами, составляют порционные требования, которые направляются на пищеблок в начале рабочего дня (до 7.00). Руководствуясь этими требованиями, кухня готовит пищу для пациентов и отпускает ее для отделений.
Пациентов, находящихся на пол у постельном режиме, приглашают в столовую и раздают пищу в соответствии с назначенной им диетой.
Для раздачи пищи следует надеть специальный халат. Пациентов, находящихся на постельном режиме, кормит постовая медицинская сестра, разнося пищу по палатам.
Перед кормлением тяжелобольного необходимо:
1) дать ему закончить все лечебные процедуры и физиологические отправления;
2) убрать и проветрить палаты;
Рис. 20.1. Кормление тяжелобольных: а — с ложки; б — из поильника
3) помочь пациенту вымыть руки:
4) придать удобное положение;
5) шею и грудь закрыть клеенкой или салфеткой (полотенцем). Голову пациента приподнимают и правой рукой подносят
ко рту специальный поильник с жидкой пишей (или ложку) (рис. 20.1). Пищу следует давать не торопясь, небольшими порциями, чтобы пациент успевал ее проглотить. Вливать пищу насильно нельзя!
На носик поильника можно надеть прозрачную трубку (длиной 25 см), которую вводят в рот по спинке языка до его корня. После введения трубку сжимают пальцами, затем слегка поднимают и наклоняют поильник, одновременно разжимая пальцы на долю секунды, чтобы в рот попала пиша в объеме одного глотка (не более 15 мл). Прозрачность трубки позволяет контролировать процесс.
Для лучшего усвоения пища должна быть вкусно приготовлена, внешне красиво оформлена и нагрета до определенной температуры:
• горячие блюда до +60 °С;
• холодные блюда до +10 °С.
Если пациент не может принимать пищу естественным путем, то по назначению врача медицинская сестра осуществляет искусственное питание:
• через желудочный зонд;
• через операционный свищ желудка или кишечника;
• при помощи клизмы капельно;
• парентерально — подкожно;
• внутривенно — капельно.

|
Рис. 20.2. Кормление пациента через гастростому
Кормление через гастростому.Цель. Питание пациента при невозможности естественного кормления через рот.
Показания. Операции на пищеводе, желудке; непроходимость пищевода; стеноз привратника; отек языка, глотки, гортани, пищевода; бессознательное состояние пациента; отказ от пищи.
Оснащение. Пуговичный зонд (или резиновая трубка с воронкой на конце); жидкая или полужидкая пища в объеме, назначенном врачом.
Техника выполнения. I. Пищу подогревают до+38 °С.
2. Вводят пуговичный зонд или резиновую трубку в отверстие в желудке через переднюю брюшную стенку.
3. Медленно вливают через воронку пищу. Держать воронку необходимо наклонно, чтобы в желудок не попал воздух (рис. 20.2).
4. После введения пищи вливают небольшое количество кипяченой воды для промывания зонда.
5. Снимают воронку, на зонд накладывают зажим.
Примечания. Иногда пациенту разрешают самостоятельно разжевать твердую пищу, затем ее разводят в стакане жидкостью и вливают через воронку. При таком варианте кормления сохраняются рефлекторное возбуждение желудочной секреции и вкусовые ощущения.
Кормление через зонд.Цель. Та же, что и при кормлении через гастростому.
Показания. Те же, что и при кормлении через гастростому.
Оснащение. Тонкий желудочный зонд (стерильный); стерильное вазелиновое масло или глицерин; воронка или шприц большой емкости, который можно использовать в качестве воронки; жидкая пища в объеме 600 — 800 мл.
Рис. 20.3. Кормление через зонд
Техника выполнения. 1. Слепой конец зонда обрабатывают маслом или глицерином.
2. Придают голове пациента удобное возвышенное положение.
3. Зонд ввести через нижний носовой ход на длину 15 — 17 см.
4. Голову пациента слегка наклоняют вперед, открывают ему рот. В рот пациенту вводят 11 палец, нащупывают конец зонда и, слегка прижимая его к задней стенке глотки, другой рукой продвигают зонд дальше до уровня желудка.
5. Проверяют расположение зонда: насаживают на его свободный конец шприц и тянут на себя поршень. Если в шприц насасывается жидкость, то зонд в желудке, а если легко поступает воздух — то в трахее.
6. С помощью лейкопластыря зонд фиксируют к щеке (рис. 20.3).
7. Шприц снимают с зонда, извлекают из шприца поршень, цилиндр соединяют с зондом и вливают через цилиндр, как через воронку, питательный раствор.
8. После введения пищи зонд промывают кипяченой водой.
9. После извлечения зонда его следует обработать в соответствии с ОСТ 42-21-2-85.
Парентеральное питание пациентов.Цель. Та же, что и при кормлении через гастростому.
Показания. Те же, что и при кормлении через гастростому.
Оснащение. Стерильные 5 % раствор глюкозы, 0.9 % раствор натрия хлорида или сложные солевые растворы (состав и количество определяет врач); система для капельного введения жидкостей; растворы антисептиков; стерильный перевязочный материал.
Техника выполнения. Техника введения жидкостей капельным способом описана в подразд. 16.2.
Контрольные вопросы
1. Дайте определение понятиям «диета» и «диетотерапия».
2. Какова техника кормления пациентов?
3. Назовите виды и особенности искусственного питания.
4. Опишите технику кормления больного через гастростому и зонд
5. Охарактеризуйте организацию и особенности кормления тяжело больных пациентов.
ГЛАВА 21 КЛИЗМЫ. ГАЗООТВОДНАЯ ТРУБКА
Клизма — это введение жидкости в нижний отдел толстого кишечника с лечебной или диагностической целью. В зависимости от цели различают два вида клизм: освобождающие (очистительная, послабляющая, сифонная) и вводящие (лекарственная, питательная) (рис. 21.1).
Постановка очистительной клизмы. Цель. Освобождение кишечника от каловых масс и газов.
Показания. Запор (задержка стула более 48 ч); подготовка к операциям, родам; подготовка к рентгенологическому исследованию ЖКТ, пояснично-крестцового отдела позвоночника, костей таза, органов малого таза, органов мочевыделения; отравления; перед постановкой лекарственных и питательных клизм.
Противопоказания. Кровоточащий геморрой; острые воспалительные заболевания прямой кишки и анального отверстия; выпадение прямой кишки; желудочные и кишечные кровотечения; опухоли прямой кишки.
Оснащение. Кружка Эсмарха с резиновой трубкой; штатив для подвешивания кружки Эсмарха; стерильный наконечник из пластмассы или эбонита; зажим; подкладная клеенка, судно; вазелин; резиновые перчатки; кипяченая вода 1,5 — 2,0 л комнатной температуры; термометр для воды; емкость с маркировкой «для использованных наконечников» с 3% раствором хлорамина; кушетка; таз.
Клизмы
Оевобожда ющие
Вводящие
I I 1
Очистительные Послабляющие Сифонные Лекарственные Питательные
Г
Гипертонические
Масляные
Микроклизмы
Капельные
Рис. 21.1. Классификация клизм
|
Техника выполнения. 1.В кружку Эсмарха наливают 1,5 — 2,0 л воды комнатной температуры (18 —22 " О , выпускают воздух из системы, накладывают зажим. Кружку вешают на штатив на высоте 1,0—1,5 м над кушеткой.
2. Надевают наконечник на свободный конец резиновой трубки, смазывают его вазелином.
3. На кушетку стелят клеенку.
4. Пациенту предлагают лечь на левый бок, просят согнуть ноги в коленях и тазобедренных суставах.
5. Надевают перчатки, раздвигают левой рукой ягодицы, осматривают анальное отверстие и осторожно вводят наконечник в прямую кишку легкими вращательными движениями на глубину 3 — 4 см в н а п р а в л е н и и к пупку, а затем до 8 — 10 см п а р а л л е л ь н о копчику (рис. 21.2).
6. Снимают зажим на резиновой трубке и медленно вливают в просвет прямой кишки 1—2 л воды.
7. Чтобы в кишечник не попал воздух, необходимо оставить на дне кружки небольшое количество воды.
8. Перед извлечением наконечника на трубку накладывают зажим.
9. Вращательными движениями осторожно извлекают наконечник в обратной последовательности (сначала параллельно копчику, а затем от пупка).
| Рис. 21.2. Техника постановки очистительной клизмы |
10. Пациенту рекомендуют задержать воду на 10— 15 мин. Для этого ему предлагают лечь на спину и глубоко дышать.
11. Использованные наконечники замачивают в 3% растворе хлорамина на 1 ч, затем по ОСТ 42-21-2-85 проводят предстери-лизационную очистку, стерилизацию.
Примечания. Интересуются у пациента, был ли у нею стул после очистительной клизмы. Пациентам, находящимся на постельном режиме, очистительную клизму ставят в палате, предварительно отгородив его ширмой. Сразу после введения в кишечник воды следует подставить под пациента судно. После опорожнения кишечника пациента необходимо подмыть. Если пациент на строгом постельном режиме и ему нельзя повернуться на бок, то клизму можно поставить в положении пациента на спине с согнутыми в коленях и разведенными ногами. На случай нсудержания пациентом воды в кишечнике рекомендуется к краю кушетки поставить таз, а клеенка должна свисать над тазом.
Если медицинская сестра при осмотре анального отверстия обнаружила геморроидальные узлы, она должна ввести наконечник, не травмируя их.
При постоянных запорах, если не помогает простая вода, можно добавить в нее 10 г мелко наструганного детского мыла, одну столовую ложку глицерина или К) г поваренной соли. При спастических запорах вода для клизм должна быть теплой (+40°С), при гипотонических запорах — +14... + 16°С.
Послабляющие клизмы бывают гипертоническими и масляными.
Гипертоническая клизма. Цель. Стимуляция самостоятельной дефекации; лечение.
Показания. Упорный и атонический запоры; гипертоническая болезнь.
Противопоказания. Острые воспалительные и язвенные процессы в нижних отделах толстого кишечника; трещины и кровоточащие геморроидальные узлы в области анального отверстия.
Оснащение. Шприц Жане или резиновый грушевидный баллончик емкостью 50—100 мл; стерильная ректальная трубка или катетер, используемый только для постановки клизм; подкладная клеенка или пеленка; вазелин; 25 — 3 3 % раствор магния сернокислого или 10% натрия хлорида в количестве 50—100 мл; резиновые перчатки; марлевые салфетки; водяная баня; банка емкостью 100 — 200 мл; водяной термометр; почкообразный тазик; емкость с маркировкой «Для клизменных наконечников» с 3 % раствором хлорамина.
Техника выполнения. Гипертонический раствор вызывает обиль
ную транссудацию жидкости в просвет прямой кишки, что при
водит к разжижению каловых масс, а также усиленную пери
стальтику прямой кишки, что способствует освобождению кишеч
ника от каловых масс при снижении тонуса кишечной стенки. За
счет транссудации жидкости в кишечник уменьшается объем цир
кулирующей крови, а это может привести к некоторому сниже
н и ю АД. и » ...., ,>.-, - • •••Л . •>
| послабля- |
1. Отливают назначенное количество гипертонического раствора в баночку и подогревают на водяной бане до +38 "С.
2. Набирают гипертонический раствор в шприц Жане пли грушевидный баллончик, который кладут в приготовленный почко-образный тазик.
3. В этот же тазик кладут смазанную вазелином ректальную трубку и марлевую салфетку.
4. Под пациента подстилают клеенку, на нее — пеленку.
5. Предлагают пациенту лечь на левый бок с согнутыми в коленях и подтянутыми к животу ногами.
6. Надевают резиновые перчатки. Левой рукой разводят ягодицы и, осмотрев анальное отверстие, вводят в прямую кишку на 10—15 см ректальную трубку, которую держат салфеткой.
7. Присоединяют к трубке шприц Жане (или баллончик) и медленно вводят гипертонический раствор в прямую кишку.
8. Закончив введение, пережимают (перегибают) трубку, извлекают ее салфеткой из прямой кишки.
9. Рекомендуют пациенту задержать раствор в кишечнике на 20 — 30 мин, для чего ему лучше лечь на спину.
10. Использованную трубку и шприц Жане (или баллончик)
сразу же замачивают в 3 % растворе хлорамина на 1 ч, далее обра
батывают по ОСТ 42-21-2-85.
Масляная клизма. Цель. Освобождение кишечника от каловых масс и газов.
Показании. Упорные запоры; противопоказания к очистительной клизме.
Оснащение. Масло вазелиновое, подсолнечное, оливковое или другое жидкое пищевое масло в количестве 50—100 мл, подогретое до +38 °С на водяной бане; ширин Жане (рис. 21.3) или резиновый баллончик емкостью 50—100 мл; ректальная трубка или катетер, используемый только для постановки клизм; подкладная клеенка и пеленка; стерильная марлевая салфетка; водяная баня; водяной термометр; резиновые перчатки; емкость с маркировкой «Для клизменных наконечников» с 3 % раствором хлорамина.
|
| Рис. 21.3. |
Системы для ющих клизм
Техника выполнении. Масло, растекаясь по стенке прямой кишки, обволакивает каловые массы, расслабляет кишечную мускулатуру, что способствует размягчению и выделению кала. Так как эффект наступает через 10— 12 ч, масляную клизму обычно ставят на ночь в палате, подстелив под пациента клеенку и пеленку.
1. Набирают масло, подогретое до температуры +38 °С, в шприц Жане (или резиновый баллончик) в назначенной дозе.
2. Предлагают пациенту лечь на правый бок, согнуть ноги в коленях и подтянуть их к животу.
3. Надевают резиновые перчатки.
4. Ректальную трубку, предварительно смазанную маслом, берут салфеткой и вводят в прямую кишку на 10—15 см (сначала трубка вводится на 3 — 4 см по направлению к пупку, а затем до 10—15 см параллельно копчику) (рис. 21.4).
5. Выпускают из шприца (баллончика) воздух, соединяют его с ректальной трубкой.
6. Медленно толчками вводят масло в прямую кишку.
7. Закончив введение масла, отсоединяют шприц от трубки. Трубку пережимают и извлекают из прямой кишки.
8. Рекомендуют пациенту не двигаться 10— 15 мин, затем принять удобное положение и лежать до утра (спать).
9. Утром у пациента интересуются, был ли стул.
10. Ректальную трубку, шприц Жане (или баллончик) сразу же
после использования замачивают в 3 % растворе хлорамина на 1 ч,
далее обрабатывают по ОСТ 42-21-2-85.
Примечании. При строгом постельном режиме положение пациента во время постановки клизмы остается на спине с согнутыми в коленях и разведенными ногами.
Постановка сифонной клизмы. Цель. Освобождение кишечника от каловых масс и газов.
Показания. Отсутствие эффекта от очистительной клизмы; удаление из кишечника продуктов усиленного брожения, гниения, слизи, ядов, попавших через рот, и ядовитых веществ, выделенных из организма через кишечную стенку; подозрение на кишечную непроходимость (отсутствие пузырьков газа в промывных водах подтверждает подозрение).
Противопоказания. Кишечные кровотечения; перфорация кишечника; травмы кишечника.
Оснащение. Клеенка; система, состоящая из толстой резиновой кишечной трубки, соединенной посредством контрольной стеклянной трубки с другой резиновой трубкой, длиной 1 м (на свободный конец резиновой трубки надета воронка емкостью 1 л); кипяченая вода (+38 °С) 10 л, т.е. ведро; таз; клеенчатый фартук; резиновые перчатки; ковш объемом I л; емкость с маркировкой «Для клизменных наконечников» с 3% раствором хлорамина.
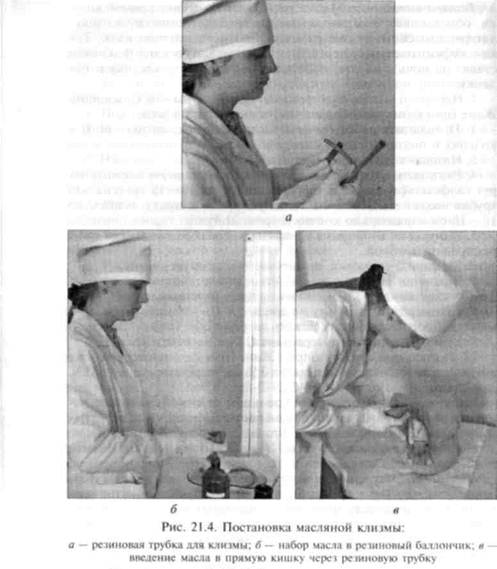
|
Техника выполнения. 1. К кушетке ставят таз, на кушетку стелят клеенку так, чтобы один ее конец свисал в таз.
2. Укладывают пациента на кушетку на левый бок с согнутыми в коленных и тазобедренных суставах ногами.
3. Медицинская сестра надевает клеенчатый фартук.
4. Конец кишечной трубки смазывают вазелином и вводят в
прямую кишку на глубину 30 — 40 см, соблюдая изгибы кишечни
ка (рис. 21.5).
а б
Рис. 21.5. Сифонная клизма:
а — конец кишечной трубки введен в прямую кишку, наполнение воронки водой; б — поднимание воронки выше уровня тела больного
5. Воронку держат в наклонном положении немного выше уров
ня тела пациента, наполняют ее водой в количестве 1 л и подни
мают выше уровня тела (до высоты 1 м).
6. Как только уровень убывающей воды достигает вершины конуса воронки, ее опускают над тазом, не переворачивая, и выжидают, пока вода с кишечным содержимым вернется к прежнему уровню воронки. При таком положении воронки хорошо видны пузырьки выходящего вместе с водой газа, движение которого можно наблюдать и в соединительной стеклянной трубке.
7. Содержимое воронки выливают в таз. Снова наполняют ее водой и повторяют промывание. При подозрении на кишечную непроходимость (если не было выделения газов) необходимо сообщить врачу.
8. Промывание проводят до тех пор, пока в ведре есть вода.
9. По окончании процедуры воронку снимают, а трубку оставляют на 10 — 20 мин в прямой кишке, опустив ее наружный конец в таз для стока оставшейся жидкости и отхождения газов.
10. Систему и воронку сразу после использования замачива
ют в 3 % растворе хлорамина на 1 ч и далее обрабатывают по
ОСТ 42-21-2-85.
Примечания. Кишечная трубка из плотной резины на конце, который вводится в кишечник, имеет центральное и несколько боковых отверстий. Сифонная клизма — тяжелая для пациента манипуляция, поэтому необходимо внимательно следить за его состоянием во время процедуры. Присутствие врача во время постановки сифонной клизмы обязательно.
Лекарственные клизмы делятся на клизмы местного действия (микроклизмы) и общего действия (капельные).
Лекарственные микроклизмы. Цель. Оказание местного возлей ствия при заболеваниях прямой кишки; общее (резорбтивное) действие на весь организм.
Показания. Заболевания прямой кишки.
Противопоказания. Острое воспаление анального отверстия; опухоль прямой кишки; желудочно-кишечные кровотечения.
Оснащение. Лекарственный раствор по назначению врача; шприц Жане или резиновый баллончик; стерильная ректальная трубка длиной 30 см или катетер; стерильное вазелиновое масло; стерильные марлевые салфетки; водяная баня, чистая баночка; водяной термометр; клеенка, пеленка.
Техника выполнения. 1. Пациента предупреждают о предстоящей процедуре. Так как после нее необходимо лежать, лучше ставить клизму на ночь в палате.
2. За 30 — 40 мин до постановки лекарственной микроклизмы ставят очистительную клизму.
3. Лекарственное средство в указанной дозе отливают в чистую баночку и подогревают на водяной бане до температуры +37...+38°С.
4. Набирают лекарство (50 — 200 мл), подогретое на водяной бане, в шприц Жане или резиновый баллончик.
5. Подстилают под пациента клеенку, потом пеленку и просят его лечь на левый бок, подтянув ноги, согнутые в коленях, к животу.
6. В прямую кишку вводят вращательными движениями на 20 см ректальную трубку (или катетер) и соединяют со шприцем Жане (или баллончиком) (рис. 21.6).
7. Медленно толчками вводят лекарство в прямую кишку.
8. Закончив введение, зажимают пальцами трубку, снимают шприц, набирают в него немного воздуха, снова соединяют шприц с трубкой и, выпуская из него воздух, проталкиваю! остатки лекарства из трубки в кишечник.
9. Снимают шприц, зажимают трубку, осторожно вращательными движениями извлекают трубку из прямой кишки.

10. Рекомендуют пациенту принять удобное положение, не вставать.
Примечания. Чтобы не было раздражения стенки прямой кишки и позывов на дефекацию, концентрация лекарства должна быть гипертонической. Вводить лекарство следует в малых объемах. Лекарство обязательно подогревают. Ректальную трубку после использования замачивают в 3 % растворе хлорамина на 1 ч. Если вместо ректальной трубки используется катетер, то его следует промаркировать и использовать только для введения в прямую кишку. Выполнять манипуляцию следует в резиновых перчатках.
Капельные клизмы. Цель. Капельные клизмы ставят с лечебной и питательной пелями.
Показания. Большая потеря крови или жидкости; искусственное питание через прямую кишку.
Противопоказания. Острое воспаление анального отверстия; опухоли прямой кишки; желудочно-кишечные кровотечения.
Оснащение. Стерильная система для капельного введения жидкостей одно- или многократного применения; флакон с лекарственным раствором или колба; стерильная ректальная трубка длиной 30 см или катетер; водяная баня; грелка с теплой водой (+40... +42 °С); подкладная клеенка, пеленка; вазелиновое масло; марлевая салфетка; водяной термометр; резиновые перчатки.
Техника выполнения. I. За 30 — 40 мин до капельной клизмы ставят очистительную клизму и после полного опорожнения кишечника просят пациента лечь в постель.
2. Подогревают назначенный раствор на водяной бане до температуры +38 °С.
3. Монтируют и заполняют систему приготовленным раствором.
4. Смазывают ректальную трубку (катетер) вазелиновым маслом.
5. Под пациента подстилают клеенку и пеленку, просят его лечь на левый бок, согнуть ноги в коленях и подтянуть их к животу.
6. Надевают резиновые перчатки. Пальцами левой руки разводят ягодицы. Правой рукой с помощью марлевой салфетки берут ректальную трубку (катетер) и вращательными движениями, соблюдая изгибы прямой кишки, осторожно вводят ее в кишечник на глубину 20 — 25 см.
7. Соединяют трубку с системой, регулируют частоту капель (40 — 60 капель в 1 мин).
8. Помогают пациенту принять удобное положение.
9. Закрепляют вокруг флакона грелку.
Примечания. Так как процедура длительная, пациента о ней следует предупредить заранее. Ставить капельную клизму лучше на ночь, обязательно в палате. Контролируют частоту капель и температуру раствора. Следят, чтобы трубка оставалась соединенной с системой. Если для постановки клизмы используется катетер, то он должен быть промаркирован и использоваться только
для введения в кишечник. Ректальную трубку (или катетер) после использования необходимо замочить в 3 % растворе хлорамина на 1 ч. в дальнейшем обработать по ОСТ 42-21-2-85.
Введение газоотводной трубки. Цель. Выведение газов из кишечника.
Показания. Метеоризм.
Противопоказания. Кишечное кровотечение; кровоточащая опухоль прямой кишки; острое воспаление анального отверстия.
Оснащение. Стерильная газоотводная трубка, соединенная посредством контрольного стекла с резиновой трубкой длиной 30— 50 см; вазелин; судно с небольшим количеством воды; клеенка; пеленка; резиновые перчатки; марлевая салфетка; мазь цинковая; емкость с маркировкой «Для клизменных наконечников» с 3 % раствором хлорамина.
Техника выполнения. 1. Под пациента подстилают клеенку и пеленку.
2. Укладывают пациента на левый бок с согнутыми в коленях и подтянутыми к животу ногами. Если пациент не может повернуться на бок, то он остается лежать на спине, ноги согнуты в коленях и разведены.
3. Смазывают закругленный конец газоотводной трубки вазелином.
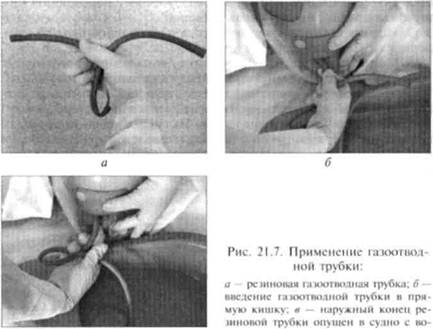
4. Надев резиновые перчатки, раздвигают левой рукой ягодицы, а правой, взяв трубку марлевой салфеткой, вводят ее вращательными движениями, соблюдая все изгибы прямой кишки, на глубину 20 — 25 см. Наружный конец резиновой трубки — удлинителя опускают в судно с водой, поставленное на постели или, еще лучше, у постели пациента на табурет (рис. 21.7).
5. Через 1,0— 1,5 ч трубку следует извлечь, даже если не наступило облегчение, во избежание образования пролежней на стенке прямой кишки.
6. После извлечения газоотводной трубки пациента следует
подмыть. В случае покраснения анального отверстия его смазыва
ют подсушивающей мазью, например цинковой.
7. Систему после использования сразу же замачивают в 3 % рас
творе хлорамина, далее обрабатывают по ОСТ 42-21-2-85.
Примечания. В течение суток трубку можно вводить 2 — 3 раза. Если вода в судне пузырится, значит, газы отходят. Если облегчения после газоотводной трубки не наступило, то по назначению врача следует поставить очистительную клизму.
Контрольные вопросы
1. С какими целями применяют клизмы и газоотводные трубки?
2. Назовите основные виды клизм.
3. Каковы противопоказания и возможные осложнения при постановке различных видов клизм?
4. Какие жидкости используют для постановки клизм?
5. В чем заключается психологическая и физиологическая подготовка пациентов к постановке клизм?
6. Какое оснащение необходимо для постановки различных видов клизм?
7. В чем заключаются особенности обработки инструментария после постановки клизм и газоотводной трубки?
в ДОЙ
Г Л А В А 22 КАТЕТЕРИЗАЦИЯ МОЧЕВОГО ПУЗЫРЯ
Цель. Опорожнение мочевого пузыря; введение лекарственных веществ в мочевой пузырь. Показания. Острая и хроническая задержка мочи; получение мочи для исследования… Противопоказания. Травмы мочевого пузыря; острое воспаление мочевого пузыря или мочеиспускательного канала.Контрольные вопросы
1. Каковы цели, показания и противопоказания к проведению катетеризации мочевого пузыря?
2. Какова техника выполнения катетеризации мочевого пузыря?
3. Укажите принципы инфекционной безопасности медицинской сестры и пациента при катетеризации мочевого пузыря.
4. Назовите возможные проблемы пациента при катетеризации мочевого пузыря.
5. В чем заключаются особенности ухода за пациентом с недержанием мочи и кала?
ГЛАВА23 УХОД ЗА СТОМАМИ
Уход за пациентом с трахеостомой. Стома —это искусственно созданное оперативным путем отверстие или искусственный наружный свищ в полый орган. Трахеостома — это искусственный наружный свищ трахеи. Ее накладывают:
• при затруднении дыхания после операций в подчелюстной области;
• обширных операциях в челюстно-лицсвой области;
• расстройствах дыхания, связанных с нарушением проходимости гортани, вызванных инородным телом, опухолью, отеком гортани;
• для подачи наркоза, когда не удается дать наркоз через рот.
Цель. Освобождение трахеотомической трубки от слизи (рис. 23.1);
обеспечение должного санитарного состояния трубки; уход за кожей вокруг трубки.
Показания. Ежедневный туалет 2 — 3 раза в сутки.
Оснащение. Раствор фурацилина 1:5 000; цинковая мазь или паста Лассара; 2 и 4% раствор натрия гидрокарбоната; вазелиновое или стерильное растительное масло; стерильные ватные шарики; стерильные марлевые салфетки; стерильный трахеобронхи-альный катетер; стерильный пинцет, шпатель; почкообразные тазики — 2 шт.; стерильные ножницы; электроотсос или шприц Жане.
Техника выполнения. 1. Каждые 2 — 3 ч в трахеотомическую трубку вливают две-три капли стерильного масла или 4% раствора натрия гидрокарбоната, чтобы она не забилась слизью. Извлекают
|
Рис. 23.1. Виды трахеотомических трубок:
а — из термолабильной пластмассы:б — нержавеющей стали

|
канюлю из трубки 2 — 3 раза в сутки, очищают, обрабатывают, смазывают маслом и снова вводят в наружную трубку.
2. Если пациент с трахеостомой сам не может хорошо откашляться, то периодически отсасывают содержимое трахеи. Для этого следует:
а) за 30 мин до отсасывания
приподнять ножной конец крова
ти и сделать массаж грудной клет
ки;
б) за 10 мин до отсасывания
слизи через трахеотомическую
трубку влить 1 мл 2 % раствора
| Рис. 23.2. Повязка трахеотомической раны |
натрия гидрокарбоната для разжижения слизи;
в) ввести в трахеотомическую
трубку на 10—15 см стерильный
грахеобронхиальный катетер;
г) соединить катетер с отсосом и отсосать скопившуюся слизь (или сделать это с помощью шприца Жане).
3. Чтобы избежать мацерирования кожи вокруг трахеостомы, необходимо, не вынимая трубки, обрабатывать кожу. Для этого следует:
а) положить в стерильный почкообразньш тазик достаточное
количество ватных шариков и залить их раствором фурацилина;
б) используя стерильный пинцет, обработать кожу вокруг сто-
мы шариками, смоченными фурацилином;
в) после обработки кожи антисептическим раствором нанести
пасту Лассара или цинковую мазь, затем наложить асептическую
повязку, для чего две стерильные салфетки разрезать до полови
ны на две равные части и подвести под трубку с одной и другой
стороны (рис. 23.2).
Примечания. Чтобы трахеотомическая трубка не смещалась при кашле и беспокойном поведении пациента, ее фиксируют с помощью тесемок, которые привязывают к ушкам на щитке трубки и завязывают сзади на шее. При сильном кашле трубка может сместиться из просвета трахеи, поэтому необходимо периодически проверять, поступает ли воздух через трубку. Для этого к отверстию подносят небольшую ниточку. Колебания нити будут свидетельствовать о свободном дыхании. Так как при дыхании через трахеостому воздух не увлажняется и не согревается, необходимо поддерживать ею влажность в палате путем развешивания влажных простыней или накладывания на трахеостому смочен-
ной водой стерильной двухслойной салфетки, которую меняют по мере высыхания.
Уход за гастростомой.Гастростома — это желудочный свищ на передней брюшной стенке. Целью наложения гастростомы является питание пациента.
Цель. Предотвращение мацерации кожи вокруг стомы.
Показания. Выполняется после каждого кормления через гаст-ростому.
Оснащение. Стерильные марлевые салфетки и шарики; почкооб-разные тазики для стерильных и использованных шариков; стерильные пинцет, ножницы, шпатель; раствор фурацилина 1:5 000 или 3 % раствор перекиси Езодорода; 96 % спирт; паста Лассара, цинковая мазь или дерматоловая паста (изолирующие мази); шприц Жане.
Техника выполнения. При гастростомии на переднюю брюшную стенку выводят резиновую трубку (или пуговичный зонд) для введения пациенту пищи в желудок. Трубку, как правило, пришивают к коже. В перерывах между введениями пищи трубку перевязывают или накладывают на нее зажим. Для кормления через гастро-стому в трубку вставляют воронку, в которую медленно вливают заранее приготовленную подогретую до +35...+40°С жидкую пищевую смесь. Обычно используют высококалорийные продукты: яйца, сметану, масло, сливки, протертое мясо, овощи, соки и т.д.
После каждого введения пищи через гастростомичсскую трубку необходимо:
1) положить в тазик несколько ватных шариков и залить раствором фурацилина или перекиси водорода;
2) обработать шариками, надетыми на пинцет, кожу вокруг трубки, затем обработать кожу вокруг стомы шариком, смоченным спиртом;
3) нанести на кожу вокруг трубки с помощью шпателя изолирующую мазь;
4) наложить сухую асептическую повязку, для чего стерильную салфетку разрезают на две части до половины и, раздвинув, кладут вокруг трубки, вторую салфетку кладут с другой стороны;
5) зафиксировать повязку пластырем или с помощью пояса из ткани с отверстием для трубки.
Примечания. После введения через трубку пищевых смесей ее необходимо промыть небольшим количеством кипяченой воды во избежание развития микрофлоры. При нарушении проходимости трубку можно попытаться осторожно промыть кипяченой водой с помощью шприца Жане, делая возвратно-поступательные движения поршнем шприца, присоединенного к трубке. В случаях выпадения гастростомической трубки из свища об этом срочно сообщают врачу.
Уход за пациентом с каловым свищом.Каловый свищ — это противоестественный задний проход, предназначенный для вы-
ведения каловых масс. Обычно его накладывают в левой подвздошной области.
Цель. Предупреждение воспаления кожи вокруг стомы.
Показания. Очищение после каждого выделения очередной порции кала.
Оснащение. Стерильные марлевые салфетки и ватные шарики; стерильные пинцет, шпатель; ножницы; стерильное вазелиновое масло; цинковая мазь или паста Лассара; 3 % раствор перекиси водорода; 96% спирт; почкообразные тазики для стерильных и использованных шариков.
Техника выполнения. Манипуляция проводится в резиновых перчатках.
1. Несколько шариков кладут в тазик и заливают перекисью водорода.
2. Берут шарик пинцетом, обрабатывают кожу вокруг выступающей части слизистой оболочки кишки красного цвета (колосто-мы) движениями от периферии к отверстию. Повторяют обработку несколько раз.
3. Обрабатывают кожу вокруг стомы шариком, смоченным спиртом.
4. Шпателем на кожу вокруг стомы наносят толстым слоем (0,5 см) изолирующую мазь или пасту.
5. Накладывают повязку: смачивают стерильную салфетку вазелиновым маслом, кладут на стому, а поверх нее — еще несколько салфеток с ватой.
6. Укрепляют повязку бинтами, а лучше с помощью бандажа или специального пояса.
Примечания. Так как изолирующая мазь защищает кожу от раздражения выделяющимся кишечным содержимым, убирать ее остатки при ежедневной обработке не следует. Можно добавить новую порцию мази. Счищают изолирующую мазь периодически при чрезмерном загрязнении или нарушении целостности образовавшейся корки из мази (пасты).
После заживления операционной раны пациенту рекомендуется ежедневно принимать гигиенический душ с мылом.
При задержке стула можно поставить клизму: для этого в свищ без насилия следует ввести конец мягкого резинового зонда, соединенного с кружкой Эсмарха, и влить из нее 500 — 600 мл воды, что вызывает отхождение каловых масс.
После некоторых операций у пациентов оставляют свищ на слепой кишке в подвздошной области справа — цекостому.
Уход за пациентом с цистостомой (эпицистостомой).Цистосто-ма — надлобковый свищ мочевого пузыря — накладывается пациентам с ранениями мочеиспускательного канала, мочевого пузыря, гипертрофией предстательной железы, а также пациентам с нарушением функций тазовых органов при повреждении спинного мозга.
Цель. Предупреждение воспаления кожи вокруг стомы.
Показания. Ежедневно после промывания мочевого пузыря.
Оснащение. Раствор фурацилина 1:5 000, нитрата серебра 1:5 000 или калия перманганата бледно-розового цвета; 3 % раствор перекиси водорода; 96% спирт; шприц Жане; стерильный пинцет; стерильные ватные шарики и марлевые салфетки; мочеприемник; водяная баня; контейнер для мочи; лейкопластырь или специальный пояс с отверстием; резиновые перчатки.
Техника выполнения. Через свищ проводят и оставляют в мочевом пузыре катетер Пеццера или Малеко, имеющий расширение на конце, препятствующее его выпадению. Манипуляцию выполняют в перчатках.
1. На водяной бане до +38 °С подогревают раствор фурацилина или нитрата серебра и набирают в шприц Жане 100— 150 мл.
2. Отсоединяют контейнер для мочи от катетера Пеццера.
3. Присоединяют к катетеру шприц Жане и промывают мочевой пузырь раствором антисептика, выводя раствор после промывания в мочеприемник.
4. Промывают контейнер для мочи или берут новый и соединяют с катетером.
5. Кожу вокруг катетера обрабатывают раствором перекиси водорода с помощью ватных шариков, которые держат пинцетом.
6. Кожу вокруг стомы обрабатывают спиртом.
7. Накладывают сухую асептическую повязку. Для этого стерильную салфетку разрезают пополам до середины и кладут вокруг катетера. Так же подготавливают вторую салфетку и кладут с противоположной стороны.
8. Салфетки фиксируют лейкопластырем или бандажом.
Примечание. Для лучшего оттока мочи через эпицистостому
рекомендуется поворачивать пациента со спины на бок, если он сам не может повернуться.
Контрольные вопросы
1. Дайте определение понятия «стома».
2. Перечислите цель, показания, необходимое оснащение для осуществления ухода за пациентом с трахеостомой.
3. Каковы цель, показания, оснащение для проведения ухода за пациентом с гастростомой?
4. Опишите цель, показания, оснащение и технику проведения ухода за пациентом с каловым свищом.
5. Укажите цель, показания, оснащение и опишите технику проведения ухода за пациентом с цистостомой.
ГЛАВА 24
З О Н Д О В Ы Е МАНИПУЛЯЦИИ: ЖЕЛУДОЧНОЕ И ДУОДЕНАЛЬНОЕ ЗОНДИРОВАНИЕ
Желудочное зондирование.Цель. Получение желудочного сока для оценки секреторной функции желудка. Показания. Заболевания желудка. Противопоказания. Желудочное кровотечение; варикозное расширение вен пищевода; острые воспалительные заболевания…Контрольные вопросы
1.Назовите цели, показания и противопоказания проведения зондо-вых процедур.
2. Укажите цель, показания, оснащение и технику проведения зондирования желудка.
3. Опишите цель, показания, оснащение и технику проведения дуоденального зондирования.
4. Опишите цель, показания, оснащение и технику проведения фракционного дуоденального зондирования.
ГЛАВА 25
ЛАБОРАТОРНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
Исследования кала
Показания. Заболевания ЖКТ. Оснащение. Пузырек с палочкой (шпателем); направление в клиническую… Техника выполнения. I. За 4 — 5 сут до исследования пациента переводят на строгую диету с известным химическим…Исследования мокроты
Показания. Заболевания бронхолегочного аппарата. Противопоказания. Легочное кровотечение. Оснащение. Чистая сухая банка из прозрачного стекла с большим отверстием и плотно закрывающейся крышкой; направление…Исследования мочи
Показания. Как правило, проводится всем пациентам, поступившим на стационарное лечение. Оснащение. Чистая сухая банка из прозрачного стекла с прикрепленным к ней… Техника выполнения. 1. Накануне вечером предупреждают пациента о предстоящем исследовании. Объясняют, что завтра…Исследования микрофлоры
Показания. Воспалительные заболевания зева. Оснащение. Стерильный шпатель; стерильная пробирка с пробкой и пропущенным… Техника выполнения. 1. Осматривают полость рта. Обращают внимание на язык, миндалины, зев. Определяют место взятия…Контрольные вопросы
1. Назовите цель, показания, оснащение и опишите технику проведения копрологического и бактериологического исследования кала, а также исследования кала на яйца гельминтов и скрытую кровь.
2. Назовите цель, показания, оснащение и оптанте технику проведения бактериологического исследования мокроты, а также ее исследования на общий анализ и выделение микобактерии туберкулеза.
3. Назовите цель, показания, оснащение и опишите технику сбора мочи на бактериологическое исследование, общий анализ, суточный диурез, диастазу, ацетон, определение среднего количества сахара, пробы Адисса— Каковского, по Амбюрже, Нечипоренко и Зимницкому.
4. Назовите цель, показания, оснащение и опишите технику проведения исследования микрофлоры из полости рта.
ГЛАВА 26
ПОДГОТОВКА ПАЦИЕНТА К ИНСТРУМЕНТАЛЬНЫМ МЕТОДАМ ИССЛЕДОВАНИЯ
Рентгенологические исследования
Подготовка к обзорной рентгенографии почек.Цель. Рентгенография проводится с диагностической целью. Цель подготовки заключается в предупреждении… Показания. Заболевания мочевыводящей системы. Противопоказания. Избыточная масса пациента.Перед введением билигност согревается на водяной бане до +37 °С.
4.В рентгеновском кабинете процедурная медицинская сестра отделения медленно внутривенно вводит контрастное вещество при горизонтальном положении пациента. После введения 1—2мл делается пауза на 3мин для выявления реакции пациента на препарат. При появлении кожного г>да. чиханья, насморка и других проявлений реакции введение препарата прекращается. Об этом сообщают врачу.
5.При отсутствии реакции медленно (в течение 5мин) вводят весь препарат.
6.В отделении пациенту оставляют завтрак. Возвращают историю болезни в отделение.
Подготовка к ирригоскопии. Цель. При заполнении толстогокишечника бариевой солью посредством клизмы можно выявим, наличие спаек, характер рельефа слизистой, кровообращение. Целями подготовки являются предупреждение газообразования и опорожнение кишечника.
Показания. Заболевания толстого кишечника.
Противопокашпия. Заболевания прямой кишки и ее сфинктера (воспаление, опухоль, свищ, трещина)
Техника выполнения. I. За 2 — 3сут до исследований из питании пациента исключают продукты, вызывающие газообразование: черный хлеб, молоко, капусту, бобовые, яблоки, виноград и др.
2.При упорном метеоризме пациенту лают 3раза в сутки настой ромашки по 'Л стакана или по 2 — 3таблетки карболена по назначению врача.
3.Накануне вечером пациенту славят две очистительные клизмы с интерваломI ч.
4.Утром пациенту ставят две очистительные клизмы за 3и 2ч до исследования.
5.За I ч до исследования паписту ставя г газоотводную трубку на 10— 15мин.
6.Историю болезни к началу рабочего дня доставляют в рентгенологический кабинет.
7. Пациента информируют о месторасположении кабинета и времени проведения исследования или провожают в кабинет.
8.Бариевую взвесь вводя! сотрудники рентгенологического кабинета.
9. Для пациента в отделении оставляют завтрак (предупреждают об этом раздатчицу).
10.Историю болезни с результатами исследования возвращают
в отделение.
Примечания. В диете рекомендуют легкоусвоясмую пишу: каши, кисели, омлеты, супы, мясо и рыбу в отварном виде. Назначать солевые слабительные не рекомендуется, так как они способствуют газообразованию.
Эндоскопические исследования
Показания. Заболевания прямой и сигмовидной кишки. Противопоказания. Тяжелое общее состояние пациента; наличие острых… Техника выполнения. 1. Пациента предупреждают, что исследование проводится натошак.Врач вводит ректоскоп и осматривает слизистую оболочку прямой кишки (рис. 26.1).
5.Если пациенту во время осмотра проведена биопсия, то в течение суток необходимо вести наблюдение за его состоянием и самочувствием, так как есть опасностькишечного кровотечения.
| Рис. 26.1. Ректороманоскопии: а — осмотр толстой кишки; б — схема введения ректоскопа |
Подготовка к колоноскопии.Цель. Целью исследования является осмотр слизистой толстого кишечника с помощью гибкой
оптики для выявления воспалительных процессов, опухолей, полипов, кровотечения. Целями подготовки являются предупреждение газообразования, опорожнение кишечника.
Показания. Заболевания толстого кишечника.
Противопоказания. Инфаркт миокарда; острый тромбоз мозговых сосудов; коматозное состояние; перитонит; гемофилия.
Техника выполнения. 1. Пациенту рекомендуют бесшлаковую диету за 3 — 5 сут до исследования.
2. За 2 сут до исследования пациенту дают масляное слабительное (30 — 50 мл касторового масла).
3. Накануне исследования, если позволяет состояние пациента, отменяют ужин.
4. Накануне вечером с интервалом 1,0— 1,5 ч пациенту ставят очистительные клизмы.
5. Утром за 2 ч до исследования пациенту ставят очистительную клизму для полного опорожнения кишечника и вводят газоотводную трубку на 10—15 мин.
6. Историю болезни утром доставляют в эндоскопический кабинет, а после исследования возвращают в отделение.
7. Пациенту в отделении оставляют завтрак (предупреждают об этом раздатчицу).
Примечание. Если во время осмотра была сделана биопсия, то в течение суток ведется наблюдение за самочувствием и состоянием пациента, так как может возникнуть кишечное кровотечение.
Участие м е д и ц и н с к о й с е с т р ы в проведении манипуляций
Показания. Скопление жидкости в плевральной полости. Противопоказания. Тяжелое общее состояние пациента; повышенная… Оснащение. Стерильная игла длиной 7 — 10 см среднего диаметра с острым срезом; стерильная резиновая трубка длиной 20…Контрольные вопросы
1. Назовите пилы рентгенологических исследований. Каково их значение?
2. Опишите подготовку больного к различным методам рентгенологического исследования. Каковы ее цель и содержание?
3. Назовите виды эндоскопического исследования. В чем заключается их значение?
4. Охарактеризуйте подготовку больного к разным методам эндоскопического исследования. В чем заключается ее цель и содержание?
5. Назовите цель, показания, противопоказания и оснащение, необходимое лля выполнения плевральной, стернальной и абдоминальной пункции.
6. Опишите технику выполнения плевральной пункции.
7. Как выполняют стернальную пункцию?
8. Опишите технику выполнения абдоминальной пункции.
ГЛАВА 27
СЕРДЕЧНО-ЛЕГОЧНАЯ Р Е А Н И М А Ц И Я ВНЕ РЕАНИМАЦИОННОГО ОТДЕЛЕНИЯ
Показаниями для сердечно-легочной реанимации являются: 1) отсутствие дыхания (визуально убедиться — нельзя тратить время на… 2) отсутствие сознания (окликнуть или осторожно пошевелить пострадавшего);Восстановление проходимости дыхательных путей (Airway).
В случае полной обтурации воздухоносных путей при попытке пострадавшего вдохнуть западают грудная клетка и передняя поверхность шеи. Смертельно… q б Рис. 27.2. Второй прием Сафара - выдвижение нижней челюсти: а - двумя руками:б - одной рукойА
Б
Рис. 27.4. Приемы удаления инородного тела из верхних дыхательных
путей в положении лежа:
а — удар по спине: б — толчки в области эпигастрия
Осуществляют выдох в рот больного, следя за экскурсией грудной клетки и пассивным выдохом. Если дыхательные пути проходимы и воздух при вдувании проникает в легкие, ИВЛ продолжают. Если грудная клетка при этом не раздувается, можно предположить, что вдыхательных путях присутствует инородное тело. В этом случае необходимо:
1) попытаться удалить инородное тело II или II и 111пальцами, введенными в глотку к основанию языка в виде пинцета;
2) в положении пациента на боку сделать четыре-пять сильных ударов ладонью между лопатками (рис. 27.4, а);
3) в положении пострадавшего на спине сделать несколько активных толчков в область эпигастрия снизу вверх в направлении грудной клетки (рис. 27.4, б).
Два последних приема вызывают увеличение давления в дыхательных путях, что способствует выталкиванию инородного тела. Если пострадавший еще находится в сознании, оба этих приема выполняются в положении стоя (рис. 27.5).
При оказании медицинской помощи важно уметь не только ликвидировать асфиксию, но и по возможности предупредить ее возникновение. Наибольшая опасность асфиксии грозит пострадавшим, находящимся в бессознательном состоянии (кома), у которых кровотечение в полость рта, рвота, западение языка могут привести к смерти. Если нет возможности постоянно находиться рядом с пострадавшим и следить за его состоянием, необходимо:
| б |
А
Рис. 27.5. Приемы удаления инородного тела из верхних дыхательных
путей в положении стоя:
а - удар по спине; б - толчки в области эпигастрия
1) повернуть пострадавшего или при тяжелых травмах его голову набок и фиксировать в этом положении (это даст возможность крови или рвотным массам вытекать из полости рта);
2) вытянуть из полости рта и фиксировать язык, проколов его булавкой или прошив лигатурой (рис. 27.6). Западение языка гораздо опаснее возможных последствий этой манипуляции, проведенной без соблюдения правил асептики. Можно использован. S-образные воздуховоды, которые предупреждают обтурацию и удерживают корень языка. Воздуховод вводят вращательным движением (рис. 27.7). Однако воздуховоды легко смещаются, поэтому за ними необходимо постоянно наблюдать.
|
Восстановление дыхания (Breathe).
Сделав глубокий вдох, реанимирующий плотно обхватывает губами рот Рис. 27.6. Фиксация языка лигатурой б вКонтрольные вопросы
1. Сформулируйте особенности ухода за тяжелобольными и агонирующими пациентами.
2. Назовите признаки клинической смерти.
3. Опишите технику проведения ИВЛ методом изо рта в рот, изо рта в нос и непрямого массажа сердца.
4. Что такое реанимационный алфавит Сафара?
РАЗДЕЛ V
СЕСТРИНСКИЙ УХОД ЗА ТЯЖЕЛОБОЛЬНЫМ ПАЦИЕНТОМ. ПАЛЛИАТИВНАЯ ПОМОЩЬ
ГЛАВА 28
СЕСТРИНСКИЙ УХОД ЗА Т Я Ж Е Л О Б О Л Ь Н Ы М ПАЦИЕНТОМ В СТАЦИОНАРЕ И НА Д О М У
Тяжелобольной пациент — это человек, у которого имеются значительные нарушения функций органов и систем и который нуждается в медицинской помощи и… Некоторые заболевания сопровождаются нарушением двигательной активности… Неподвижный пациент — это человек, у которого нарушено удовлетворение потребности двигаться из-за тяжести состояния…Контрольные вопросы
1.Дайте характеристику тяжелобольного и неподвижного пациента.
2. Сформулируйте основные цели ухода за тяжелобольным пациентом.
3. Каковы особенности и содержание ухода за тяжелобольным пациентом?
4. Назовите основные задачи создания Школ ухода.
5. Каковы критерии оценки качества ухода за тяжелобольными?
6. Расскажите об особенностях утреннего туалета в постели тяжелобольному пациенту.
ГЛАВА29 ПОТЕРЯ, СМЕРТЬ И ГОРЕ
Эмоциональные стадии горя.Нередко в отделении находится неизлечимый пациент. Человек, узнавший, что он безнадежно болен, что медицина бессильна и он умрет, переживает различные психологические реакции, так называемые эмоциональные стадии горя (табл. 29.1).
Очень важно распознать, в какой стадии находится больной на данный момент, чтобы оказать ему соответствующуюпомощь.
Для ряда пациентов стадия отрицания является шоковой и носит защитный характер. У них возникает конфликт между желаниями узнать правду и избежать тревогу. Как только пациент осознает реальность происходящего, его отрицание сменяется гневом. Пациент раздражителен, требователен, его гнев часто переносится на семью или медицинский персонал. Иногда пациент пытается совершить сделку с собой или другими и выиграть дополнительное время на жизнь. Когда же смысл заболевания полностью осознается, наступает стадия депрессии. Признаками депрессии являются:
• постоянное плохое настроение;
• потеря интереса к окружающему;
• чувство вины и собственной неполноценности;
• безнадежность и отчаяние;
• попытки самоубийства или постоянные мысли о суициде. Эмоционально-психологическое состояние пациента на стадии
принятия претерпевает принципиальные изменения. Человек подготавливает себя к смерти и принимает ее как факт. На этой стадии происходит интенсивная духовная работа: покаяние, оценка своей жизни и той меры добра и зла, которой можно оценить свою прожитую жизнь. Пациент начинает испытывать состояние покоя и умиротворения.
Чтобы общаться с неизлечимо больными людьми, нужен навык, которому вполне можно обучиться. Для этого необходимо знать себя, пациента и его семью, а также их отношение и подход к данной проблеме. Умение общаться требует от человека быть честным, уважать чувства других и обладать способностью к состраданию. Это умение включает язык жестов, разговорную речь, доверие, которое устанавливается между собеседниками. Можно выделить несколько видов потребности пациентов и их семей:
Т а б л и ц а 29.1
Окончание пит /2l> I
Сестринское вмешательство на различных стадиях горя пациента
Стадия Сестринское вмешательство Предоставляют пациенту необходимое личное простран ство (при… в общении; информации; совете; утешении; обсуждении лечения и прогноза; беседе… Отношения между медицинской сестрой и обреченным пациентом основаны на доверии, поэтому его нельзя обманывать. При…Контрольные вопросы
1. Назовите основные стадии горя.
2. Сформулируйте содержание сестринского вмешательства на различных этапах адаптации пациента к психической травме вследствие тяжелого заболевания.
3. В чем заключаются потребности семьи и близких обреченного пациента, оказание им психологической поддержки?
4. Назовите основные группы людей, подверженных риску сильнейшей скорби.
5. Какова роль медицинской сестры в оказании помощи семье, пережившей утрату?
6. Назовите основные клинические проявления стадий терминального состояния.
7. Каковы правила обращения с телом умершего?
Г Л А В А 30 ПАЛЛИАТИВНАЯ П О М О Щ Ь
Согласно определению ВОЗ паллиативная помощь — это активный многоплановый уход за пациентами, болезнь которых не поддается лечению. Первостепенной… Выделяют следующие принципы паллиативной помощи: • поддерживать жизнь и относиться к смерти как к естественному процессу;Роль медицинской сестры в удовлетворении потребностей обреченного пациента
Окончание табл. 30.1 Потребность Сестринская помощь В чистоте … медицинской сестры также входит обучение больного и его семьи лечебному питанию, которое необходимо для уменьшения…Контрольные вопросы
1. Каковы основные принципы паллиативной помощи?
2. Какие пациенты нуждаются в паллиативной помощи?
3. Назовите этические принципы паллиативной помощи.
4. Что такое хоспис и каковы основные принципы его деятельности?
5. Каково содержание сестринской помощи в удовлетворении потребностей обреченного пациента?
6. Что такое боль и от чего зависит сила ее восприятия?
7. Каковы типы болей при раке различной локализации?
8. Как можно оценить интенсивность боли?
ПРИЛОЖЕНИЯ
Приложение I
Защитная одежда и порядок ее применения
В зависимости от характера выполняемой работы используются следующие три типа противочумных (защитных) костюмов. При подозрении на чуму иКВГЛ применяется защитная одежда 1-го типа, в комплект… • пижама;Правила и последовательность надевания и снятия защитной одежды
Противочумный костюм 1-го типа (полный) используется при работе в очагах бактериального заражения, во время обслуживания больных чумой, при работе в заразных отделениях, в противочумных лабораториях, при работе с КВГЛ.
Т. Последовательность надевания противочумного костюма 1-го типа
• носки (чулки), закрывающие свободный край брюк; • резиновые сапоги; • фонендоскоп;П. Последовательностьснятия противочумного костюма 1-го типа
• полотенце верхнее; • верхняя пара резиновых перчаток; • клеенчатые нарукавники;Карта сестринского ухода
Отделение Палата Дата Проблемы Планируемые действия (мероприятия) Цель (ожидаемый …Расчет нормальной массы тела в зависимости от роста и типа телосложения
Тип телосложения Тип телосложения г =1СПИСОК ЛИТЕРАТУРЫ
Агкацева С.А. Обучение практическим навыкам в системе среднего медицинского образования / С. А. Агкацева. — М., 1 9 9 7 .
Бакунина Е. М. Воспоминания сестры милосердия Крестовоздвижен-ской общины / Е.М.Бакунина. — М., 1972.
Беннер П. От новичка к профессионалу / П.Беннер. — М., 1994.
Бильрот Т. Домашний уход за больными / Т. Бильрот. — М., 1995.
Вебер В. Р. Основы сестринского дела: учебное пособие / В. Р. Вебер, Г. И. Чуваков, В. А.Лапотников. — М., 2001.
Все по уходу за больным в больнице и дома / под ред. Ю. П. Никитина и Б.П.Машкова. — М., 1998.
Герман Р. Л. Заслуги женщин в деле ухода за больными и ранеными / Р.Л.Герман. — Харьков, 1898.
Гнездилов А. В. Путь на Голгофу / А. В. Гнездилов — СПб., 1995.
Деонтология в медицине : в 2 т. / под ред. М. В.Петровского. — М., 1988.
Заликина Л.С. Уход за больными на дому / Л.С.Заликина. — М., 2000.
Краснов А. Ф. Сестринское дело / А.Ф. Краснов. — М., 2004.
Магазаник Н.А. Искусство общения с больным / Н. А. Магазаник. — М., 1991.
Мальцева Н. С. Теоретические основы сестринского дела / Н.С. Мальцева, В. Е.Черявский. — М., 1993.
Матвеев В. Ф. Основы медицинской этики и деонтологии / В.Ф. Матвеев. - М., 1988.
Медицинская сестра : практич. рук-во / под ред. Л. А. Корчи не кого. — СПб., 1998.
Мухина С.А. Общий уход за больными / С.А.Мухина, И.И.Тарнов-ская. - М., 1989.
Мухина С.А. Атлас по манипуляционной технике сестринского ухода / С. А. Мухина, И. И.Тарновская. — М., 1995.
Мухина С. А. Теоретические основы сестринского дела / С. А. Мухина, И. И.Тарновская. — М., 2001.
Обуховец Т. П. Основы сестринского дела / Т. П.Обуховец, Т.А.Склярова, О. В. Чернова. — Ростов н/Д, 2002.
Орэм Д. Сестринское дело / Д.Орэм. — М., 1995.
Осипова Н.А. Хронический болевой синдром в онкологии / Н.А.Оси-пова, Г.А.Новиков, Б.М.Прохоров. — М., 1998.
Романюк В. П. История сестринского дела в России / В. П.Романкж, В.А.Лапотников, Я.А.Накатис. — СПб., 1998.
Теоретические основы сестринского д е л а / / С б . матер. I Всеросс. науч. практ. конф. по теории сестринского дела (Голицыно, 26 июля — 13 августа 1993 г.). - М., 1993.
Харди И. Врач, сестра, больной / И.Харди. — М. — Будапешт, 1986.
Хетагурова А. К. Паллиативная помощь/ А. К.Хетагурова. — М., 2003.
Фаулер М. Этика и медсестринское дело / М.Фаулер. — М., 1994.
Фомин И.Г. Общий уход за больными / И.Г.Фомин. — М., 2000.
Учебное пособие по основам сестринского дела / под ред. А. И. Шпир-на. - М., 2003.
Этический кодекс медицинской сестры России. — М., 1998.
ОГЛАВЛЕНИЕ
Предисловие
РАЗДЕЛ I
ТЕОРЕТИЧЕСКИЕ ОСНОВЫ СЕСТРИНСКОГО ДЕЛА.
СЕСТРИНСКАЯ ПЕДАГОГИКА
Г л а в а 1. Сестринское дело как профессия5
Г л а в а 2. История развития сестринского дела в России14
Г л а в а 3. Философия и этика сестринского дела25
3.1. Особенности философии сестринского дела 25
3.2. Этические принципы сестринского дела 27
3.3. Тины медицинских сестер 29 Г л а в а 4. Общение в сестринском деле32
4.1. Сущность общения 32
4.2. Структура и уронни общения 36
4.3. Влияние различных факторов на процесс общения 45
4.4. Умение слушать и значение обратной связи в процессе
общения 48
4.5. Рекомендации по общению с пациентом 50
Г л а в а 5. Обучение в сестринском деле53
5.1. Обучение как функция сестринского дела 53
5.2. Задачи и сферы обучения в сестринском деле 56
5.3. Условия эффективного обучения 58
5.4. Принципы обучения пациентов и членов их семей 61
Р А З Д Е Л II МЕТОДОЛОГИЯ СЕСТРИНСКОЙ ПОМОЩИ
Г л а в а 6. Потребности человека в здоровье и болезни66
Г л а в а 7. Концептуальные модели сестринского дела73
7.1. Основные положения и эволюция моделей сестринского дела 73
7.2. Добавочно-дополняющая модель В.Хендерсон 76
7.3. Модель сестринского ухода Н.Роупер 77
7.4. Модель дефицита самоухода Д.Орэм 78
7.5. Модель, направленная на изменение поведения пациента (модель Д.Джонсон)
7.6. Адаптационная модель К. Рой
7.7. Модель, направленная на укрепление здоровья (модель М.Аллен)
Г л а в а 8. Сестринский процесс
| 8.1. 8.2. 8.3. 8.4. 8.5. 8.6. |
Общая характеристика сестринского процесса
Сестринское обследование
Определение проблем пациента
Планирование сестринского вмешательства
Реализация плана сестринского вмешательства. Виды
вмешательств
Оценка эффективности ухода. Коррекция плана сестринского
вмешательства
| РАЗДЕЛ III БЕЗОПАСНАЯ БОЛЬНИЧНАЯ 9 Инфекционный контроль 10 Внутрибольничная инфекция |
СРЕДА
Глава Глава
10.1. Источники возникновения и пути передачи внутрибольничных инфекций
10.2. Профилактика внутри больничной инфекции
10.3. Обеспечение безопасности медицинского персонала
Г л а в а 11. Дезинфекция
Г л а в а 12. Организация работы центрального стерилизационного отделения
12.1. Центральное стерилизационное отделение. Общая характеристика стерилизации
12.2. Предстерилизационнан очистка
12.3. Методы стерилизации
Г л а в а 13. Лечебно-охранительный режим лечебно-профилактических учреждений
Г л а в а 14. Биомеханика и положение тела пациента. Безопасная транспортировка пациента
14.1. Подготовка к перемещению пациента
14.2. Перемещения пациента в постели
14.3. Транспортировка пациента с кровати на стул, со стула, на инвалидную коляску
14.4. Перемещения во время купания и ходьбы
14.5. Правила транспортировки больных
14.6. Положения пациента в постели
80 81
86 90 91 94
102 105
105 107 109
123 125 128
139 140
142 146 149 149
Глава 15. Факторы риска в лечебно-профилактическом учреждении
15.1. Факторы риска для пациентов
15.2. Факторы риска для медицинской сестры
РАЗДЕЛ IV МАНИ ПУЛЯЦИОННАЯ ТЕХНИКА
Глава 16. Медикаментозное лечение
16.1. Порядок получения, хранения, учета, списания и распределения лекарственных средств
16.2. Введение лекарственных средств
16.2.1. Пули и техника введения лекарственных средств
16.2.2. Собирание шприцев. Набирание лекарств
16.2.3. Виды инъекций. Венепункции
16.3. Оснащение процедурного кабинета. Техника безопасности
16.4. Осложнения лекарственной терапии и тактика медицинской сестры. Анафилактический шок
Глава 17. Личная гигиена пациента
Глава 18. Методы простейшей физиотерапии
Г л а в а 19. Термометрия. Уход при лихорадке
Глава 20. Питание и кормление пациента
Глава 21. Клизмы. Газоотводная трубка
Глава 22. Катетеризация мочевого пузыря
Глава 23. Уход за стомами
Глава 24. Зондовые манипуляции: желудочное и дуоденальное
Зондирование
25.1. Исследования кала 25.2. Исследования мокроты 25.3. Исследования мочиЮЗ
321 328