рефераты конспекты курсовые дипломные лекции шпоры
- Раздел Медицина
- /
- Актуальные вопросы лучевой диагностики
Реферат Курсовая Конспект
Актуальные вопросы лучевой диагностики
Актуальные вопросы лучевой диагностики - раздел Медицина, Респираторный Дистрес...
Респираторный дистресс-синдром у взрослых.
Респираторный дистресс-синдром у взрослых - это неспецифическая реакция легочной ткани в ответ на различные чрезвычайные воздействия на организм, проявляющаяся в виде прогрессирующей легочной недостаточности, нарушения свертывающей системы крови.
Причинами развития РДСВ могут быть: тяжелая травма, сепсис, большая кровопотеря, воздушная и жировая эмболия, бронхо-легочная аспирация, анафилактическая реакция на введение лекарств, токсические воздействия и др.
Частота развития РДСВ колеблется по данным различных авторов от 2 до 55%, что можно объяснить наблюдением различных групп больших и различной трактовкой выявленных изменений на рентгенограммах.
Клинические проявления РДСВ могут быть недостаточно выражены или завуалированы проявлениями травмы и т.д. Это может привести к неправильному диагнозу и более позднему адекватному лечению РДСВ.
Чаще всего клиника РДСВ характеризуется дыхательной недостаточностью, тахипноэ, тахикардией. При дальнейшем развитии РДСВ наступает нарушение сознания.
Поэтому важное место в диагностике РДСВ имеет рентгенологический метод исследования. Рентгенологическая картина зависит от стадии развития процесса. Так по Е.К. Колесниковой выделяют 4 стадии.
1 стадия - развивается в течении первых суток. Клинические проявления мало выраженные. На рентгенограммах - усиление легочного рисунка равномерно по всем легочным полям., контуры четкие. По мере развития процесса легочный рисунок приобретает ячеистый вид. Могут быть мелкоочаговые тени в периферических отделах. При своевременно начатом лечении прогноз благоприятный.
Нередко эти изменения трактуются неправильно. Чаще всего выставляется диагноз интерсцициального отека легких или принимаются за обычное полнокровие при массивных трансфузиях. Но в процессе динамического наблюдения видно, что динамика процесса не соответствует срокам обратного развития (т.е. более 7 дней). А при отеке легких уже на 2-3 сутки заметна динамика. При РДСВ более симметричное поражение легких, корни более структурны.
Здесь еще важно учитывать и наличие причин для отека легких и клинические данные.
2 стадия начинается на 2-3 сутки. Увеличивается одышка, больные возбуждены, в легких выслушивается ослабленное дыхание.
На рентгенограммах определяется понижение прозрачности легочных полей, появляются более выраженные очаговые тени, иногда сливного характера. В этой стадии может быть выставлен ошибочный диагноз отека легких или же пневмонии, но клинические проявления и динамика процесса позволяют изменить первоначальное мнение. Летальность во 2 стадии РДСВ доходит до 40%, что гораздо выше, чем при отеке легких или пневмонии.
3 стадия развивается на 4-5 сутки от начала заболевания. Состояние больных тяжелое, сознание спутано, иногда уже в 3 стадии больные переводятся на ИВЛ. Нарастают и рентгенологические проявления РДСВ. На рентгенограммах множественные хлопьевидные тени, значительное снижение прозрачности легочных полей. Легочный рисунок плохо дифференцируется.
4 стадия - терминальная. Летальность достигает 100%. На рентгенограммах определяется затемнение больших участков, может быть тотальное однородное затемнение, на фоне которого хорошо прослеживается воздушная бронхограмма.
При оценке рентгенограммы в этой стадии шокового легкого допускается достаточно много ошибок. Опять же часто выставляется диагноз отека легких. Здесь очень важно учитывать клинику и результаты предыдущих рентген исследований.
Определенные трудности в интерпритации рентгенкартины создает присоединения воспалительного процесса (пневмоний). В отдельных случаях практически невозможно разграничить признаки РДСВ и пневмонии. Здесь как никогда важно учитывать клинику, динамику процесса и лабораторные данные.
И так, диагноз РДСВ строится на основе рентгенологической картины, комплекса клинических данных, лабораторных показателей. От своевременно выставленного диагноза и вовремя начатого лечения зависит жизнь больного.
Острый респираторный дистресс-синдром
Современное определение ОРДСВ 1992 г. состоялось заседание Американо-Европейской согласительной конференции (АЕСК) по острому респираторному… Причины ОРДСОРДС может быть следствием как “прямого”, так и “непрямого”… Патогенез ОПЛ/ОРДСВ основе ОРДС лежит воспалительный процесс, что кардинальным способом отличает его от кардиогенного…Таблица 1. Рекомендованные критерии ОПЛ и ОРДС
| Форма | Течение | Оксигенация | Рентгенография грудной клетки | Заклинивающее давление в легочной артерии |
| ОПЛ | Острое начало | PaO2/FiO2£300 мм рт. ст. | Двусторонние легочные | £18 мм рт. ст. или отсутствие |
| (независимо от уровня РЕЕР) | инфильтраты на фронтальном рентгеновском снимке | клинических признаков левопредсердной гипертензии | ||
| ОРДС | Острое начало | PaO2/FiO2£200 мм рт. ст. | Двусторонние легочные | £18 мм рт. ст. или отсутствие |
| (независимо от уровня РЕЕР) | инфильтраты на фронтальном рентгеновском снимке | клинических признаков левопредсердной гипертензии | ||
| Примечание. PaO2 – парциальное напряжение кислорода в артериальной крови, FiO2 – фракция кислорода во вдыхаемой смеси, РЕЕР – положительное давление в дыхательных путях в фазу выдоха. |
Таблица 2. Клинические состояния, ассоциированные с развитием ОРДС
| Прямое повреждение легких | Непрямое повреждение легких |
| Аспирация желудочного содержимого | Тяжелый сепсис |
| Тяжелая торакальная травма контузия легких | Тяжелая неторакальная травма Множественные переломы длинных костей |
| Диффузная легочная инфекция | Гиповолемический шок |
| бактериальная | Массивная гемотрансфузия |
| вирусная | Острый панкреатит |
| Pneumocystis carinii | Передозировка наркотиков |
| Ингаляция токсичных газов | Реперфузионное повреждение |
| Утопление | После трансплантации легких |
| После аортокоронарного шунтирования |
Таблица 3. Частота развития ОРДС при некоторых клинических состояниях
| Риск | Частота (%) | |
| Fowler, 1983, Denver | Hudson, 1995, Seattle | |
| Бактериемия | 3,8 | |
| Сепсис | 41,2 | |
| Травма | 25,5 | |
| Переломы | 5,3 | 11,1 |
| Контузия легких | 21,8 | |
| Ожоги | 2,3 | |
| Тяжелая пневмония | 11,9 | |
| ДВС-синдром | 22,2 | |
| Аспирация | 35,6 | 22,0 |
| Утопление | 33,3 | |
| Передозировка наркотиков | 8,5 | |
| Неизвестная причина | 22,7 | 21,1 |
Таблица 4. Параметры механики респираторной системы в норме и при ОРДС
| Параметр | Норма | ОРДС |
| Статический комплаенс респираторной системы Crs, мл/cм H2O | 57–85 | 30–34 |
| Статический комплаенс легких CL, мл/cм H2O | 74–122 | 32–72 |
| Статический комплаенс грудной клетки Ccw, мл/cм H2O | 118–179 | 59–147 |
| Сопротивление респираторной системы Rrs, cм H2O/л/с | 1–8 | 8–12 |
| Вязкостное сопротивление респираторной системы Rrs-ve, cм H2O/л/с | 1–2 | 5–7 |
| Постоянная времени t, с | 0,42–0,48 | 0,17–0,41 |
| Функциональная остаточная емкость FRC, л | 2,4 | 0,6–1,8 |
| PEEPi, cм H2O | 2–5 |
Рис. 1. Характерная кривая давление-объем у больных ОРДС.
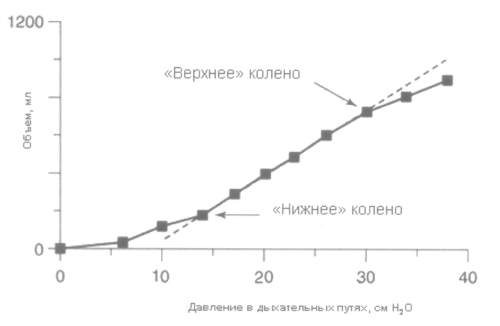
Рис. 2. Рентгенологическая картина при ОРДС: двусторонние диффузные мультифокальные инфильтраты.
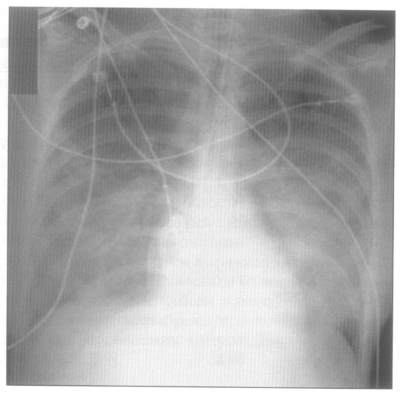
Рис. 3. КТ при ОРДС: плотные очаги консолидации в дорсальных отделах, картина “матового стекла” в промежуточных зонах, нормальная аэрация легочной ткани в вентральных отделах.
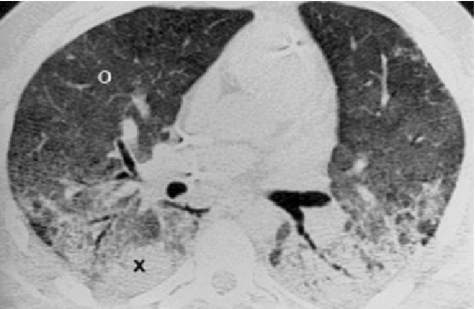
| Примечание. VT – дыхательный объем, Ppeak – пиковое давление, PEEP – положительное давление в конце выдоха, Pplato – давление плато, LIP – нижняя точка сгиба (low inflection point), кривая P/V – кривая “давление-объем”. |
Маневры рекрутирования
В последнее время при проведении респираторной поддержки у больных с ОРДС большое внимание уделяется проведению маневров рекрутирования – приемам, направленным на максимальное расправление коллабированных альвеол [38]. Суть маневров рекрутирования заключается в создании высокого положительного давления в дыхательных путях в течение 30–120 с. Такая длительность необходима по двум причинам: 1) некоторые альвеолы для полного раскрытия требуют достаточно длительного время; 2) для создания монослоя сурфактанта в заново раскрытых альвеолах также необходимо определенное время. В дальнейшем для предотвращения дерекрутирования (спадения) альвеол достаточно поддержания более низкого транспульмонального давления, т.е. давление закрытия меньше, чем давление открытия, и РЕЕР, необходимый для поддержания альвеол в “открытом” состоянии, гораздо меньше, чем уровень давления во время рекрутирования. Основными методами рекрутирования являются: 1) постоянная инфляция легких для достижения давления в дыхательных путях 30–45 см вод. ст. в течение 1 мин; 2) СРАР 30–45 см вод. ст. в течение 30–60 мин возможно с добавлением поддержки давлением (PS) до 20 см вод. ст.; 3) добавление периодических раздуваний легких – “вздохов” (sighs) с объемами, достаточными для повышения давления в дыхательных путях до 30–45 см вод. ст., 1–2 раза в 1 мин [39].
В нескольких открытых исследованиях были показаны эффекты маневров рекрутирования, которые обычно приводят к улучшению параметров газообмена и механики дыхания. Данные приемы более эффективны у больных с “внелегочными” причинами ОРДС [40]. Причинами низкой эффективности маневров рекрутирования являются: очень вязкий экссудат (при пневмонии); ОРДС, вызванный “легочными” причинами; поздние стадии ОРЛС с развитием выраженного фиброза; субоптимальный уровень давления во время маневров. Потенциальным осложнением маневров является снижение сердечного выброса/артериального давления вследствие повышения интраторакального давления, баротравмы [39].
Неинвазивная вентиляция легких
Неинвазивная вентиляция легких (НВЛ), т.е. вентиляционное пособие без постановки искусственных дыхательных путей (интубационная или трахеостомическая трубка), является относительно новым направлением респираторной поддержки. В отличие от традиционной респираторной поддержки НВЛ позволяет избежать развития многих инфекционных и механических осложнений, в то же время обеспечивая эффективное восстановление газообмена и достижение разгрузки дыхательной мускулатуры у больных с ОДН [41]. Во время НВЛ взаимосвязь пациент – респиратор осуществляется при помощи носовых или лицевых масок, больной находится в сознании и, как правило, не требуется применения седативных и миорелаксирующих препаратов. Масочная вентиляция является более комфортной процедурой, чем обычная вентиляция, – больной может разговаривать, принимать пищу, откашливать мокроту и т.д. В нескольких проспективных исследованиях показана способность НВЛ значительно снижать риск развития как легочных, так и внелегочных инфекций [42]. Основными режимами НВЛ у больных с ОПЛ/ОРДС являются СРАР и PS, чаще всего используются лицевые маски. PS имеет большее предпочтение, так как снижает работу дыхания и обеспечивает отдых дыхательной мускулатуре [43]. В течение первых суток НВЛ обычно проводится постоянно, с короткими перерывами длительностью 10–20 мин.
Необходимо подчеркнуть, что для проведения НВЛ необходим строгий отбор больных, главными критериями являются сохранение сознания и кооперативность больного, а также стабильная гемодинамика [41]. Успех НВЛ, по сводным данным нескольких исследований, составляет 50–60% [41].
Все остальные режимы ИВЛ и методы оксигенации при ОРДС: высокочастотная вентиляция легких, “жидкостная” (флюорокарбоновая) вентиляция легких, экстракорпоральная мембранная оксигенация – пока являются экспериментальными и их место уточняется.
Прональная позиция
Улучшение оксигенации у больного с ОРДС может быть достигнуто за счет прональной позиции (prone positioning), т.е. придание больному положения лежа на животе. Данный прием приводит к улучшению оксигенации примерно у 65% больных с ОРДС [44]. Механизм положительного эффекта прональной позиции связан с: 1) расправлением гравитационно-зависимых ателектазов; 2) улучшением VА/Q баланса; 3) повышением функциональной остаточной емкости легких; 4) мобилизацией бронхиального секрета [45].
Потенциальными проблемами прональной позиции являются: повышенное венозное давление головы (отек лица), повреждение глаз (кератиты, ишемия сетчатки и оптического нерва), смещение эндотрахеальной трубки и сосудистых катетеров, повышение внутрибрюшного давления. Длительность прональной позиции пока четко не установлена, есть рекомендации ее использования до 18 ч в сутки с перерывами для ухода, смены катетеров и т.д. [46]. Многоцентровое рандомизированное контролируемое исследование, проведенное в Италии, включавшее 304 больных с ОРДС, показало, что хотя прональная позиция значительно улучшает показатели оксигенации, она не улучшает выживаемость больных ОРДС [47].
Фармакологическая терапия ОРДС
Ингаляционный оксид азота
Ингаляционный оксид азота (iNO) является селективным вазодилататором, так как вызывает вазодилатацию только в хорошо вентилируемых отделах легких, приводя к уменьшению шунтового кровотока и улучшению оксигенации [48]. Кроме того, iNO снижает давление в легочной артерии, и поэтому его использование целесообразно у больных с ОРДС с недостаточностью правого желудочка. Также iNO обладает потенциалом уменьшения формирования интерстициального отека легкого и снижает секвестрацию нейтрофилов в ткани легких [49].
Клиническая эффективность iNO доказана во многих исследованиях: iNO значительно улучшал показатели оксигенации у больных с ОРДС, однако не приводил к улучшению других показателей – уменьшению длительности пребывания больных в отделении и снижению выживаемости больных (табл. 7) [50–54]. Однако у больных с ОРДС с тяжелой рефрактерной гипоксемией и дисфункцией правого желудочка вследствие легочной гипертензии терапия iNO может иметь решающее значение [55]. В настоящее время использование iNO рекомендовано у больных с рефрактерной гипоксемией (PaO2/FiO2<120) и высоким легочным сопротивлением (PVR>400 dynes-s-cm5), критерием ответа на NO является повышение PaO2/FiO2 как минимум на 20% [56]. Около 40–70% всех больных являются “ответчиками” на iNO. Дозы iNO при ОРДС составляют 2–40 ppm, чаще всего 2–10 ppm [56]сего 2–10 ppm [56]. Эффективность iNO зависит от степени рекрутирования альвеол, выраженности воспалительного процесса.
К побочным эффектам терапии iNO относятся метгемоглобинемия, которая редко превышает 2% и не имеет отрицательного клинического значения, и иногда возникающий синдром отмены (rebound effect), т.е. нарастание гипоксемии и легочной гипертензии после отмены iNO [56].
Препараты сурфактанта
Препараты сурфактанта являются основой терапии респираторного дисстрес-синдрома новорожденных (состояние, обусловленное дефицитом сурфактанта), поэтому предпринимались многократные попытки использования препаратов сурфактанта и у больных с ОРДС. У больных с ОРДС доказано нарушение функции и продукции эндогенного сурфактанта, а также уменьшение его количества [57]. Такие изменения повышают потенциал “затопления” альвеол и их спадения, приводя, таким образом, к снижению легочного комплаенса и усугублению вентиляционно-перфузионного дисбаланса. Задачей введения экзогенного сурфактанта является восстановление нормального поверхностного натяжения в альвеолах. Кроме того, препараты сурфактанта способны уменьшить риск развития нозокомиальной пневмонии ввиду наличия у них антибактериальных свойств [58]. Сурфактант назначается эндотрахеально либо в виде инстилляций при проведении бронхоскопии, либо через небулайзер. По данным Gregory и соавт., бронхоскопические инстилляции бычьего сурфактанта в дозе 100 мг/кг 4 раза в сутки значительно улучшают показатели оксигенации в течение 120 ч и, кроме того, могут улучшить выживаемость больных с ОРДС [59]. В крупном (более 700 больных) рандомизированном исследовании не было показано влияния ингаляционного синтетического сурфактанта (Exosurf) на выживаемость больных ОРДС [60], поэтому изучение данной группы препаратов пока продолжается. Возможно, что эффект терапии препаратами сурфактанта зависит от их природы, дозы, способа и времени назначения. В настоящее время наиболее перспективными считаются препараты сурфактанта, имеющие в своем составе апопротеины (синтетические – SP-B или рекомбинантные – rSP-C), так как благодаря им препараты приобретают поверхностно-активные свойства, близкие к нативным сурфактантам, и противовоспалительную активность.
Глюкокортикостероиды
Несмотря на теоретическую роль глюкокортикостероидов (ГКС) при ОРДС (действие на воспалительные цитокины), их эффективность в ранней фазе ОРДС фактически равна нулю. Более того, в некоторых исследованиях был продемонстрирован повышенный риск развития инфекционных осложнений и даже повышение летальности больных с ОРДС при назначении ГКС [61]. Однако в ранних исследованиях ГКС назначались в относительно больших дозах (до 120 мг/кг в сутки) и в течение относительно короткого времени (2–5 дней). Кроме того, роль ГКС может быть более значима на поздних стадиях ОРДС (позже 5–10-го дня). В недавнем исследовании была показана эффективность метилпреднизолона в “стрессовых” дозах (начало от 2 мг/кг в сутки с постепенным снижением дозы, длительность терапии 32 дня) у больных с фибропролиферативной фазой ОРДС: улучшение индекса повреждения легких, полиорганной недостаточности и выживаемости больных (88% против 38% в контрольной группе) [62].
Антиоксиданты
Существуют веские доказательства роли свободных радикалов в патогенезе ОПЛ/ОРДС: доказано их повреждающее действие на протеины клеток и матрикса, липиды и нуклеиновые кислоты [63]. Системы антиоксидантной защиты у больных с ОРДС истощены: так, концентрация и активность в БАЛ одного из наиболее активных компонентов антиоксидантной защиты – глутатиона – значительно снижена [64]. Назначение предшествеников глутатиона – N-ацетилцистеина и процистеина – усиливает синтез эндогенного глутатиона. В ряде рандомизированных исследований было показано, что назначение средних доз N-ацетилцистеина (70 мг/кг/с) и процистеина (63 мг/кг/с) ускоряет разрешение ОПЛ/ОРДС, повышает сердечный выброс, однако не влияет на выживаемость больных [65].
Прогноз у больных с ОРДС
Прогноз при ОРДС неблагоприятный, летальность больных, как правило, составляет 40–60% [66]. Чаще всего летальность больных ОРДС больше связана с последствиями сепсиса и полиорганной недостаточностью, чем с тяжестью дыхательной недостаточности [67, 68], хотя данные последних работ по изучению протективной вентиляции легких свидетельствую о том, что в ряде случаев смерть больных ОРДС является прямым следствием повреждения легких. В течение последнего десятилетия появились обнадеживающие данные о снижении летальности от ОПЛ/ОРДС. Так, опубликованы данные об уменьшении летальности в крупном госпитале Сиэттла от 53–68% в 1983–1987 гг. до 36% в 1993 г. [69]. Сходные результаты получили специалисты из ведущего госпиталя Великобритании: снижение летальности от 66% в 1990–1993 гг. до 34% в 1994–1997 гг. [70]. Возможным объяснением таких благоприятных перемен в прогнозе ОРДС могут быть разработка и внедрение новых технологий респираторной поддержки, появление новых эффективных методов терапии сепсиса и улучшение общей поддерживающей терапии больных ОРДС [66].
К факторам неблагоприятного прогноза больных ОРДС, по данным исследования Zilberberg и соавт., относятся: сепсис, цирроз печени, ВИЧ-инфекция, опухоли, возраст старше 65 лет [68]. Французские ученые в своем проспективном исследовании на основе анализа данных 259 больных ОРДС показали, что кроме цирроза и сепсиса к независимым факторам-предикторам плохого прогноза также относятся: длительность респираторной поддержки до развития ОРДС, индекс оксигенации, механизм легочного повреждения и развитие дисфункции правого желудочка [67].
Определение:Синдром острого повреждения легких и острый респираторный дистресс-синдром - это клинические синдромы неспецифического поражения легких, обусловленные повреждением эндотелия активными медиаторами и дефицитом сурфактанта, приводящие к прогрессирующей кислородозависимой гипоксемии, возникающей вследствие снижения легочного комплайнса, блока диффузии кислорода через альвеоло-капиллярную мембрану, венозно-артериального шунтирования крови и, требующие респираторной поддержки и других методов коррекции кислородо-транспортной функции крови.
Наиболее частые причины развития СОПЛ/ОРДС:
I) Оказывающие прямое воздействие на легкие – 1) аспирация жидкостей (желудочный сок, пресная или соленая вода, жидкие углеводороды), 2) ингаляция токсических веществ (высокие концентрации кислорода, дым, едкие химикалии – двуокись азота, соединения аммония, кадмия, хлора, фосген), 3) легочная инфекция (пневмония, цитомегаловирусная инфекция), 4) радиационный пневмонит, 5) эмболия легочной артерии, 6) очень быстрое расправление легкого при пневмотораксе, 7) контузия легкого.
II) Не оказывающие прямого действия на легкие - 1) шок любой этиологии, 2) инфекция (сепсис, перитонит и т.п.), 3) травма (жировая эмболия, неторакальная травма, черепно-мозговая травма, ожоги), 4) отравление препаратами (героин, барбитураты, ацетилсалициловая кислота, метазон, прокопсифан), 5) гематологические нарушения (диссеминированное внутрисосудистое свертывание крови, массивная гемотрансфузия, состояния после искусственного кровообращения), 6) разные (панкреатит, уремия, лимфатический карциноматоз, эклампсия, состояние после кардиоверсии, инфаркт кишечника, внутриутробная гибель плода, тепловой удар, гипотермические повреждения, обширные хирургические вмешательства, артериальная эмболия с высокой степенью ишемии, трансплантация легких, реакция на гемотрансфузию, сердечно-легочная реанимация).
Этиопатогенез ОРДС
Клинические проявления СОПЛ/ОРДС: СОПЛ. Клиническая картина соответствует основному заболеванию. При оценке… I стадия (24-48 часов). Состояние больных средней степени тяжести. ЦНС - эйфория, беспокойство. При оценке органов…– Конец работы –
Используемые теги: Актуальные, вопросы, лучевой, диагностики0.074
Если Вам нужно дополнительный материал на эту тему, или Вы не нашли то, что искали, рекомендуем воспользоваться поиском по нашей базе работ: Актуальные вопросы лучевой диагностики
Что будем делать с полученным материалом:
Если этот материал оказался полезным для Вас, Вы можете сохранить его на свою страничку в социальных сетях:
| Твитнуть |
Хотите получать на электронную почту самые свежие новости?







Новости и инфо для студентов