рефераты конспекты курсовые дипломные лекции шпоры
- Раздел Образование
- /
- МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ
Реферат Курсовая Конспект
МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ
МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ - раздел Образование, Министерство Здравоохранения ...
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ
Харьковский национальный медицинский университет
Кафедра стоматологии детского возраста, детской челюстно-лицевой хирургии и имплантологии
"Утверждено"
На методическом совещании кафедры
СДВДЧЛХ и И
Зав. кафедрой
Д.мед.н.,доцент Р.С.Назарян
протокол №_ _от 2013г.
МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ
Для преподавателей. 5 курс стомат.ф-т т.№ 3.
ХАРЬКОВ 2013Тема № 3. Злокачественные опухоли мягких тканей и челюстных костей у детей. Клинические проявления, диагностика, дифференциальная диагностика. Принципы и методы лечения. Диспансеризация детей со злокачественными опухолями. Профилактика.
Цель занятия: Изучить особенности клиники, диагностики и лечения наиболее часто встречающихся злокачественных новообразований ЧЛО и шеи у детей, а также особенности диспансеризации детей с этой патологией.
Задачи занятия:В результате освоения теоретической части темы студент должен знать:
- основные принципы онкоонастороженности.
- клинические признаки злокачественных опухолей и признаки малигнизации доброкачественных опухолей челюстно-лицевой области.
-схему диспансеризации детей с онкологическими заболеваниями ЧЛО.
- этиологию и патогенез, современную классификацию, особенности течения заболевания и возможные осложнения при злокачественных новообразованиях ЧЛО
- обоснование алгоритма комплексного обследования больного с новообразованием ЧЛО, методов лечения и профилактики, определение прогноза заболевания;
- принципы, способы и методы диагностики, дифференциальной диагностики, профилактики и лечения злокачественных новообразований ЧЛО;
- основные методы хирургического и комплексного лечения онкологических заболеваний ЧЛО;
- показания к применению лучевой терапии в зависимости от формы и стадии заболевания;
- принципы диспансеризации больных с доброкачественными и злокачественными новообразованиями ЧЛО, определения прогноза заболевания.
В ходе практической части занятия студент должен
уметь(овладеть следующими практическими навыками):
- обследовать ребенка с опухолью ЧЛО с формулировкой диагноза, читать Ro-граммы при онкостоматологических заболеваниях.
- взять материал для цитологического исследования (соскоб, мазок,отпечаток и др.), провести диагностическую пункцию опухоли (пункционную биопсию), инцизионную биопсию опухоли кожи лица или слизистой оболочки рта.
- составить примерный план лечения ребенка со злокачественной опухолью ЧЛО.
- формировать группы риска по предраковым и фоновым стоматологическим заболеваниям с целью профилактики возникновения онкологических заболеваний;
- организовать первичную онкопрофилактику в различных возрастных группах;
- собрать и оформить полный медицинский анамнез пациента по онкологическому заболеванию;
- проводить клинический метод обследования, назначать дополнительные исследования и оценить их результаты;
- установить и сформировать диагноз с учётом МКБ-10 на основе клинических и дополнительных методов исследования и направить пациентов к соответствующим специалистам;
- проводить послеоперационную реабилитацию больных с доброкачественными и злокачественными новообразованиями тканей челюстно-лицевой области в амбулаторно-поликлинических условиях.
Демонстрировать способность и готовность (владеть):
- онкологическую настороженность, основы организации онкологической службы, онкологической доктрины;
Конкретные цели:
- знать этиологию, патогенез возникновения злокачественных опухолей;
- знать классификацию злокачественных опухолей ЧЛО у детей;
- уметь обследовать ребенка со злокачественными опухолями ЧЛО и назначить дополнительные методы исследования;
- знать клинические признаки злокачественных опухолей, уметь установить диагноз и составить план лечения ребенка, определить место лечение;
- знать клинические признаки злокачественных опухолей слюнных желез;
- уметь оценить рентгенограммы детей со злокачественными опухолями ЧЛО и установить диагноз;
- уметь назначить дополнительные обследования для установления диагноза
- уметь провести дифференциальную диагностику доброкачественных опухолей и опухолеподобных образований челюстей со злокачественными по данным рентгенологического, клинического обследования;
- знать принципы врачебной тактики, хирургического лечения и его объёма и реабилитации таких больных;
- знать схему диспансерного наблюдения за детьми со злокачественными заболеваниями ЧЛО.
Базовый уровень подготовки
1. видеоматериалы по теме занятия 2. фотографии детей с изучаемой патологией 3. рентгенограммы детей с новообразованиями тканей ЧЛО.В развитии метастазов различают 3 стадии: инвазии
— перенесение с током крови или лимфы опухолевых клеток, остановка их в микрососудах с последующим формированием клеточного эмбола; проникновение… — рецидивирование — возникновение опухоли в том же месте после ее… — кахексия — синдром истощения и слабости организма. Это проявление па-ранеопластического синдрома, характеризующегося…Первичные опухоли челюстей развиваются из тканевых компонентов кости.
а из периферических отделов челюстной кости, из надкостницы - периферическими. Вторичные опухоли исходят из околочелюстных мягких тканей и на челюсть… Клинико-морфологическая классификация опухолей костей лицевого скелета (утверждена на Международном конгрессе…Классификация злокачественных опухолей тканей ЧЛО
| Происхождение | Мягкие ткани | Слюнные железы | Кости |
| Эпителиальные | Рак | Рак; базалиома | Рак |
| Соединительнотканные | Саркома | Саркома | Саркома |
| Фибросаркома | Остеосаркома | ||
| Липосаркома Ангиосаркома Эндотелиома Лимфосаркома | Хондросаркома | ||
| Невринома (шваннома) |
Классификации злокачественных опухолей ЧЛО у детей не существует. Поэтому в детской практике пользуются классификацией, предложенной Международным гистологическим комитетом по онкологии при ВОЗ (МГКО) и классификациями отечественных ученых, В приведенных ниже классификациях представлены лишь злокачественные опухоли.
I. Злокачественные опухоли мягких тканей ЧЛО и кожи (МГКО № 12)
A.. Эпителиальной природы:
1) Базалиома (все разновидности)
2) Плоскоклеточный рак (все разновидности)
3) Другие разновидности рака кожи (карциномы сальных и потовых желез и др.)
Б. Соединительнотканной природы (мезенхимальные) - саркомы:
1) Фибросаркома
2) Липосаркома
3) Лейомиосаркома
4) Рабдомиосаркома
5) Гемангиосаркома
6) Лимфангиосаркома и др.
B. Пигментные опухоли:
1) Злокачественная меланома.
Г. Опухоли периферических нервов:
1) Злокачественная шваннома и др.
II. Злокачественные опухоли лимфатических узлов шеи:
1) Лимфогранулематоз.
2) Лимфосаркома, ретикулосаркома и др.
3) Метастатические опухоли.
III. Злокачественные опухоли слюнных желез (В.В. Паникаровский)
А. Эпителиальные:
1. Мукоэпидермоидная опухоль
2. Цилиндрома
3. Карциномы (аденокарцинома и др.).
Б. Неэпителиальные:
1. Саркомы.
IV. Злокачественные опухоли челюстных костей:
А. Остеогенная группа:
1. Остеогенная саркома.
2. Хондросаркома.
3. Остеобласто(класто)саркома.
Б. Неостеогенная группа:
1. Ретикулярная саркома
2. Фибросаркома
3. Саркома Юинга
4. Миксосаркома
5. Гемангиосаркома
6. Гемангиоэндотелиома
7. Миелома
В. Одонтогенная группа:
1. Одонтогенная саркома
Г. Метастатические опухоли
Ж а л о б ы при злокачественных новообразованиях обычно появляются лишь тогда, когда опухоль становится большой. При разговоре с врачом родители… К л и н и к а. Клинических симптомов на ранних стадиях развития опухоли очень… При костных злокачественных опухолях на ранних стадиях клинических симптомов также почти нет. Они могут стать…Различают пункционную, инцизионную и эксцизионную биопсию.
2. Инцизионная биопсия — иссечение одного или нескольких участков опухоли. 3. Экашзионная биопсия (расширенная) — хирургическое удаление всего…Суммарные отличия между
Злокачес твенными и доброкачественными опухолями
ОСТЕОГЕННЫЕ СОЕДИНИТЕЛЬНОТКАННЫЕ ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ
Из злокачественных опухолейнеэпителиальной природы чаще встречаются
Саркомы - злокачественные мезенхимальные опухоли.
1 Фибросаркома; 2.миксосаркома; 3.хондросаркома;В
Рис.4. Хондросаркома н/ч у больного в - Хондросаркома основания черепа. Ro-грамма в 15 лет (а) и резецированный участок челю- в боковой проекции
сти с прилегающими мягкими тканями (б).
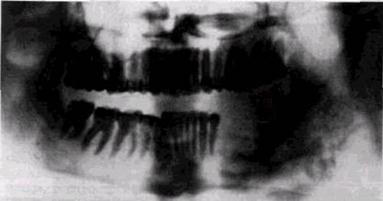
Рис. 5. Хондросаркома нижней челюсти слева
М а к р о с к о п и ч е с к и хондросаркомы имеют характерный вид. Это бугристые опухоли плотноэластической консистенции, состоящие из ткани синевато-белого цвета. В них нередко можно увидеть многочисленные известковые включения, очаги некроза, сслизнения и кисты (рис.4 б, в).
Н а р е н т г е н о г р а м м а х центральные хондросаркомы дают очаги просветления с относительно четким контурами. Отличительным признаком этих опухолей в рентгеновском изображении служит наличие очаговых теней от вкрапления извести.
Периферические хондросаркомы на Ro - снимках определяются в виде нечетко очерченной узловатой тени с интенсивной обезыствлением. Прилежащая поверхность кости челюсти эрозирована, а иногда склерозирована. При периферической хондросаркоме обнаруживается деструкция коркового слоя с участками обызвествления (рис. 5).
При д и а г н о с т и к е хондросарком следует иметь в виду остеолитическую костную саркому, хондрому, десмопластическую фиброму и фиброзную дисплазию, а при расположении в переднем отделе в/ч — кисту резцового канала. В случае отсутствия в опухоли обызвествлений дифференциальная диагностика трудна. Решающее значение имеет гистологическое исследование.
Хондросаркому очень трудно отличить от остеогенной саркомы. Хондросаркома возникает только из дифференцированных хрящевых клеток, и хрящевой характер ткани обнаруживается на протяжении всего периода развития опухоли. Костные и остеогенные элементы в них являются вторичным обызвествлением хрящевой опухолевой ткани и имеют пассивный характер, так как за их счет не происходит продукции опухолевых клеток.
Остеогенная саркома, наоборот, развивается из примитивной соединительной ткани; хрящевая ткань в ней может образовываться из тех же саркоматозных веретенообразных клеток мезенхимы, которые продуцируют остеоидную и костную ткань. В этом суть
генетического различия этих двух опухолей.
Л е ч е н и е . Из хирургических вмешательств производят полную или частичную резекцию в пределах здоровой кюсти челюсти. Выбор одной из указанных операций зависит от местоположения (верхняя или нижняя челюсть) и обширности распространения опухоли. Но и хирургическое вмешательство не гарантирует от появления рецидивов и главные трудности лечения связаны со способностью хондросаркомы внедряться (имплантирвать) в рану во время операции. В связи с этим показана электрорезекция челюсти единым блоком с окружающими челюсть мягкими тканями.
Говорить о полном излечении даже при 8-летнем исцелении преждевременно. Трехлетнее излечение отмечено у 50% больных с хондросаркомой н/ч
РЕТИКУЛОСАРКОМА(гистобластная злокачественная лимфома, злокачественная гистоцитарная лимфома, ретикулоклеточная саркома, ретикулоцитома, ретотельсаркома) злокачественная опухоль, развивается из клеток гистоцитарного ряда ретикулярной соединительной ткани костного мозга (ретикулярных клеток, гистиоцитов и др Часто наблюдается у детей младшего возраста, реже старшего. Клиническое течение ретикулярных сарком у детей старшего возраста медленное и на первых стадиях ее развития довольно доброкачественное. Опухоль длительное время остается одиночной и не выходит за пределы разрушаемой кости.
Э т и о л о г и я болезни н е и з у ч е н а.Считается, что источником развития ретикулосаркомы являются ретикулярные клетки, хотя в последние годы с помощью иммунологических методов установлено, что подавляющее большинство ретикулосарком являются лимфосаркомами.
В настоящее время ретикулосаркому диагностируют крайне редко, поэтому ее достоверных клинических симптомов не описано.
Специфических дифференциально- диагностических признаков ретикулосаркомы, позволяющих отличить ее от лимфосаркомы, лимфогранулематоза и других опухолей кроветворной и лимфоидной ткани, нет. Диагноз может быть установлен только на основании изучения опухолевой ткани с применением специальных иммунологических, электронно-микроскопических, цитохимических и гистологических методов исследования.
К л и н и к о-рентгенологических особенностей течения ретикулосаркома не имеет. Может проявляться одним или несколькими очагами деструкции кости без четких границ.
Одним из вариантов ретикулосаркомы челюсти может быть саркома Юинга,которая развивается из ретикулоэндотепиальных клеток костного мозга. Встречается наиболее часто у детей в подростковом возрасте с 13-16 лет. Имеет более злокачественное течение, чем другие формы ретикулосарком. Метастазирует как в региональные лимфоузлы, так и в кости черепа, позвоночник и легкие.
От саркомы Юинга она отличается более крупными размерами клеток, наличием нежной сети ретикулиновых волокон. Общее состояние больных даже при опухолях достигающих больших и вызвавших значительные изменения кости размерах остается удовлетворительным (рис.6 а, б).

 в
в
Рис. 6. Ретикулярная саркома в/ч, скуловой кости и в - боковая Ro-грамма — ретикуляр-
височной области. а — внешний вид ребенка; ная саркома н/ч
б — рентгенограмма (очаг деструкции).
Такое несоответствие между состоянием больного и наличием большой опухоли с изменениями костной ткани считается характерным для ретикулярной саркомы. Нередко больные впервые обращаются за врачебной помощью спустя 6 месяцев — 1 год после появления первых клинических признаков опухоли. Однако у детей младшего возраста течение ретикулярной саркомы более бурное.
Р е н т г е н о л о г и ч е с к а я к а р т и н а многообразна. Чаще всего отмечается наличие множественных очагов деструкции, что напоминает ткань, изъеденную молью или имеет пятнистый характер за счет большого количества округлых или овальных очагов без четких границ (рис. 6 в).
По клиническому течению может напоминать остеомиелит, т.е. имеет периоды обострения. Саркома Юинга растет очень быстрее ретикулосаркомы. Окончательный диагноз устанавливается на основании проведения патогистологического исследования удаленной опухоли. Для уточнения диагноза проводится биопсия новообразования (при помощи иглы Медвинского или др.).
Д и ф ф е р е н ц и а л ь н ы й д и а г н о з ретикулярной саркомы должен проводиться с литической остеогенной саркомой, остеобластокластомой, эозинофильной гранулемой и остеомиелитом, за которые ошибочно принимается эта опухоль.
Л е ч е н и е ретикулосарком комбинированное, которое включает проведение резекции челюсти с удалением регионарных метастазов, применении комплексной лучевой и химической противоопухолевой терапии сарколизином. Если лучевая терапия и химиотерапия не ликвидируют процесса, показана операция удаления челюсти.
Радиочувствительность ретикулосарком обусловливает широкое применение лучевой терапии в качестве самостоятельного метода лечения. Мегавольтную лучевую терапию осуществляют на дистанционных гамма-установках, линейных ускорителях, бетатронах. Лечение комплексное и может привести к стойкой ремиссии.
П р о г н о з для жизни при ретикулярной саркоме следует ставить осторожно. Профилактика не разработана.
САРКОМА ЮИНГА В 1921 году Юинг описал особую форму опухоли, названную им диффузной эндотелиомой кости. Опухоль развивается из ретикулоэндотелиальных элементов костного мозга. Обнаруживается исключительно в молодом возрасте от 4-25 лет, чаще в возрасте 13-18 лет, её считают «детская болезнь». За последние 25 лет по статистике она стала встречаеться чаще, чем ранее, некоторые зарубежные и отечественные онкологи одной из причин называют изменение экологии после Чернобыльской катастрофы. Из 100 детей, обратившихся к стоматологу по поводу остеомиелита костей челюстных костей, примерно у 20 больных в дальнейшем гистологически обнаруживалась саркома Юинга. Клиническая картина последней очень похожа на клинику остеомиелита, поэтому важно знать основные отличия этих заболеваний, чтобы избежать врачебной диагностической ошибки.
К л и н и к а. Заболевание может начинаться с приступа ноющих, тупых болей в пораженной области, ощущения жжения и жара, к которым присоединяется расшатываемость зубов, нарушение функции, припухлость мягких тканей, окружающий челюсть, повышение температуры до 39-40°. Вместе с выраженными признаками интоксикации, общим недомоганием и нарастающей слабостью отмечается лихорадочное состояние. В крови определяется лейкоцитоз, ускоренное СОЭ, иногда и вторичная анемия. Кожа и слизистая оболочка, покрывающая опухоль, умеренно гиперемирована, напряжена, иногда обнаруживается даже нечто похожее на флюктуацию.
По истечении некоторого времени боли стихают или даже полностью исчезают, припухлость становится менее выраженной, подвижность зубовг несколько уменьшается. Но затем болезнь обостряется с новой силой. Размеры опухоли то увеличиваются, то
 а
а 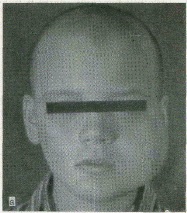 б
б  в
в
Рис.7. Саркома Юинга. а — прямая Ro-грамма в лобно-носовой проекции. Костная ткань левой половины н/ч разрушена; б - больная П., 8 лет; в - Опухоль Юинга в теле н/ч подростка
уменьшаются. Таким образом, клиническое течение вначале заболевания напоминает картину острого или подострого одонтогенного остеомиелита (рис.7). Волнообразное течение болезни характерно для саркомы Юинга, заболевания симулирует остеомиелитический процесс и ошибочная постановка диагноза «остеомиелит» типична для опухоли Юинга (рис.8).
Саркома Юинга активно метастазирует, характерным является поражение регионарных лимфатических узлов, множественные метастазы могут появиться в через 3 месяца заболевания в отдаленные лимфоузлы, а также в легкие и другие кости, в первую очередь в позвоночник, затем в череп, ребра. Иногда поражаются и другие органы.

 а
а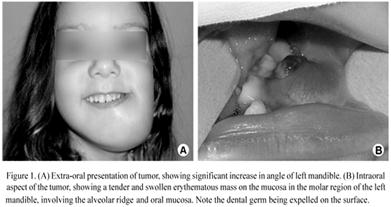
 б
б
Рис.8. Саркома Юинга; а - верхней челюсти, б- нижней челюсти
Р е н т г е н о л о г и ч е с к а я к а р т и н а . В начале заболевания появляются отдельные с нечеткими контурами очаги деструкции костной ткани в губчатом веществе, впоследствии распространяющиеся и на корковый слой. Иногда виден одиночный очаг деструкции. Развитие заболевания сопровождается эндостальным (отдельные очаги остеосклероза) и периостальным костеобразованием. В области края и ветви н/ч видны спикулы в виде линейных теней, перпендикулярных поверхности кости, или картина луковичного периостита. Ro-картина не типична. Опухоль следует дифференцировать от остеомиелита, ретикулосаркомы, остеогенной саркомы и метастазов злокачественных опухолей (в первую очередь нейробластомы) в кости.
Д и ф д и а г н о с т и к а от остеомиелита в основном состоит в следующем:
| Одонтогенный остеомиелит | Саркома Юинга | |
| Имеется «причинный» зуб | Зубы интактны, в анамнезе может быть травма | |
| Гноетечение из зубо-десневых карманов зубов пораженной челюсти | Зубы пораженной стороны подвижны, гноетесения из десневых карманов нет | |
| Удаление причинного зуба улучшает состояние | Удаление подвижного зуба ухудшает течение заболевания | |
| Назначение противовоспалительной и а/б терапиии дает положительную динамику в течении остеомиелита | При назначении противовоспалительной и а/б терапиии положительной динамики в течении заболевания нет. | |
| Ro-графически на 7 – 10 день изменений в кости нет, кроме периапикальных изменений у «причинного» зуба | На Ro-грамме на 7-10 день от начала заболевания грубые деструктивные изменения в виде ячеистого рисунка, появляются спикулы. |
Если в первые 14-20 дней с дня обращения к стоматологу появились сомнения в диагнозе, необходимо направить пациента в онкоцентр для гистологического исследования и уточнения диагноза у онколога. Для уточнения диагноза проводится биопсия новообразования (при помощи иглы Медвинского или др.).
Л е ч е н и е Современная терапия саркомы Юинга — комбинированная. Высокая чувствительность и возможность быстрой генерализации процесса, обусловливают целесообразность применения дистанционной гамма-терапии. Больным с множественными очагами поражения вначале проводят химиотерапию, затем лучевое лечение.
Хирургическое лечение показано в редких случаях.
Улучшение отмечается уже в течение первой недели лечения: снижается интенсивность болевых ощущений, а затем они прекращаются, уменьшается мягкотканный компонент опухоли, улучшается общее состояние. В дальнейшем происходит репаративная регенерация костной ткани. Однако взаимосвязи между полнотой репарации костной ткани и продолжительностью жизни не установлено. Больным с множественными очагами поражения вначале проводят химиотерапию, в дальнейшем лучевое лечение, при показаниях полихимиотерапию. Некоторые авторы считают целесообразным комбинированное лечение с применением лучевой терапии и радикальной операции. При комбинированном лечении лучевую терапию проводят до или после операции. Под влиянием лучевого лечения часто наступает улучшение: исчезают боли, улучшается общее состояние больных, значительно уменьшаются размеры опухоли, деструктивные очаги в кости замещаются новообразованной костной тканью.
П р о г н о з. Отдаленные результаты лечения и прогноз у больных с саркомой Юинга плохие. 2 года живут — 50%, 5 лет — 35%
ОСТЕОСАРКОМА -остеогенная саркома —чрезвычайно злокачественная первичная опухоль кости, развивающаяся из клеток - предшественников остеобластов и характеризующаяся образованием атипичной кости или остеоида. Синонимы остеосаркомы:остеогенная саркома, остебластосаркома, остебластическая саркома, остеолитическая саркома, остеоидсаркома.
В настоящее время под этим наименованием имеют в виду первичные злокачественные опухоли кости, образующие опухолевую остеоидную или костную ткань. Распространенный в литературе термин «остеосаркома» — понятие широкое и нерациональное для клинической практики. Под ним можно подразумевать любую форму саркомы кости: хондро-саркому, фибросаркому, остеогенную саркому В дальнейшем из остеосарком были выделены отдельные самостоятельные формы —хондросаркомы и фибросаркомы.
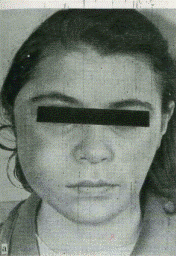
Наиболее часто болеют лица мужского пола молодого и среднего возраста. Хотя могут встречаться как у детей {рис. 9 а,б), так и у лиц пожилого возраста. Чаще локализуется
А б
Рис.9. Остеогенная саркома н/ч у больной С., 16 лет (а) и рентгенограмма той же больной (б).
на н/ч. В период интенсивного роста скелета остеогенные саркомы встречаются несколько чаще, как правило, на фоне остеогенной опухоли (остеобластомы), хронического остеомиелита или предшествующей травмы. В последние годы крайне редко встречаются запущенные формы развития этой злокачественной опухоли, что встречалось часто ранее Для остеогенной саркомы челюсти характерно раннее гематогенное метастазирование в легкие. Остеосаркомы челюстей — это быстрорастущие опухоли.
 а
а  б
б
Рис.10. Остеогенная саркома ветви н/ч, распространившаяся на подвисочную и височную области у больной 16 лет (а) и рентгенограмма той же больной (б).
М а к р о с к о п и ч е с к и опухоль на разрезе имеет пестрый вид за счет очагов некроза и кровоизлияний, участков опухолевого и реактивного костеобразования. Участки оссификации чередуются с зонами хрящевой консистенции.
М и к р о с к о п и ч е с к и выделяют остеобластический, остеолитический (остеокластический) и смешанные варианты опухоли.

Рис.11.Внешний вид детей с остеосаркомой в/ч (а -вид спереди,
б - вид сбоку) и с остеомиелитом н/ч (в - вид спереди, г - вид сбоку).
Остеобластическийвариант характеризуется образованием атипичной опухолевой костной ткани (плотная костеподобная ткань беловатого цвета).
При остеолитическойформе разрастается опухолевая ткань (крошащаяся и кровоточащая масса), преобладает клеточный опухолевой компонент полиморфного состава (атипичные многоядерные клетки).
Остеосаркома, которая возникает в толще челюсти называется центральной,а опухоль,
развивающаяся из периферических отделов кости — периферической.
К л и н и ч е с к а я к а р т и н а 'при остеогенных саркомах челюстных костей у детей в начале заболевания очень неопределенна.
Различают 2 вида остеогенной саркомы:
► быстро развивающиеся опухоли, когда заболевание начинается остро и быстро наступает летальный исход,
►более медленно развивающиеся опухоли с менее выраженными клиническими проявлениями.
У больных с быстротекущими формами легочные метастазы могут быть обнаружены одновременно с первичной опухолью. Обычно такое течение заболевания наблюдается у детей. Болезнь может начинаться неожиданно, без внешне ясной причины или же (весьма часто) в связи с травмой. В одних случаях (первым проявлением заболевания бывает в одном из интактных зубов, в других — чувство неприятного жжения В области десневого края и расшатывания зубов в/ч. До появления выраженной опухоли могут возникать неприятные,и в то же время нехарактерные и трудно уловимые ощущения. Иногда до возникновения болей нарушается чувствительность (парестезия) в области разветвления подглазничного или подбородочного нерва, причем это явление может быть непостоянным и скоропроходящим.
В отличие от н/ч, болевой симптом при остеогенных саркомах в/ч является довольно поздним признаком болезни. Длительный беспрепятственный и незаметный рост опухоли объясняется наличием воздушной верхнечелюстной пазухи. В ряде случаев боли, несмотря на значительные размеры опухоли, могут отсутствовать. Другой клинический признак остеогенных сарком —появление на месте их развития припухлости различной величины и плотности, умеренно болезненной при пальпации. При больших опухолях возникает отечность мягких тканей, расширяются подкожные и подслизистые вены, кожа над опухолью истончается. При развитии остеогенной саркомы вблизи ВНЧС открывание рта резко ограничивается. Общее состояние у больных с остеогенной саркомой в первые месяцы не ухудшается, в поздних стадиях болезни, когда опухоль достигает значительных размеров, повышается температура тела, увеличиваются СОЭ и количество лейкоцитов, появляется прогрессирующая анемия. Таким образом, для остеогенной саркомы челюстных костей характерно значительное разнообразие клинических проявлений, что таит в себе реальную опасность. В ранних стадиях развития опухоли процесс чаще всего интерпретируют как проявление воспалительного заболевания (в частности - остеомиелита) (рис. 11).
Р е н т г е н о л о г и ч е с к а я к а р т и н а этих опухолей разнообразна и в основном зависит от преобладания в них то разрушительных, то созидательных процессов или их сочетания. В соответствии с этим остеогенные саркомы принято делить на остеолитические, остеопластические и смешанные.
При остеолитической форме определяется очаг деструкции костной ткани, имеющий неправильную форму и нечеткие контуры. При, распространении процесса на корковый слой отмечается
узурация его. Этот симптом может быть выявлен по нижнему краю н/ч. Опухоль вызывает смещение и отслаивание надкостницы с образованием симптома козырька. Периодонтальные щели в зоне опухоли расширены; имеет место резорбция корней зубов.
При остеопластической форме преобладают участки бесструктурного уплотнения костной ткани. Иногда костные включения видны и в мягкотканном компоненте опухоли (рис. 10).
При смешанной форме наряду с деструкцией имеются очаги уплотнения кости и изменения со стороны периоста в виде иглоподобных теней (спикул), перпендикулярных корковому слою кости. Симптом возникает в случаях прорастания опухоли в мягкие ткани (рис. 9, б).
Таким образом, Ro-логические признаки остеогенной саркомы достаточно разнообразны, в значительной мере неспецифичны и нередко трудны для диагностической интерпретации.
Для остеобластической формы характерно, что наряду с деструкцией костной ткани происходит избыточное образование незрелой грубоволокнистои кости. Это на Ro-грамме проявляется очагами остеосклероза, а по мере прорастания опухоли за пределы компактной пластинки челюсти появляется периостальная реакция в виде линейного или игольчатого периостита. На Ro-снимке можно выявить так называемые спикулы — костные иглы, расположенные перпендикулярно к поверхности челюсти.
Д и а г н о с т и к а остеогенной саркомы челюсти не представляет затруднений в типичных случаях, особенно при далеко зашедшем процессе, когда совокупность Ro-логических и клинических симптомов почти всегда обеспечивает точный диагноз. Однако в начальных стадиях заболевания часто невозможно поставить диагноз без биопсии. Боли, повышение температуры тела и припухлость могут иногда дать повод к ошибочной диагностике воспалительного роцесса. Остеогепную саркому челюсти может симулировать травматический периостит.
Кроме Ro-логического метода исследования, применяют МРТ и КТ, что позволяет точно определить область распространения опухоли, особенно за пределами кости. Метастазирование остеогенной саркомы происходит в первую очередь в легкие, затем в кости. Метастазы в лимфатические узлы не типичны. Предполагается, что метастазирование начинается через 4—6 мес от начала заболевания.
Диагностика затруднена в отдельных случаях актиномикоза, особенно при костной форме поражения. Большая костная болезненная опухоль с Ro-логической картиной остеопороза и неясного периостита иногда имитирует остеогенную саркому. Среди заболеваний челюстных костей подозрение на остеогенную саркому могут вызвать и другие костные р а з р а с т а н и я и опухоли. К ним относятся литическая форма остеобласто-кластомы, десмопластическая фиброма, фиброзная дисплазня, опухоль Юинга.
Признаки озлокачествления остеобластокластомы:бурный рост опухоли, нарастание болей, увеличение диаметра очага деструкции или переход ячеисто-трабекулярной фазы в литическую, разрушение кортикального слоя на большом протяжении, нечеткость контуров очага деструкции, разрушение замыкательной пластинки, ранее ограничивающей вход в костномозговой канал, периостальная реакция.
Заключение об озлокачествлении остеобластокластомы на основании клинико-Ro-гических данных должно быть подтверждено морфологическим исследованием опухоли.
Помимо озлокачествления доброкачественной формы остеобластокластомы могут быть и первично озлокачествленные остеобластокластомы, которые являются разновидностью сарком остеогенного происхождения.
Локализация злокачественных остеобластокластом такая же, как и доброкачественных опухолей. При Ro- гическом исследовании определяется очаг деструкции костной ткани без четких контуров. Кортикальный слой разрушен на большом протяжении, опухоль нередко прорастает в мягкие ткани. Имеется ряд особенностей, отличающих злокачественную остеобластокластому от остеогенной остеокластической саркомы: более старший возраст больных, менее выраженная клиническая картина и более благоприятные отдаленные исходы.
Л е ч е н и е больного остеогенной саркомой комплексное, по разработанной в онкологии детского возраста схеме: химиотерапия, лучевая терапия, операция и полихимиотерапия. Хирургическое лечение состоит в резекции пораженной челюсти. В последнее десятилетие вновь обсуждается возможность применения органосохраняющих операций на фоне интенсивной противоопухолевой терапии. Хирургическое лечение, когда это возможно, необходимо сочетать с восстановительными операциями.
В МГК.О (серия № 6) в сосудистые опухоли включены новообразования соединительнотканной природы (мезенхимальные), имеющие промежуточный, или неопределенный характер в отношении их доброкачественности или злокачественности неостеогенные—гемангиоэндотелиома и гемангиоперицитома.
ГЕМАНГИОЭНДОТЕЛИОМА ИЛИ ГЕМАНГИОСАРКОМА -это многоузелковое, бугристое злокачественное опухолевое образование серовато-красного цвета. В гистологической классификации опухолей мягких тканей (ВОЗ, 1969) она представлена двумя формами: доброкачественной и злокачественной.
Доброкачественная гемангиоэндотелиома пролиферирующего типа обладает выраженной агрессией роста и может рассматриваться как условно-злокачественная.
Злокачественная форма опухоли по своим характеристикам, склонности к рецидивированию и регионарному метастазированию близка к ангиосаркоме. Гемангиоэндотелиома челюстно-лицевой области поражает мягкие ткани и кости лицевого скелета. Костный тип опухоли встречается редко, и проявляется он вздутием кости. Вопрос о гемангиоэндотелиомах кости сложен. Термин «эндотелиома» обычно имеет гистогенетическое значение и применяется по отношению к опухолям, происходящим из клеток, выстилающих просвет кровеносных и лимфатических сосудов, субдуральных пространств, серозных полостей, суставов. Он давно встречает возражения в основном потому, что «никогда .нельзя доказать происхождение опухоли из эндотелия».
Известно крылатое выражение, что диагноз эндотелиамы — это диагноз незнания. «По существу, эту фразу, — указывает Т. П. Виноградова, — следовало бы продолжить: ...незнания других опухолей, кроме эндотелиомы, которые давали бы подобные картины. Рациональное зерно в этом изречении заключается в том, что в тех случаях, когда опухоль непохожа ни на одну из опухолей или похожа на „рак", надо подумать об эндотелиоме: не сразу ставить этот диагноз, а изучить всю опухоль с точки зрения, включая и клинические данные (возраст больного, локализация опухоли, течение процесса и т. д.)».
В челюстных костях она наблюдается очень редко; одни авторы считают гемангиоэндотелиомы костей злокачественными, другие признают наличие доброкачественных форм.
 Рис.12. Ангиосаркома
Рис.12. Ангиосаркома
Гемангиоэндотелиома исходит из сосудов кости, проявляет выраженные остеокластические свойства, костного вещества не производит, имеет наклонность к множественности в скелете. Одиночные опухоли дают рецидивы, но не склонны к метастазированию, множественные отличаются злокачественным течением. В кости наличие относительно большого числа различного размера сосудистых полостей, наполненных кровью и выстланных разрастающимся эндотелием. Типичным являются быстрый рост, багрово-синюшная окраска, самопроизвольные боли, нередко наблюдается пульсация новообразования, выражен симптом сжатия и наполнения. Но могут встречаться плотные бугристые опухоли, в которых последние симптомы отсутствуют.
М и к р о с к о п и ч е с к и гемангиоэндотелиома сходна с гемангиомой, но отличается от нее тем, что пролиферирующий эндотелий сосудов характеризуется резким полиморфизмом и может расти сплошной клеточной массой, затушевывая сосудистый рисунок опухоли. Разрастания эндотелия кровеносных сосудов могут иметь также вид тяжей и трубок, заполненных кровью.
К л и н и ч е с к и гемангиоэндотелиомы характеризуются расшатанностью зубов, кровоточивостью гипертрофированных десневых сосочков, быстрым ростом.
Гемангиоэндотелиома детей (ювенильная доброкачественная гемангиоэндотелиома) часто имитирует структуру злокачественной без атипичных митозов гемангиоэндотелиому. Клинически напоминает эруптивную ангиоэндотелиому. Ее труднее отличить от злокачественной гемангиоэндотелиомы морфологически, легче клинически. Злокачественная гемангиоэндотелиома у детей крайне редка и практически ничем не отличается от опухоли взрослых ни в клиническом, ни в морфологичесом плане. В отличие от взрослых, у которых злокачественная гемангиоэндотелиома обладает высоким показателем гемантогенного и более низким лимфогенного метастазирования. у детей, особенно старше 6 лет, опухоль течет более благоприятно.
Р е н т г е н о л о г и ч е с к а я к а р ти н а представлена очагами деструкции костной ткани неоднородного характера, с нечеткими границами, кортикальный слой разрушен, края дефекта обычно неровные, как бы изъедены. Корни зубов, лишенные костной основы, проецируются на фоне дефекта.
Д и ф ф е р е н ц и р о в а т ь эту опухоль следует от внутрисосудистого ангиоматоза мультицентричной доброкачественной гемангиоэндотелиомы, которая широко распространена у детей и может сопровождаться поражением внутренних органов, что ошибочно расценивают как метастазы. В качестве признака злокачественной гемангиоэндотелиомы могут ошибочно расценивать тубулярные структуры, образованные пухлыми светлыми клетками в метастазах светлоклеточного рака почки. Здесь важно знать, что эндотелиобласты никогда не имеют светлой перинуклеарной зоны в цитоплазме. Кроме того, всегда обнаруживаются и карциноматозные участки. Поля, напоминающие злокачественную гемангиоэндотелиому могут встречаться и в хорионэпигелиомах. Правильный диагноз иногда может быть установлен только при исследовании хорионического гонадотропина.
Л е ч е н и е гемангиоэндотелиом комбинированное, хирургическое удаление и лучевая терапия.
ГЕМАНГИОПЕРИЦИТОМА - редкое заболевание из группы злокачественных сосудистых опухолей. Согласно данным литературы, источником роста гемангиоперицитомы могут быть все элементы сосудистой стенки: эндотелий, перициты, гломусные клетки, ангиобласты сосудистой мезенхимы. Характеризуется тем, что в ней наряду с образованием сосудов происходит пролиферация периваскулярных клеток (перицитов), формирующих особые структуры в виде околососудистых муфт и клубков. Встречается редко, может возникать в любом возрасте, часто у детей, имеет доброкачественное течение, иногда рецидивирует (обычно через длительный срок после операции, как и возникновение метастазов). Поэтому существует мнение, что все гемангиоперицитомы вне зависимости от их строения являются злокачественными. Локализуются в коже реже в толще мягких тканей конечностей и туловища, в сальнике. Ангиоперицитома взрослых может локализоваться во внутренних органах, на конечностях — в дерме, особенно на бедре, в костях, забрюшинной клетчатке, а также в области головы, шеи. Встречаются множественные ангиоперицитомы. Они возникают в любом возрасте без различия пола. Границы опухоли нечеткие, указывают на возможность озлокачествления, что морфологически выражается гиперхроматозом ядер, их вакуолизацией, увеличением числа митозов, уменьшением волокнистой субстанции. Подчеркивается, что клинически легче судить об озлокачествлении, чем на основании микроскопического исследования.
 а
а  б
б
Рис.13. Гемангиоперицитома щеки (а), задней поверхности шеи (б).
Ангиоперицитома детей бывает иногда врожденной и составляет до 10% всех ангиоперицитом. Встречается почти исключительно в области головы, шеи, плеча. Нередко бывает трудно дифференцировать, является ли данная опухоль доброкачественной или злокачественной. В этом плане следует иметь в виду, что крупный размер опухоли, нечеткие границы узла, выраженная инвазивность, высокая клеточность и метастатическая активность, тенденция к некрозам и геморрагиям позволяют расценивать процесс в качестве весьма вероятного злокачественного. Такие опухоли, по их данным, составляют примерно 50%, сопровождаются рецидивами и метастазами. Гемангиоперицитомы, врожденные или возникшие у младенцев, встречаются преимущественно в подкожной клетчатке, имеют многодольчатый вид н обладают доброкачественным течением.
М и к р о с к о п и ч е с к и они характеризуются выраженным коллагеновых матриксом, неправильным характером сосудистого рисунка и признаками не только перицитарной, но и эидотелиальной пролиферации.
П р и д и ф ф е р е н ц и а л ь н о й диагностике следует иметь в виду, что гемангиоперицитомоподобные участки часто встречаются в других мягкотканных опухоля: гломусангиомы и гломические опухоли, сосудистые лейомиомы, некоторые менингиомы и фиброзные гистиоцитомы, а из злокачественных — синовиальные саркомы, лейомиосаркомы с большим количеством сосудов, мезенхималыше хондросаркомы, злокачественные фиброзные гистиоцитомы. Проводить диф.диагностику нужно с саркомой Капоши, ангиолейомиобластомой, фибросаркомой, ангиосаркомой, гломус-ангиомой Барре-Массона, сосудистойлеймиомой, саркомой Юинга.
К о м п ь ю т е р н а я т о м о г р а ф и я при гемангиоперицитоме - гомогенное затемнение с хорошо очерченными контурами и минимальным отеком по периферии, который приводит к компрессии окружающих тканей; признаками опухоли является кольцевидное затемнение и кальцинаты; могут быть эрозии и истончение костей, а также некротические очаги; внутричерепные гемангиоперицитомы обычно возникают в твердой мозговой оболочке, они не отличаются по плотности от нормальной мозговой ткани или могут быть более плотными. Для злокачественных гемангиоперицитом центральной нервной системы характерен «грибовидный» рост, при этом основная опухоль как бы «выстреливает» узлы вдоль поверхности твердой оболочки;
Я д е р н о-м а г н и т н ы й р е з о н а н с — низкий сигнал на Т1- и высокий сигнал на Т2-изображении; в некоторых гемангиоперицитомах видны сосуды;
А н г и о г р а ф и я обнаруживает сосудистую природу гемангиоперицитомы: обычно видно несколько питающих сосудов, от которых отходит много мелких «спиралевидных» сосудов; опухолевые массы отграничены и имеют плотное гетерогенное окрашивание с длительным покраснением; описываются крупные сосуды и артериовенозные шунты, но венозные дренирующие сосуды редки.
Л е ч е н и е. Более эффективно хирургическое лечение с последующим облучением очагов поражения; применяют также цитостатики (проспидин, винкристин, циклофосфамид, метотрексат и др.). Гемангиоперицитомы с однородной гистологической картиной, умеренной клеточностью без фигур митоза, кровоизлияний или некрозов подлежат местному удалению. При злокачественных опухолях требуется иссечение в широких пределах. Профузное кровотечение обусловливает до 14% случаев послеоперационной летальности. Кровотечение может привести к неполному иссечению опухоли, поэтому при лечении гемангиоперицитомы производится предоперационная эмболизация.
К значительному уменьшению размеров менингиальных гемангиоперицитом среднего и мелкого диаметра привело использование радиохирургии. При персистирующих и рецидивирующих опухолях мелкого и среднего диаметра рекомендуется использование гамма-ножа.
АНГИОСАРКОМА клиническая картина напоминает гемангаоэндотелиому с выраженным ангиоматозом, что придает опухоли характерную окраску. Ангиосаркомы склонны к изъязвлениям, особенно после травмы, часто отмечается кровотечение из язвенной поверхности, которое, однако, редко бывает обильным.
Л е ч е н и е идеальным с хирургической точки зрения методом является полное удаление всех элементов опухоли.
К консервативным методам лечения относятся: криодеструкция, электрокоагуляция, склерозирующая терапия, лучевая терапия. Электрокоагуляция обычно эффективна при лечении только плоских гемангиом небольших размеров.
Склерозирующая терапия — это введение веществ, способствующих рубцеванию. При этом возникает асептическое воспаление и рубцевание. Доля этого используют 96% спирт, смесь двухлористоводрородного хинина с уретаном.
Злокачественные сосудистые опухоли требуют лучевой терапии с последующей радикальной хирургической операцией.
ЛИМФОСАРКОМА — злокачественная опухоль, развивающаяся из лимфоретикулярной ткани, её называют и ретикулосаркомой, распространяется лимфогенно или гематогенно. Некоторые авторы считают, что опухоль исходит из ретикулярной клетки и называют ее ретикулосаркомой.
К л и н и ч е с к а я к а р т и н а во многом зависит от места локализации опухоли.
Начинается с увеличения какой-либо группы лимфатических узлов, чаще всего шейных и надключичных. В дальнейшем опухоль инфильтрирует окружающие ткани и распространяется метастатически по лимфатическим путям. Лимфоузлы увеличены, плотны и часто образуют конгломераты. В периферической крови при этом в значительном количестве встречаются лимфоциты (лимфоцитоз) или лейкемическая картина крови.
У больных лимфомой Беркитта при поражении в/ч опухоль обычно возникает в области альвеолярного отростка, что сопровождается расшатыванием и деформацией зубов. Затем процесс распространяется на полость носа, носоглотку и глазницу, часто поражая и ц.н.с. Больные не могут закрыть рот, возникают дисфагия и обструкция верхних дыхательных путей (рис.14). При локализации лимфомы Беркитта в брюшной полости отмечается быстрое увеличение размеров живота за счет роста опухоли и развития асцита. Общие симптомы (повышение температуры, слабость, потливость) наблюдаются реже, чем при лимфогранулематозе, Лимфосаркоматоз тянется 1-2 года и, не смотря на периодические улучшения вследствие терапии, может вести к летальному исходу.
Д и ф ф е р е н ц и а л ь н у ю д и а г н о с т и к у надо проводить с хроническим гиперпластическим лимфадентом. В начальных стадиях вопрос решается не столько клинически, сколько на основании пункционной биопсии, которую следует проводить во всех сомнительных случаях.
Л е ч е н и е: рентгентерапия дает быстрый положительный эффект и ведет к исчезновению опухоли и длительной ремиссии, но не всегда предупреждает рецидив заболевания. Проводится также химиотерапия. При ранней диагностике эффективно хирургическое вмешательство (удаление лимфоузлов) с последующей рентгентерапией и химиотерапией.
 а
а  б
б
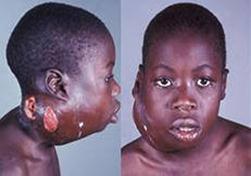
Рис.14. лимфосаркома Беркитта
Лимфосаркомы делятся на модулярные и диффузные.
Модулярные лимфосаркомы характеризуются очаговым фолликулоподобным ростом опухолевых клеток.
Течение диффузных лимфосарком имеет наиболее злокачественный характер, опухолевые клетки при этом типе заболевания разрастаются в виде пласта, без образования каких-то структур.
Модулярные лимфосаркомы могут трансформироваться в диффузные.
По характеру опухолевых клеток, в свою очередь, диффузные лимфосаркомы делятся на небластные (пролимфоцитарные, лимфоцитарные, лимфоплазмоцитарные) и бластные (иммунобластные, лимфобластные).
Бластные формы представляет африканская лимфома (син.: Беркитта лимфосаркома, лимфома африканская, лимфома центральноафриканская) злокачественная лимфома, локализующаяся гл. обр. вне лимфатических узлов (верхняя челюсть, почки, яичники). На рис.13 показан вид спереди и сбоку лица ребенка с большой опухолью на челюсти в результате заболевания раковой лимфосаркомой Беркитта. Поверхность кожи над образованием (опухолью) стала покрываться язвами (рис.14 а, б). Считается, что этот тип рака является следствием заражения вирусом Эпштейна-Барра. Он часто обнаруживается в тропической Африке, в тех же местах где и малярия, и он исключительно поражает детей и молодых людей в возрасте от 12 до почти 30 лет.
Небластные формы лимфосарком характеризуются более доброкачественным и длительным течением. У бластных форм течение злокачественное, процесса быстро генерализуется.
К л и н и к а. При лимфосаркоме шеи незаметно возникает и быстро увеличивается опухоль, чаще всего в боковом треугольнике шеи над ключицей (поражение нижней группы югулярных лимфоузлов). Опухоль быстро срастается с сосудистым пучком, мышцами и другими подлежащими тканями, но не разрушает их, как другие злокачественные опухоли, а инвазирует и сдавливает. Нередко вследствие этого образуются узуры в костной ткани, в частности в ключице. Сдавление кожи приводит к истончению ее, изменению окраски и разрушению с выходом опухолевых разрастаний наружу. Опухоль в начальный период имеет округлую или узловатую форму, неравномерно плотную консистенцию, бугристую неровную поверхность, нечеткие края. Быстро прогрессирует. За непродолжительный период времени образование может достигать величины головы ребенка. Прорастание опухоли и сдавление ею центральных структур шеи приводит к резкому нарушению дыхания и кровообращения. По мере прогрессирования в процесс вовлекаются лимфоузлы шеи, средостения и т. д. Лимфоцитарные лимфосаркомы протекают несколько менее злокачественно, чем лимфобластические, или лимфоретикулярные.
Л е ч е н и е лимфосаркомы: применяется химиотерапия, в некоторых случаях облучение, при генерализации процесса чаще полихимиотерапия. Хирургический метод лечения при лимфосаркомах не используется, так как заболевание быстро прогрессирует после операции, в ране возникает имплантационный процесс. Лимфосаркому (лимфобластную, лимфоцитарную, пролимфоцитарную, иммунобластную) лечат в большинстве случаев с помощью химиотерапии, прогноз при любой форме заболевания сомнительный.
Наиболее трудно поддается лечению генерализированный процесс при любой форме лимфосаркомы. Чаще таких больных переводят на симптоматическое лечение, продолжительность их жизни от нескольких недель до нескольких месяцев.
При своевременном назначении химиотерапии бывает быстрый положительный результат. С каждым проведенным последующим курсом результат лечения снижается. В случае генерализации процесса лечение дает лишь кратковременный результат, эффективность его мала. При распространенных формах и в далеко зашедших случаях ограниченных лимфосарком основным видом лечения является рентгенотерапия. Лимфосаркомы обладают радиочувствительностью, особенно первичные очаги. Продолжительность жизни больных с лимфосаркомами обычно ограничивается месяцами, в лучшем случае — 1-2 годами. Вместе с тем бывают и исключения.
ЛИМФОГРАНУЛОМАТОЗ (БОЛЕЗНЬ ХОДЖКИНА) относится к злокачественным лимфомам и составляет около 15% всех злокачественных новообразований у детей. Поражение шейных лимфоузлов наблюдается в 80% случаев. В отдельных случаях у детей наряду с поражениями шейных, поражаются и лимфоузлы околоушной области.
К л и н и к а. Лимфатические узлы подвижны, безболезненны, мягко эластичной консистенции. Характерным является сохранение подвижности лимфоузлов даже при значительном их увеличении. В дальнейшем несколько узлов сливаются в единые конгломераты. Процесс может быть локальным и генерализованным. При этом поражение шейных лимфоузлов сочетается с поражением других групп лимфоузлов, селезенки и др. Характерным является двустороннее поражение лимфоузлов, а также не спаянность их с кожей и подлежащими тканями.
Различают 4 стадии лимфогранулематоза.
II-стад. (регионарные формы) - поражение двух или более несмежных групп лимфоузлов. III-стадия (генерализованные формы) - генерализованное поражение лимфоузлов и… IV стадия (диссеминирование формы) - поражение лимфоузлов и внутренних органов - легких, печени, а также кости и др.…Клинические критерии, используемые при
Дифференциальной диагностике язвенных поражений.
Л е ч е н и е рака губы комбинированное, хирургическое и консервативное,… а б вПРИНЦИПЫ ЛЕЧЕНИЯ
Комплексная терапия онкологическим больным проводится индивидуально, в зависимости от локализации, стадии опухолевого процесса, гистологического… Комплексное лечение предусматривает хирургическое вмешательство, лучевую и… Хирургическое лечение.К 50-м годам прошлого века хирургическое вмешательство было единственным методом лечения…ДИСПАНСЕРИЗАЦИЯ ДЕТЕЙ С ОНКОЗАБОЛЕВАНИЯМИ.
Ранняя диагностика опухолей ЧЛО у детей позволяет добиваться благоприятных лечебных результатов, и она должна базироваться на следующих принципах: … · знание симптоматики и развития основных типов опухолей; · при обнаружении опухоли быстрое направление ребенка в специализированное учреждение;Модуль 2. Тесты α=2 тема № 3
Злокачественные опухоли мягких и твердых тканей
ЧЛО у детей
1. Клиническими признаками, сходными с обострением хронического остеомиелита, характеризуется:
A. саркома Юинга
B. остеогенная саркома
C. фиброзная дисплазия
D. херувизм
E. синдром Олбрайта
Возможно ли озлокачествление остеобластомы челюстей?
B. нет, не возможно 3. Синонимом оссифицирующей фибромы челюсти является:Остеосаркома может прорастать в мягкие ткани?
A. может
B. не может
C. прорастает крайне редко
Может ли озлокачествляться хондрома?
A. не может
B. прорастает крайне редко
C. может
Первичная хондросаркома челюсти
A. возникает при озлокачествлении хондромы
B. развивается самостоятельно без предшествующих заболеваний,
C. возникает при озлокачествлении остеохондромы
Вторичная хондросаркома челюсти
A. развивается самостоятельно без предшествующих заболеваний,
B. возникает при озлокачествлении остеохондромы
C. возникает при озлокачествлении хондромы
D. верно В, С.
19. Центральная хондросаркома – это:
A. внутрикостная опухоль,
B. развивается из костно-хрящевого экзостоза,
C. развивается из синостоза
Течение какой злокачественной опухоли наиболее агрессивно?
A. умереннодифференцированной,
B. низкодифференцированной,
C. высокодифференцтрованной.
Течение какой злокачественной опухоли наименее агрессивно?
A. умереннодифференцированной,
B. низкодифференцтрованной,
C. высокодифференцированной.
22. К неостеогенным опухолям челюстей относят:
A. остеобластому,
B. остеоид-остеому,
C. цементирующую фиброму,
D. остеосаркому,
E. оссифицирующую фиброму.
У ребенка 16 лет жалобы на гладкое, безболезненное, не смещаемое образование в области тела н/челюсти плотной консистенции с четкими границами. Обнаружил 1,5 года назад. Слизистая над образоапнием в цвете не изменена, подвижна. На Ro-грамме н/челюсти выявляется патологический в виде гомогенного затемнения округлой формы с почти четкими грницами не связанное с зубами. Каков предвварительный диагноз?
A. остеома,
B. одонтома,
C. остеобластокластома,
D. остеосаркома,
E. хондрома.
Родители ребенка 15 лет обратились с жалобами на безболезненное образование с четкими границами на н/челюсти, которое появилось 1,5 г. назад. Слизистая над ним не изменена. На Ro-грамме н/челюсти –интенсивный очаг затемнения с четкими ровными границами и узкой полоской просветления по периферии около 1 мм. Каков предположительный диагноз?
A. остеома,
B. одонтома,
C. остеобластокластома,
D. остеосаркома,
E. хондрома.
Злокачественная опухоль, развивающаяся из стенки кровеносных сосудов называется
B. ангиосаркома, ангиоэндотелиома, ангиоперицитома; C. лимфангиосаркома; D. гемангиома;Юноша 18 лет обратился с жалобами выпячивание в области тела н/челюсти, плотной консистенции с ноющими болями, усиливающимися в ночное время. Появилось год назад. На Ro-грамме очаг деструкции костной ткани с четкими границами, диаметром около 1,5 см. По периферии очага ободок склерозированной кости. Какой диагноз предполагаете?
A. остеома,
B. одонтома,
C. остеоид-остеома,
D. остеосаркома,
E. хондросаркома.
Родители ребенка 12 лет обратили внимание на плотное, гладкое, безболезненное образование на н/челюсти, которое появилось около года назад. Об-но: слизистая альвеолярного отростка в области патологического очага гиперемирована. Зубы, расположенные в области образования подвижны. На Ro-грамме н/челюсти – очаг разрежения костной ткани с нечеткими границами и рассасыванием корней в зоне опухоли. Какое образование соответствует этому описанию?
A. остеома,
B. одонтома,
C. остеобластома,
D. остеосаркома,
E. хондросаркома.
У больного 17 лет в области тела н/ челюсти опопределяется болезненное при пальпации образование, с подвижными зубами в пределах опухоли. Имеется симптом Венсана. Слизистая оболочка в области патологического очага гиперемирована, отечна. На Ro-грамме – очаг деструкции с нечеткими границами, выявлены спикулы. Ваше предположение о диагнозе описанного заболевания.
A. остеома,
B. одонтома,
C. остеобластома,
D. остеосаркома,
E. хондросаркома.
В клинику обратились родители ребенка 11 лет с жалобами на плотное при пальпации образование на н/челюсти с четкими границами, плотно спаяное с челюстью, безболезненное, слизистая над ним не изменена. Опухоль появилась около года назад. На Ro-грамме – очаг деструкции с нечеткими границами. Корни зубов, находящиеся в патологическом очаге рассасываются, имеются очаги оссификации и петрификаты. Какой предположительный диагноз?
A. остеома,
B. одонтома,
C. остеобластома,
D. остеосаркома,
E. хондрома.
Больной ребенок 13 лет жалуется на распирающие боли в поднижнечелюстной области , усиливающиеся при приеме острой пищи. На Ro-грамме н/челюсти определяется очаг интенсивного затемнения диматром 1х1 см с четкими границами, округлой формы , который проецируется на нижний край челюсти. На Ro-грамме мягких тканей дна полости рта этот очаг затемнения находится в толще мягких тканей на уровне моляров. Какой диагноз Вы установите в данном случае?
A. остеома,
B. калькулезный субмаксиллит,
C. остеобластома,
D. остеосаркома,
E. хондрома.
У больного установлен диагноз остеобластомы н/челюсти. Какое лечение Вы примените?
A. резекцию участка челюсти,
B. кюретаж,
C. вылущивание,
D. консервативное лечние,
E. резекция участка челюсти с окружающими тканями, комбинированное лечение.
У больного установлен диагноз хондромы н/челюсти. Какое лечение Вы примените?
A. кюретаж,
B. резекцию участка челюсти,
C. вылущивание,
D. консервативное лечние,
E. резекция участка челюсти с окружающими тканями, комбинированное лечение.
У больного установлен диагноз периферической остеомы (экзостоза) н/челюсти. Укажите вариант Вашего лечения.
A. кюретаж,
B. резекцию участка челюсти,
C. вылущивание,
D. сглаживание деформированного участка,
E. резекция участка челюсти с окружающими тканями, комбинированное лечение.
У больного установлен диагноз остеосаркомы н/челюсти. Укажите правильный вариант лечения.
A. кюретаж,
B. резекцию участка челюсти,
C. вылущивание,
D. консервативное лечние,
E. резекция участка челюсти с окружающими тканями, комбинированное лечение.
Какое новообразование развивается из эпителиального компонента амелобластомы?
A. злокачественная амелобластома,
B. амелобластическая фибросаркома
Какое новообразование развивается из мезодермального компонента амелобластомы?
B. амелобластическая фибросаркома 39. Фиброма по рентгенографической картине напоминает: A. остеому,Из какой ткани развивается рак челюсти?
A. из эпителиальной,
B. соединительнотканной,
C. сосудистой,
D. из нервных волокон.
E. Из лимфоидной ткани.
Какая кость черепа наиболее часто поражается раком?
A. верхнечелюстная,
B. нижнечелюстная,
C. лобная,
D. скуловая,
E. носовые кости.
В каком возрасте чаще возникает рак челюсти?
B. юношеском, C. грудном, D. в возрасте 20-40 лет,Сифилитическая язва клинически определяется как
B. ровные, немного возвышающиеся над здоровой кожей края, основание язвы хрящеподобной консистенции, поверхность её гладкая, красного цвета,… C. неправильной формы, различных размеров, легко кровоточит, края её… D. язва плотная с разлитым инфильтратом, очагами абсцедирования, свищевые ходы со скудным гнойным отделяемым.Родители ребенка 16 лет жалуются на асимметрию лица у девочки, ноющие боли в н/челюсти и зубах н/челюсти. Об-но: веретенообразное утолщение тела н/челюсти, безболезненное при пальпации, окружающие мягкие ткани не изменены, открывание рта не затруднено. Зубы в области очага подвижны. На Ro-грамме н/челюсти в области патологического очага имеется ряд округлых полостей различной величины, отделенных друг от друга костными перегородками. Патологический очаг занимает участок от первого моляра до зуба мудрости с захватыванием н/отдела ветви челюсти. Каков предварительный диагноз?
A. хондросаркома,
B. амелобластома,
C. радикулярная или фолликулярная киста,
D. одонтома,
E. фиброма, фибросаркома,
F. остеобластома.
У ребенка 17 лет жалобы на безболезненную деформацию тела н/ челюсти в течение нескольких лет. Окружающие мягкие ткани не изменены. При диагностической пункции новообразования получена гемолизированная кровь. На Ro-грамме н/челюсти – чередование участков уплотнения и разрежения костной ткани в области патологического очага. Какой предварительный диагноз Вы предпологаете?
A. хондросаркома,
B. амелобластома,
C. радикулярная или фолликулярная киста,
D. остеобластома.
E. одонтома,
F. фибросаркома,
У девочки 8 лет при профосмотре обнаружилась малоболезненная деформация тела н/челюсти справа в области 84,85, которая периодически увеличивается при возникновении болей в разрушенном 84. В 84 большая кариозная полость, зондирование безболезненное.перкуссия малоболезненна. В 85 зондирование дна небольшой кариозной полости резко болезненно, перкуссия 85 безболезненна. Ro-логически определяется очаг гомогенного разрежения костной ткани в области 83,84,85 с четкими границами диаметром 15х20 мм. У дна новообразования определяются зачатки 13,14 зубов с веерообразным расхождением коронок. Какой предварительный диагноз Вы предполагаете?
A. амелобластома,
B. радикулярная киста,
C. фолликулярная киста,
D. остеобластома.
E. одонтома,
F. фибросаркома,
У девочки 8 лет при профосмотре обнаружилась малоболезненная деформация тела н/челюсти справа в области 84 зуба. Имеется небольшая кариозная полость при зондировании дна-безболезненна, перкуссия безболезненна. Ro-логически определяется очаг гомогенного разрежения костной ткани в области 84,85 с четкими границами диаметром 15х15 мм. В центре новообразования определяется коронка 14 зуба без признаков формирования корня. Какой предварительный диагноз Вы предполагаете?
A. амелобластома,
B. радикулярная киста,
C. фолликулярная киста,
D. остеобластома.
E. одонтома,
F. фибросаркома,
У подростка 16 лет жалобы на безболезненную деформацию тела н/челюсти от 36 в ретромолярную область. 37,38 не прорезались, 36, 35 зубы интактны. Ro-логически определяется гомогенный очаг уплотнения костной ткани, по плотности соответствует зубу, от ретромолярной области до 36 зуба форма очага округлая, 15х20 мм.по периферии очага –узкая полоска просветления шириной до 1мм.кость на границе новообразования склерозирована. Каков предварительный диагноз?
A. амелобластома,
B. радикулярная киста,
C. фолликулярная киста,
D. остеобластома.
E. одонтома,
F. фибросаркома,
У больного жалобы на ноющие боли и деформацию н/челюсти. При осмотре зубы интактны, поверхность деформации гладкая, плотная на ощупь, безболезненна. На Ro-грамме –очаг гомогенного разрежения костной ткани округлой формы с относительно четкими границами. В центре очага-петрификаты. После удаления опухоли выявлено, что она состоит из грубоволокнистой соединительной ткани. Какой диагноз Вы установите больному?
A. фиброма,
B. амелобластома,
C. радикулярная или фолликулярная киста,
D. остеобластома.
E. одонтома,
F. фибросаркома,
Родители обратились с жалобами на наличие у ребенка болезненной деформации тела н/челюсти, которая появилаь около 2-х месяцев назад. Ro-логически определяется очаг разрежения костной ткани округлой формы с нечеткими границами. При ревизии патологического очага выявилась плоьная опухолевая ткань серого цвета. Какой диагноз Вы установите больному?
A. фиброма,
B. фибросаркома,
C. амелобластома,
D. радикулярная или фолликулярная киста,
E. остеобластома.
F. одонтома,
После постановки больному диагноза фибросаркомы н/челюсти какой метод лечения применим данному больному?
A. резекция учатска н/челюсти,
B. вылущивание патологического очага, (кюретаж),
C. удаление новообразования вместе с капсулой,
D. склерозирующая терапия,
E. комбинированное лечение.
Чем отличается детская онкология от онкологии взрослых?
A. по характеру опухолей,
B. по особенностям происхождения,
C. по патоморфологической структуре,
D. по клиническим проявлениям,
E. по всем перечисленным показателям
Каковы причины позднего поступления больных с новообразованиями ЧЛО в специализированное лечебно – профилактическое учреждение?
A. низкий уровень санитарной культуры населения и плохая осведомленность о клинических признаках онкологического заболевания,
B. экономические трудности,
C. слабая онкологическая настороженность врача, недостаточная профессиональная эрудиция как среди педиатров, так и стоматологов всех профилей,
D. недостаточная изученность большинства новообразований детского возраста, неполное обследование пациента,
E. все перечисленное выше.
Какая из существующих теорий возникновения опухоли имеет главенствующее значение?
A. эмбриональная теория Конгейма,
B. теория раздражения Вирхова.
C. вирусогенетическая теория
D. воздействие канцерогенов химических, физических, биологических.
E. все теории равнозначны
Назовите основной рентгенологический метод исследования новообразований ЧЛО
A. компьютерная томография,
B. ядерно - магнитный резонанс,
C. трехмерный дентальный компьютерный томограф,
D. контрастная рентгенография
E. метод ангиографии,
F. все выше перечисленное
Какой вид биопсии является основным для постановки морфологического диагноза?
B. инцизионная (иссечение нескольких кусочков опухоли при ее больших размерах), C. пункционная (получение кусочка или столбика патологической ткани… D. аспирационная (отсатывание биоптата сухим шприцом обычной иглой),Какой признак является основным в характеристике злокачественных опухолей?
B. характерно быстрое метастазирование и инфильтративный рост (внедрение растущей опухоли в окружающие органы и ткани с разрушением их структуры и… C. функция злокачественных клеток носит "неорганизованный характер"… D. по мере распространения ракового процесса все более страдают основные функции ряда органов и систем,Какая из характеристик является основной при планировании лечения новообразований ЧЛО у детей?
A. локализация ,
B. клиническое течение,
C. гистологический тип опухоли,
D. возраст и общее состояние ребенка.
E. учитывают все перечисленные характеристики.
Под онкологической настороженностью понимают знание
A. pанних симптомов заболевания
B. пpепаpатов для лечения
C. пpофессиональных трудностей
D. допустимых доз лучевой теpапии
E. расположение онкологических служб.
Наиболее распространенная локализация рака в полости рта
A. язык
B. дно полости рта
C. слизистая оболочка щеки
D. альвеолярный отросток верхней челюсти
E. альвеолярный отросток нижней челюсти
Саркомы развиваются из какой ткани?
A. эпителия
B. железистой ткани
C. соединительной ткани
D. крови
E. любых тканей
Лечение 2-й стадии рака губы
A. паллиативное
B. симптоматическое
C. операция Крайля
D. комбинированное
E. лучевая терапия
Рентгенологические признаки рака верхней челюсти
A. остеолитический процесс с разрушением стенок в/челюстного синуса
B. тень костной плотности в просвете синуса
C. кистовидное разрежение, вдающееся куполом в синус
D. негомогенное нарушение пневматизации синуса с сохранением костных границ
E. нарушение пневматизации синуса с уровнем жидкости.
Клиничесая картина амелобластомы
A. быстрый рост
B. наличие боли
C. вздутие челюсти
D. явления парастезии
E. болезненность при перкуссии зубов.
Лечение бранхиальной кисты
A. мазевые повязки
B. криодеструкция
C. хирургическое
D. физиолечение
E. лучевая терапия.
Лечение одонтомы
A. электрокоагуляция
B. удаление новообразования с капсулой
C. резекция челюсти
D. физиолечение
E. цистотомия
ПЕРЕЧЕНЬ ОСНОВНОЙ ЛИТЕРАТУРЫ ДЛЯ ПОДГОТОВКИ К ИТОГОВОМУ МОДУЛЬНОМУ КОНТРОЛЮ ДЛЯ СТУДЕHТОВ YII СЕМЕСТРА СТОМАТОЛОГИЧЕСКОГО ФАКУЛЬТЕТА
2. Харьков Л.В., Яковенко Л.М., Чехова И.Л. Хирургическая стоматология и челюстно-лицевая хирургия детского возраста. Киев, ООО “Книга плюс”, 2005,… 3. Харьков Л.В., Яковенко Л.М., Чехова И.Л.Атлас хирургических… 4. Агапов В.С., Емельянова Н.В., Шипкова Т.П.Анестезиология, реанимация, и интенсивная терапия в стоматологии и…ПЕРЕЧЕНЬ ДОПОЛНИТЕЛЬНОЙ ЛИТЕРАТУРЫ ДЛЯ ПОДГОТОВКИ К ИТОГОВОМУ МОДУЛЬНОМУ КОНТРОЛЮ
2. Безруков В.М., Григорьянц Л.А., Рабухина Н.А., Бадалян В.А. Амбулаторная хирургическая стоматология. Современные методы: Руководство для врачей,… 3. Быков В.Л. Гистология и эмбриология органов полости рта человека.… 4. Втулова Г.А. Тактика стоматолога при травмах зубов в детей (Диагностика и современные методы лечения больных с…– Конец работы –
Используемые теги: методические, рекомендации0.049
Если Вам нужно дополнительный материал на эту тему, или Вы не нашли то, что искали, рекомендуем воспользоваться поиском по нашей базе работ: МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ
Что будем делать с полученным материалом:
Если этот материал оказался полезным для Вас, Вы можете сохранить его на свою страничку в социальных сетях:
| Твитнуть |
Хотите получать на электронную почту самые свежие новости?







Новости и инфо для студентов