рефераты конспекты курсовые дипломные лекции шпоры
- Раздел Образование
- /
- Основи МЕДСЕСТРИНСТВА
Реферат Курсовая Конспект
Основи МЕДСЕСТРИНСТВА
Основи МЕДСЕСТРИНСТВА - раздел Образование, В.м, Лісовий Л.п, Ольховська В.а. Капустник Основи ...
в.м, лісовий
Л.П, ОЛЬХОВСЬКА В.А. КАПУСТНИК
основи
МЕДСЕСТРИНСТВА
ЗМІСТ
Передмова......................................................................................13
Перелік обов'язкових практичних навичок........................................17
Тема І. ФІЛОСОФІЯ, ТЕОРІЯ, СУТЬ СЕСТРИНСЬКОЇ СПРАВИ. СЕСТРИНСЬКА ЕТИКА ТА ДЕОНТОЛОГІЯ.
ОСНОВНІ ПОТРЕБИ ЛЮДИНИ............................................28
Основні поняття та терміни сестринської філософії
(обов'язки, цінності)............................................................29
Етичний кодекс медичної сестри як стандарт поведінки.....ЗО
Основні потреби людини.......................................................44
Контрольні питання......................................................62
Тема II. МИСТЕЦТВО СПІЛКУВАННЯ В МЕДСЕСТРИНСТВІ. НАВЧАННЯ В СЕСТРИНСЬКІЙ СПРАВІ.
Спілкування та його види.....................................................70 Навчання пацієнтів. Умови ефективного навчання. Суть процесу навчання.........................................................74Тема III. ІНФЕКЦІЙНА БЕЗПЕКА. ІНФЕКЦІЙНИЙ КОНТРОЛЬ. САНІТАРНО-ПРОТИЕПІДЕМІЧНИЙ РЕЖИМ ЛІКУВАЛЬНО-ПРОФІЛАКТИЧНИХ ЗАКЛАДІВ..................95
Зміст
Внутрішньолікарняна інфекція: механізм передачі,
профілактика....................................................................96
Санітарно-протиепідемічний режим лікувальних закладів__112
Загальні заходи безпеки....................................................135
Перелік практичних навичок.............................................136
Проведення санітарно-гігієнічного прибирання приміщень:
палат, їдальні, перев'язувальної, ванної, туалету...........136
Санітарно-гігієнічний режим харчоблока, буфетної;
роздавання їжі пацієнтам............................................137
Приготування дезінфекційних розчинів з дотриманням правил техніки безпеки (10 %, 1 %, 0,5 % розчинів освітленого хлорного вапна; 1 %, 3 % розчинів хлораміну).........138
Дезінфекція предметів догляду за пацієнтом..................139
Передстерилізаційне очищення медичного інструментарію 140 Контроль ефективності передстерилізаційного оброблення
інструментарію..........................................................140
Стерилізація медичного інструментарію в сухожарових
шафах та автоклавах..................................................142
Підготовка перев' язу вального матеріалу.......................143
Закладання матеріалу, білизни в бікс............................143
Користування стерильним біксом.................................144
Оброблення рук..........................................................144
Знезараження рук медичної сестри перед проведенням
ін'єкції.....................................................................146
Правила підготовки стерильного стола до роботи
в маніпуляційному кабінеті.........................................146
Знімання використаних рукавичок, халата, маски.........147
Контрольні питання...................................................148
Тема IV. ТИПИ ЛІКУВАЛЬНО-ПРОФІЛАКТИЧНИХ ЗАКЛАДІВ. ЛІКУВАЛЬНО-ОХОРОННИЙ РЕЖИМ ЛІКУВАЛЬНО-ПРОФІЛАКТИЧНИХ ЗАКЛАДІВ. ПРИЙМАННЯ
Основні типи лікувально-профілактичних закладів. Функції приймального відділення......................................157 Організація госпіталізації пацієнтів до стаціонару................159Тема VI. ОСОБИСТА ГІГІЄНА ПАЦІЄНТА. ПРОФІЛАКТИКА
Види режимів рухової активності пацієнта. Положення пацієнта в… Пролежні: сучасні уявлення щодо їх розвитку,Тема VIII. МЕТОДИ НАЙПРОСТІШОЇ ФІЗІОТЕРАПІЇ.
Фізіотерапія: механізм дії засобів впливу на гіровообіг........284 … Гірудотерапія (застосування п'явок)................................295Тема IX. СПОСТЕРЕЖЕННЯ ЗА ПАЦІЄНТАМИ. ТЕРМОМЕТРІЯ.
ОЦІНЮВАННЯ ФУНКЦІОНАЛЬНОГО СТАНУ ПАЦІЄНТА
Спостереження за зовнішнім виглядом і станом пацієнта.......314 Перелік практичних навичок.............................................343 Підрахунок частоти дихальних рухів і реєстрація даних.. 344 Дослідження пульсу на променевій артерії і реєстраціяПЕРЕДМОВА
Процеси, що відбуваються нині в Україні, — реформа системи охорони здоров'я, перехід на принципи надання первинної медико-санітарної допомоги… Формування медсестринської моделі підготовки медичних сестер на нових…ПЕРЕЛІК ОБОВ'ЯЗКОВИХ ПРАКТИЧНИХ НАВИЧОК
Філософія, теорія, суть сестринської справи. Сестринська етика та деонтологія. Основні потреби людини 1. Уміння пояснити основні поняття та терміни сестринської філософії… 2. Уміння застосовувати Етичний кодекс медичної сестри як стандарт поведінки медичної сестри.ФІЛОСОФІЯ, ТЕОРІЯ, СУТЬ СЕСТРИНСЬКОЇ СПРАВИ. СЕСТРИНСЬКА ЕТИКА ТА ДЕОНТОЛОГІЯ. ОСНОВНІ ПОТРЕБИ ЛЮДИНИ
— потребу філософського осмислення сестринської практики для подальшого прогресу в сестринській справі; — основні поняття філософії сестринської справи: пацієнт, сестринська справа,… — суть сучасних моделей сестринської справи;Клятва Флоренс Найтінгейл
Я буду утримуватись від усього отруйного та шкідливого і ніколи свідомо не використаю і не призначу ліків, які можуть завдати шкоди. Я зроблю все, що у моїх силах, щоб підтримувати і підвищувати рівень моєї… Я буду зберігати у таємниці всю особисту інформацію, яка опиниться у моєму розпорядженні під час роботи з пацієнтами…КОНТРОЛЬНІ ПИТАННЯ
а) чесноти; б) обов'язків; в) деонтології;Потреби людини, їх класифікація.
Дайте характеристику потреб людини.
1— в; 2— б; 3— б; 4— ґ; 5— в; 6— б, в. Ситуаційні задачі Взаємини між медичними працівниками і пацієнтамиМИСТЕЦТВО СПІЛКУВАННЯ В МЕДСЕСТРИНСТВІ. НАВЧАННЯ В СЕСТРИНСЬКІЙ СПРАВІ. ПОНЯТТЯ ПРО СЕСТРИНСЬКИЙ ПРОЦЕС
Після вивчення теми студент має: Знати: — спілкування як ефективний засіб допомоги пацієнтові в адаптації до змінДесять порад до терапевтичного спілкування
2. Дивіться пацієнтові в обличчя, знайдіть його очі, доброзичливо… 3. Користуйтеся вийнятково позитивною інтонацією вашого голосу.II етап — визначення мети, планування змісту і методу навчання
— "результат": що має зробити, уміти, знати; — "критерії часу": межа часу, дата, інтервал часу. — "умови": самостійно або за допомогою чого (пристосування — милиці, "ходунки"; інструктор).Аналіз та синтез отриманих даних
Проблеми існують: так/ні так/ні так/ні
Проблеми якої групи пацієнт вважає найбільш вагомими? (У відповідній графі поставити: 1,2,3) Бажання пацієнта вирішити свої проблеми: так/ні
Сестринський діагноз____________._____________________________________________Узгодження з паці-
єнтом: так/ні
Для вирішення проблем пацієнта слід (підкреслити):
1. Ініціювати самодопомогу та самодогляд
2. Залучити до співпраці: родину/друзів
Аналіз та синтез отриманих даних
Проблеми якої групи пацієнт вважає найбільш вагомими? (У відповідній графі поставити: 1, 2, 3) Бажання пацієнта вирішити свої проблеми: так/ні Сестринський діагноз_________________________________________________________… Для вирішення проблем пацієнта слід (підкреслити):План навчання пацієнта
Протокол проведення первинної та поточної оцінки навчання пацієнта Дата Час, год Оцінка Коментарі Підпис … 11:00 М.Я. користується милицею за допомогою…КОНТРОЛЬНІ ПИТАННЯ
а) формальні; б) потенціальні; в) неформальні;НФЕКЦІЙНА БЕЗПЕКА. ІНФЕКЦІЙНИЙ КОНТРОЛЬ. САНІТАРНО-ПРОТИЕШДЕМІЧНИЙ РЕЖИМ ЛІКУВАЛЬНО-ПРОФІЛАКТИЧНИХ ЗАКЛАДІВ
— поняття інфекційної безпеки; — визначення і масштаб проблем внутрішньолікарняної інфекції; — способи передачі інфекції;Умови безпеки медичної сестри на робочому місці
• медична шапочка; • одноразові гумові рукавички; • маска марлева чотиришарова або респіратор;Класифікація відходів лікувально-профілактичного закладу та особливості дій медичного персоналу
• палатних відділеннях (крім інфекційних, шкірно-венерологічних, фтизіатричних, мікологічних); • адміністративно-господарських приміщеннях; • центральних харчоблоках, буфетах відділень (крім інфекційних, шкірно-венерологічних, фтизіатричних, мікологічних); …Ю
СЧ1
М
ГСТ 42-2L-2-85
Таблиця 4. Хімічний метод стерилізації (розчин хімічних препаратів)
| Стерилізуючий агент | Режим, стерилізації | Застосування | Умови стерилізації | Термін збереження | Обладнання | |
| Робоча температура, °С | Експозиція, хв | |||||
| Розчин перекису водню 6 % | 18_ 50 | 360— 180 | Для виробів з полімерних матеріалів, гуми, скла, корозійностійких металів | При повному зануренні виробу в розчин на час стерилізаційної експозиції, після чого його необхідно промити стерильною водою. Зберігати в стерильній ємності (стерилізаційна коробка), яка вистелена стерильною пелюшкою | 3 доби | Закриті ємності зі скла, пластмаси або покриті емаллю без пошкодження |
| Розчин дезоксон-І 1 % (за надоцто-вою кислотою) |
Інфекційна безпека, інфекційний контроль. Санітарно-протиепідемічний режим
Наказ МОЗ України
"Про організацію та проведення заходів по боротьбі з педикульозом"
N38 від 28.03.94 р.
(Витяг)
3. Організація та проведення протипедикульозних заходів
З метою виявлення вогнищ педикульозу в плановому порядку проводяться огляди різних контингентів населення силами таких груп медпрацівників:
1. Всього населення — при проведенні диспансерних та профілактичних оглядів (кабінет долікарського огляду, КІЗ) та при кожному зверненні про меддопомогу, в тому числі при оформленні планової госпіталізації, обслуговуванні викликів вогнищ інфекційних захворювань та інше.
2. Дітей, що відвідують дитячі дошкільні установи — щоденно медперсонал разом з вихователями.
3. Учнів шкіл-інтернатів — щотижня перед і після кожного відвідування родини — медперсонал установи разом з вихователями.
4. Учнів загальноосвітніх шкіл та профтехучилищ після кожних канікул; за показаннями вибірково — медперсоналу та вчителів.
5. Дітей, що проживають у будинках малюка, дитячих будинках, спецсанаторіях та інше, — при надходженні, пізніше — щотижня в дні купання та при виписуванні — медперсонал, із залученням вихователів. Огляду підлягає також і обслуговуючий персонал.
6. Дітей, що від'їжджають в оздоровчі табори, санаторії для навчання — комісійно педіатром та представниками дезстанцій, щотижня в період перебування, перед поверненням з нього, під час профоглядів.
7. Осіб, при прийомі на лікування в стаціонарі, будинки для осіб похилого віку, інтернати та інші спеціальні медичні установи — медперсонал приймального покою, протягом лікування — кожні 7—10 днів та при виписці — медперсонал відділень.
8. Колективів, що формуються з оргнабору, переселенців, студентських загонів — перед виїздом до місця роботи та при поселенні — медпрацівники, що обслуговують названі контингенти за рішенням місцевих органів охорони здоров'я.
При проведенні оглядів на педикульоз реєстрацію людей, у яких він виявлений, здійснюють у журналі обліку та реєстрації інфекційних захворювань (ф. 060). Обліку підлягають особи, у яких при огляді вперше виявлені як життєздатні, так і нежиттєздатні воші в той же день з подальшим направленням екстреного повідомлення — Іф. 058) у відповідному порядку.
4. Профілактичні та винищувальні заходи
З метою попередження завошивленості та її поширення в сім'ї або колективі проводяться профілактичні, гігієнічні заходи, які передбачають: регулярне миття тіла — не менше 1 разу на 7—10 днів, зміну білизни в цей же термін або в міру забруднення з зідповідним пранням, щоденне розчісування волосся, систематичне очищення верхнього одягу, головних уборів, постелі, дотримання чистоти.
При виявленні вошей на будь-якому ступені розвитку (яйце, личинка, доросла воша) дезінсекцію проводять одночасно, знищуючи воші безпосередньо як на голові, тілі людини, так і на його білизні, одязі та інше (протягом 1 доби).
Дезінсекцію завошивлених осіб проводять силами медперсоналу, що здійснює огля-хк, або спеціально виділеними для цієї мети особами:
1) у медичних установах — медперсоналом цих установ.
2) в організованих дитячих установах — медперсоналом цих установ.
Забороняється відмовляти у госпіталізації по основному захворюванні через педи-кульоз.
Допускається проведення обробки завошивленого вдома після вичерпного інструктажу щодо застосування педикулоцидів, правил техніки безпеки та особистої гігієни з подальшим контролем якості обробки дезпідрозділами.
Контроль якості дезобробки проводять дезпідрозділи санепідемстанцій або дезстан-ції до повної ліквідації вогнища.
Особливу увагу слід звернути на осіб з "хронічних вогнищ" (неодноразова реєстрація педикульозу протягом року) та "тривало активних" вогнищ (протягом місяця педи-кульоз не ліквідовано).
Дезінсекційні заходи боротьби з вошами включають механічний, фізичний та хімічні методи боротьби.
Механічний метод звільнення від вошей та їх яєць проводиться шляхом вичісування гребенем, обстригання або гоління. Волосся збирається на папір і спалюється.
Перед вичісуванням волосся промивається теплим 5—10 % розчином столового оцту, голова зав'язується хусткою або рушником, експозиція ЗО хвилин — 1 година. Після цього полегшується вичісування яєць вошей.
При хімічному методі боротьби використовуються такі засоби:
1. 0,15 % водна емульсія карбофосу (витрата препарату на 1 особу становить 10— 50 мл; експозиція 20—ЗО хвилин).
2. 20 % водно-мильна суспензія (емульсія) бензилбензоату (10—30 мл; експозиція 20—30 хвилин).
3. 10 % водна мильно-гасова емульсія (10—50 мл; експозиція ЗО хвилин — 1 година).
4. 50 % водна мильно-сольвентова емульсія (ЗО—50 мл; експозиція ЗО хвилин).
5. Лосьйон "Нітифор" (Угорщина) 50—60 мл, експозиція 40 хв.
6. Анти-Ш (Польща), 1 мл; експозиція 5 хв.
7. Препарат "Лонцид" (ЗО—50 мл; експозиція ЗО хв).
Крім того, пропонуються нові перспективні педикулоциди: локодин, педикулін, пе-дикрин, нітилон, опофос, перфолон та інші.
При відсутності вищезгаданих засобів можна використовувати порошок піретруму (15 г при експозиції не менше 2 годин).
Після обробки педикулоцидами волосся промивають столовим оцтом, потім проводять вичісування яєць вошей. Із фізичних методів обробки використовують чищення речей, обробку високою температурою (кип'ятіння, прогладжування або камерний спосіб обробки).
Завошивлену білизну кип'ятять у 2 % розчині кальцинованої соди протягом 15 хвилин, прасують з обох боків, звертаючи особливу увагу на шви, зборки, зморшки та інше. За епідпоказанням проводять камерну обробку постільних речей, згідно з відповідною інструкцією. Для обробки одягу застосовують переважно камерний спосіб.
При необхідності повторну обробку роблять через 7—12 тижнів. При головному та платтяному педикульозі у вогнищах захворювань або в тих випадках, коли відсутні інші засоби, застосовують препарат бутадіон. При вживанні бутадіону кров людини набуває токсичних властивостей, які зберігаються на протязі 14 днів. Бутадіон призначають:
— дорослим після їжі по 0,15 г 4 рази на добу на протязі 2 діб;
— дітям до 4-х років застосування бутадіону заборонено;
— дітям від 4 до 7 років бутадіон призначають по 0,05 г 3 рази на добу на протязі 2 діб;
— дітям від 8 до 10 років бутадіон призначають по 0,08 г 3 рази на добу на протязі 2 діб;
— дітям старше 11 років бутадіон призначають по 0,12 г 3 рази на добу на протязі 2 діб.
При виявленні завошивленості, окрім дезінсекції, проводять санітарну обробку людини, зміну натільної та постільної білизни, а також обробку контактних.
Обробка педикулоцидами дітей до 5 років, вагітних жінок, матерів-годувальниць, людей з пошкодженою шкірою, тяжкохворих заборонена. У цих випадках доцільно використовувати механічний засіб звільнення від вошей.
9. Перелік протипедикульозних засобів з вказівками щодо їх виготовлення і застосування
1. Карбофос — застосовується у вигляді 0,15 % водної емульсії. Для виготовлення 1 л 0,15 % водної емульсії беруть 3 мл 50 % емульгуючого концентрату карбофосу і розводять його віл води кімнатної температури. Препарат діє на всіх стадіях розвитку вошей. Застосовується виключно медичними працівниками. Норма використання на обробку 10—50 мл, експозиція — ЗО хвилин.
2. Бензилбензоат — застосовується у вигляді 20 % водно-мильної суспензії або 20 % емульсії. Для виготовлення 100 мл 20 % водно-мильної суспензії бензилбензоату беруть 2 мг мила (зеленого або господарського подрібненого), розводять в 78 мл теплої води, потім додають 20 мл бензилбензоату, ретельно розмішують. Отриману суспензію наносять на волосся. Використовується медичними працівниками, через аптечну мережу реалізується за рецептами. Норма використання на 1 обробку 10—ЗО мл, експозиція — 30 хвилин.
3. Водна мильно-гасова емульсія — застосовується у вигляді 10 % емульсії. Для її виготовлення до 50 г рідкого мила (або твердого, попередньо розтопленого на водяній бані) при постійному перемішуванні додається невеликими порціями 450 г гасу (можна хлорованого). Отриманий концентрат у кількості 100 г розчиняється в 900 мл теплої води. Норма використання на 1 обробку — 10—50 мл, експозиція — ЗО хвилин, 1 година.
4. Мильно-сольвентова емульсія — використовується у вигляді 50 % емульсії, яка готується з рівних частин мильно-сольвентової пасти і води (50—60 %), при змішуванні яких утворюється однорідна маса. Необхідно проводити повторну обробку через 7—10 днів. Норма використання на 1 обробку 30—50 мл, експозиція — ЗО хвилин.
5. Лосьйон "Нітифор" (Угорщина) — препарат фабричного виготовлення, норма використання на 1 обробку ЗО—50 мл, експозиція — 30 хвилин.
Спосіб застосування усіх вищезгаданих препаратів полягає в наступному: на волосся наносять необхідну кількість препарату (в залежності від густоти та довжини волосся), зав'язують голову поліетиленовою хусткою і рушником, витримують відповідний час, згідно з інструкцією, промивають проточною водою з милом або шампунем. Після нього на волосся наносять теплий 5—10 % столовий оцет або оцтову кислоту, зав'язують поліетиленовою хусткою і рушником, витримують ЗО хвилин, полощуть у проточній воді, після чого вичісують густим гребенем загиблі воші та їх яйця — "гниди".
| Закінчення табл. | ||
| Торговельна назва препарату | Форма випуску | Показання до застосування |
| Хлоргексидин біглюконат | Розчин у флаконах | Хірургічне оброблення рук та операційного поля |
| Протипедикульозні засоби | ||
| Локодин | Флакони | Знищення головних та лобкових вошей |
| Дезоцид | Флакони | Знищення головних та лобкових вошей |
| Пара Плюс | Аерозольний флакон | Знищення головних вошей, у т.ч. гнид |
| Спрагаль | Аерозольний флакон | Протискабіозний засіб |
| Нітифор | Лосьйон у флаконах | Знищення головних вошей |
| Педилін | Шампунь, емульсія | Знищення головних та лобкових вошей |
Наказ МОЗ України
"Про вдосконалення організації медичної допомоги хворим
на ВІЛ-інфекцію/СНІД"
N120 від 25.05.2000 р.
(Витяг)
2.5. Забезпечити:
організацію надання невідкладної медичної допомоги ВІЛ-інфікованим та хворим на СНІД у всіх лікувально-профілактичних закладах;
усі лікувально-профілактичні заклади аптечками для надання термінової медичної допомоги медичним працівникам та технічному персоналу;
уведення у всіх лікувально-профілактичних закладах форми облікової звітності № 108-01/1 "Журнал реєстрації аварій при наданні медичної допомоги ВІЛ-інфікованим та роботі з ВІЛ-інфікованим матеріалом".
Інструкція
з профілактики внутрішньолікарняного та професійного зараження ВІЛ-
інфекцією (затверджено Наказом МОЗ України № 120 від 25.05.2000 р.)
(Витяг)
Кожен, хто звертається за медичною допомогою, повинен розглядатися як потенційний носій вірусу імунодефіциту людини. Відповідно кожне робоче місце медичного працівника забезпечується засобами попередження передачі вірусу імунодефіциту людини від можливого вірусоносія або хворого на СНІД іншим пацієнтам, медичному і технічному персоналу.
нфекційна безпека, інфекційний контроль. Санітарно-протиепідемічний режим
1. Загальні положення
1.2. Робочі місця лікувально-профілактичних медичних закладів забезпечуються інструктивно-методичними документами, аптечками для проведення термінової профілактики при аварійних ситуаціях (додаток 1), необхідним набором медичного інструментарію для одноразового використання, дезінфекційними засобами для проведення знезараження.
1.3. Медичний інструментарій, а також посуд, білизна, апарати та ін. забруднені кров'ю, біологічними рідинами за винятком сечі, слини, випорожнення у зв'язку з невеликою кількістю вірусів, що практично унеможливлює інфікування (надалі — біологічні рідини), та речі, які забруднені слизом, відразу після використання підлягають дезінфекції, згідно з вимогами нормативної документації. Режим знезараження аналогічний тим, які використовуються для профілактики знезараження вірусними гепатитами.
2. Профілактика при наданні медичної допомоги хворим, роботі з біоматеріалом 2.1. Медичні працівники зобов'язані бути обережними під час проведення маніпуляцій з ріжучим та колючим інструментом (голками, скальпелями, ножицями і т. ін.).
Для уникнення поранень після використання шприців голки з них не знімають до дезінфекції. Перед занурюванням шприца з голкою в дезрозчин виймають тільки поршень.
Бригади швидкої та невідкладної допомоги для збору використаних шприців забезпечуються ємкістю з матеріалу, який не проколюється.
2.2.3 метою уникнення поранень забороняється використовувати для взяття крові та інших біологічних рідин скляні предмети з відбитими краями.
2.3. При маніпуляціях, які супроводжуються порушенням цілісності шкіри і слизових оболонок, при розтині трупів, проведенні лабораторних досліджень, обробці інструментарію і білизни, прибиранні і т. ін. медичні працівники та технічний персонал користуються засобами індивідуального захисту (хірургічними халатами, гумовими рукавичками, масками, а в разі потреби — захисним екраном, непромокальними фартухами, нарукавниками, окулярами). Ці дії дають змогу уникнути контакту шкіри та слизових оболонок працівника з кров'ю, тканинами, біологічними рідинами пацієнтів.
Перед надіванням гумових рукавичок шкіру біля нігтей слід обробити 5 % спиртовим розчином йоду.
2.4. Медичні працівники з травмами, ранами на руках, ексудативними ураженнями шкіри рук, які неможливо закрити лейкопластиром або гумовими рукавичками, звільняються на період захворювання від безпосереднього медичного обслуговування хворих і контакту з предметами догляду за ними.
2.6. Будь-які ємкості з кров'ю, іншими біологічними рідинами, біоматеріалами (тканинами, шматочками органів тощо) відразу на місці взяття щільно закриваються гумовими або пластмасовими корками.
2.7. У лікувальних закладах для забезпечення знезараження при випадковому витіканні рідини кров та інші біоматеріали транспортуються в штативах, покладених в контейнери, бікси або пенали, на дно яких укладається чотиришарова суха серветка.
2.8. Транспортування проб крові та інших біоматеріалів з лікувальних закладів до лабораторій, які розташовані за межами цих закладів, здійснюється тільки в контейнерах (біксах, пеналах), що унеможливлює випадкове або навмисне відкриття кришок під час їх перевезення (замок, пломбування, заклеювання місць з'єднання лейкопластиром). Ці контейнери після розвантаження обробляють дезрозчинами. Оптимальною є доставка в сумках-холодильниках.
2.9. Не допускається транспортування проб крові та інших біоматеріалів у картонних коробках, дерев'яних ящиках, поліетиленових пакетах.
2.10. Не допускається вкладання бланків направлень або іншої документації в контейнер чи бікс.
3. Профілактика при пораненнях, контактах з кров'ю, біологічними рідинами та біоматеріалами ВІЛ-інфікованого чи хворого на СНІД пацієнта
3.1. Якщо контакт з кров'ю, біологічними рідинами чи біоматеріалом супроводжувався порушенням цілісності шкіри (уколом, порізом), то потерпілий повинен:
• зняти рукавички робочою поверхнею усередину;
• видавити кров із рани;
• ушкоджене місце обробити одним із дезінфектантів (70 % розчином етилового спирту, 5 % настойкою йоду при порізах, 3 % розчином перекису водню);
• ретельно вимити руки з милом під проточною водою, а потім протерти їх 70 % розчином етилового спирту;
• на рану накласти пластир, надіти напальчник;
• при потребі продовжувати роботу, одягти нові гумові рукавички;
• терміново повідомити керівництво лікувально-профілактичного закладу про аварію для реєстрації та проведення екстреної профілактики ВІЛ-інфекції.
3.2. У разі забруднення кров'ю, біологічними рідинами, біоматеріалами без ушкодження шкіри:
• обробити місце забруднення одним із дезінфектантів (70 % розчином етилового спирту, 3 % розчином перекису водню, 3 % розчином хлораміну);
• промити водою з милом і вдруге обробити спиртом.
3.3. У разі потрапляння крові, біологічних рідин, біоматеріалу на слизові оболонки:
• ротової порожнини — прополоскати 70 % розчином етилового спирту;
• порожнини носа — закапати ЗО % розчином альбуциду;
• очі — промити водою (чистими руками), закапати ЗО % розчином альбуциду. Для обробки носа і очей можна використовувати 0,05 % розчин перманганату калію.
3.4. Для зниження вірогідності професійного зараження ВІЛ-інфекцією:
• при підготовці до проведення маніпуляцій ВІЛ-інфікованому медичний персонал повинен переконатися в цілісності складу аптечки;
• здійснювати маніпуляції в присутності іншого спеціаліста, який може в разі розриву гумової рукавички чи порізу продовжити ташжашія медичної макшуляпд;
• не терти руками слизові оболонки.
У разі попадання крові, біологічних рідин, біоматеріалу на халат, одяг:
• одяг зняти і замочити в одному з дезрозчинів;
• шкіру та інших ділянок тіла при їх забрудненні через одяг протерти 70 % розчином етилового спирту, а потім промити водою з милом і повторно протерти спиртом;
• забруднене взуття дворазово протерти ганчіркою, змоченою у розчині одного з дезінфекційних засобів.
4. Реєстрація аварій, нагляд за потерпілими та заходи до попередження професій-
4 А. В усіх лікувально-профілактичних закладах, ведеться форма 108-01/1 реєстрації аварій при наданні медичної допомоги ВІЛ-інфікованим та роботі з ВІЛ-інфікованим матеріалом" (додаток 2). Аварією слід вважати уколи, порізи, забруднення слизових та шкірних покривів кров'ю та іншими біологічними рідинами.
Додаток 1
до пункту 1.2 Інструкції з профілактики внутрішньолікарняного та професійного зараження ВІЛ-інфекцією Склад аптечки для надання термінової медичної допомоги медичним працівникам та технічному
персоналу лікувально-профілактичних закладів (далі — аптечка) Аптечкою укомплектовується кожний підрозділ лікувально-профілактичного за-■иаду.
Склад аптечки:
• Напальчники із розрахунку 1—2 на кожного працівника;
• Лейкопластир — 1 котушка;
• Ножиці — 1 штука;
• Перманганат калію у наважках по 0,05—3 шт;
• Ємкість для розведення перманганату калію з маркіруванням на 1 літр;
• Спирт етиловий 70 % 50 мл;
• Тюбик-крапельниця з ЗО % розчином альбуциду — 1—2 шт.;
• 5 % спиртовий розчин йоду;
• 3 % розчин перекису водню;
• Рукавички гумові — 3 пари;
• Наважки деззасобів:
хлорамін 30,0
хлорцин 30,0
по 3 шт. кожної (зберігати окремо);
• Ємкість для розведення деззасобів — 1 шт.
Загальні заходи безпеки

Пам'ятайте: основний ризик зараження виникає при контакті з кров'ю та її продуктами:
1. Будьте особливо обережні з голками та гострим інструментарієм (мал. 6).
2. Повідомляйте про будь-які випадки, навіть незначні.
3. Накладайте на порізи та подряпини пов'язку, що не промокає.
4. Носіть захисний одяг — халати, одноразові рукавички та фартухи — при виконанні сестринських процедур.
5. Під час прибирання пролитих крові,- сечі та Мал. 6. Профілактика ви-калу носіть халат, пластиковий фартух та рука-
[ ■а.ткового уколу голкою: вички. Продезінфікуйте це місце паперовими
а — неправильне наді- рушниками, змоченими в певному дезінфекцій-звння ковпачка на голку; ному розчині (ЗО хв).
— правильне надівання § Забруднені кров'ю білизну, матеріали одно-жгзпачка на голку разового використання, включно рукавички,
фартухи, паперові тканини, вату і т. ін., необхід-
жз відправити на спалювання в подвійних мішках, що промарковані наклей-шяо"Небезпека гепатиту — на спалювання".
7. Завжди мийте руки після контакту з пацієнтом.
Заходи безпеки
• 70 % розчин етилового спирту 100мл; • 5 % спиртовий розчин йоду; • перманганат калію (розчин готують перед використанням);Код форми за ЗКУД Код закладу за ЗКПО
№ п/п Дата та час аварії Характер …ЕГО РОЗЧИНУ.
3. У їдальнях вологе прибирання проводити 3 рази на день (щоразу після споживання їжі) з 1 % розчином хлораміну: — посуд вимити двічі за температури 45—50 °С з додаванням харчової соди зве… — харчові відходи зберігати в закритих відрах;. .
Знезараження рук медичної сестри перед проведенням ін'єкції
Підготувати: мило господарське, шкірний антисептик, рушник. Послідовність дій
1. Перед збиранням шприца і виконанням ін'єкції підготувати руки; нігті мають бути коротко зрізані, без лаку.
2. Руки вимити під проточною водою господарським милом (дворазове намилювання) і просушити рушником.
3. Перед проведенням внутрішньовенної ін'єкції руки обробити шкірним антисептиком, особливо нігтьові ложа (мал. 8).
Правила підготовки стерильного стола до роботи в маніпуляційному кабінеті
Підготувати: стерильний бікс з білизною — 2 простирадла, клейонка, пінцети — 2, затискачі (цапки) — 4, 70 % розчин етилового спирту. Послідовність дій
1. Відкрити стерильний бікс.
2. Знезаразити руки (гумові рукавички).
3. За допомогою пінцета, що занурений на 3/4 довжини в дезінфекційний розчин, взяти з бікса індикатор стерильності і перевірити якість стерилізації.
4. За допомогою пінцета, який був у дезрозчині, дістати з бікса 2 стерильних пінцети.
5. За допомогою двох стерильних пінцетів із бікса дістати клейонку і накрити стіл. Клейонка потрібна для того, щоб простирадла не розстерилізува-лись, якщо інструментарій вологий.
6. За допомогою пінцетів вийняти з бікса одне простирадло, розправити його на простягнутих руках у 2 шари і накрити маніпуляційний стіл (краї мають звисати на 20—ЗО см від його панелі з усіх боків).
7. Узяти друге простирадло і покласти його у 4 шари так, щоб передні краї простирадла на 8—10 см опускалися від панелі стола і вільно відгорталися. Два шари верхнього простирадла мають бути згорнуті у валик (гармошкою) на дальньому краї стола. Це потрібно для того, щоб згодом закрити розкладений на столі інструментарій, лотки, перев'язувальний матеріал. Затискачі закріпити на кутах переднього краю верхнього шару простирадла, покриття на задніх кутах стола затиснути також двома затискачами так, щоб скріпити верхні та нижні шари.
Отже, стерильний стіл накритий так: знизу стерильний шар клейонки, 4 шари стерильних простирадл, зверху — 2 шари стерильного простирадла.
8. На стіл в окремому порядку і в кількості залежно від маніпуляції, операції розкласти інструментарій та інший необхідний матеріал.
9. Після накривання стерильного стола прикріпити етикетку, на якій зазначити дату, час накривання і поставити свій підпис.
10. Стерильний лоток накрити стерильною серветкою, що складена в 4 шари. Під два верхніх шари серветки покласти корнцанг або пінцет для роботи зі стерильним столом; якщо стерильний лоток використовуватимуть для виконання ін'єкцій — під верхній шар серветки покласти ватні кульки (марлеві кульки), під нижній — шприц з голкою.
Примітка: робочий пінцет, яким необхідно брати зі стерильного стола, має бути на стерильному лотку, що прикритий пелюшкою; використання стерильного стола допускається протягом 6 год, стерильного пінцета — 3 год.
Знімання використаних рукавичок, халата, маски
Послідовність дій
А. Знімання рукавичок
1. Зробити відворот на лівій рукавичці пальцями правої руки, торкаючись лише зовнішнього боку.
2. Зняти рукавичку з лівої руки, вивертаючи її навиворіт і тримаючи за відворот. Тримати її в правій руці.
3. Узяти праву рукавичку лівою рукою за відворот із внутрішнього боку.
4. Зняти рукавичку з правої руки, вивертаючи її навиворіт: ліва рукавичка опиниться всередині правої.
5. Помістити рукавички у дезінфекційний розчин (якщо вони багаторазо-зого використання) або викинути їх у ємність, яка не проколюється.
Б. Знімання халата
1. Зняти халат спочатку з однієї руки, торкаючись лише нижньої частини рукавів.
2. Зняти халат з другої руки, торкаючись до нього ізсередини і вивертаючи навиворіт.
3. Помістити халат у клейончастий мішок; халат одноразового використання помістити в дезрозчин, потім викинути.
В. Знімання маски
1. Зняти маску, торкаючись тільки до зав'язок.
2. Помістити маску одноразового використання у дезінфекційний розчин, потім викинути (маску багаторазового використання покласти в клейончастий мішок).
Можливі проблеми пацієнта
План сестринського догляду
Інфекційна безпека, іі Відділення_ № палати Дата Проблема Мета Сестринські втручання Страх перед…КОНТРОЛЬНІ ПИТАННЯ
а) 1% розчин хлорного вапна; б) 10 % розчин хлорного вапна; в) 1 % розчин хлораміну;Задача З
Ви — медична сестра, лікуєтесь амбулаторно. Вам призначені внутрішньовенні ін'єкції. Чим має обробити руки медична сестра перед ін'єкцією?
Задача4
Перед роботою в перев'язувальній молодша медична сестра провела вологе прибирання підлоги без застосування деззасобів. Що має зробити медична сестра?
Задача5
Ви — медична сестра очного відділення. У декількох пацієнтів з'явилися гнійні виділення з очей. Ваша тактика.
Задача 6
Ви — старша медична сестра хірургічного відділення. У пацієнта після операції апендектомії на 3-й день поставлено діагноз перитоніту. Ваша тактика.
Задача7
Ви — медична сестра операційного блока. При зніманні використаних рукавичок торкнулися незахищеними пальцями робочої поверхні відпрацьованої рукавички. Ваші дії.
Відповіді на ситуаційні задачі
Задача 1
Переконати пацієнтку в необхідності провітрювання і провітрити палату.
Задача 2
УФ-бактерицидний опромінювач закритого типу.
Задача З
Задача4 Запросити молодшу медичну сестру провести вологе прибирання із застосуванням… Задача5Задача 7
Відбулася контамінація шкіри незахищених пальців. Необхідно: рукавички утилізувати, шкіру обробити шкірним антисептиком на спиртовій основі, починаючи з кон-тамінової поверхні, змінюючи серветки.
Тема IV
ТИПИ ЛІКУВАЛЬНО-ПРОФІЛАКТИЧНИХ ЗАКЛАДІВ. ЛІКУВАЛЬНО-ОХОРОННИЙ РЕЖИМ ЛІКУВАЛЬНО-ПРОФІЛАКТИЧНИХ ЗАКЛАДІВ. ПРИЙМАННЯ ПАЦІЄНТА ДО СТАЦІОНАРУ
— поняття: лікувально-охоронний режим, його елементи і значення для пацієнта; — види режимів рухової активності; — обладнання і функції приймального відділення;ИХ ЗАКЛАДІВ.
СКЛАДІВ. ЕАРУ
вменти і значення для па-КОНТРОЛЬНІ ПИТАННЯ
а)медична сестра приймального відділення ) лікар;Під час госпіталізації тяжкохворого медична сестра приймального відділення
а) транспортувати пацієнта в реанімаційне відділення; б) почати надавати невідкладну долікарську допомогу; в) негайно визвати чергового лікаря;Г) № 38; ґ) № 4?
19. Який розчин карбофосу використовують для оброблення волосся пацієнта:
а) водний 1 %;
б) спиртовий 15 %;
в) спиртовий 0,5 %;
г) водно-емульсійний 0,3 %; ґ) водно-емульсійний 0,15 % ?
20. Яким розчином змочують волосся для видалення гнид:
а) хлоридної кислоти —2 %•,
б) мурашиної кислоти 0,5—1 %;
в) оцтової кислоти 1—3 %;
г) сульфатної кислоти 0,1—0,2 %; ґ) оцтової кислоти 10—15% ?
21. Що має робити медперсонал з одягом пацієнта, в якого виявлений педикульоз:
а) віддати родичам;
б) здати в пральню; в)спалити; г) здати в гардеробну; ґ) здати в дезкамеру?
Який розчин використовують для кип'ятіння білизни
б) 3 % хлораміну; в) перекису водню; г) 0,5% кальцинованої соди; ґ) 2% кальцинованої соди?Перелічіть медичну документацію приймального відділення.
Які шляхи госпіталізації пацієнта в стаціонар ви знаєте?
Як запобігти утворенню пари при підготовці гігієнічної ванни?
1 — б; 2 — г; 3 — в; 4 — б; 5 — б, в; 6 — 1 — а, б, в, 2 — г; 7 — г; 8 — ґ; 9 — г; 10 — ґ; 11 — ґ; 12 — г; 13 — ґ; 14 — а; 15 — в; 16 — ґ; 17 — в;… Ситуаційні задачі Задача 1Задача 2
Тяжкохворий, що був доставлений у приймальне відділення (без супровідника), раптово помер. Що повинна зробити медична сестра?
Задача З
У відділення реанімації, минувши приймальне відділення, доставлено пацієнта у тяжкому стані. Він не має документів. Які дії медичної сестри щодо приймання пацієнта у цьому разі?
Задача 4
У приймальне відділення звернувся пацієнт, в якого на вулиці (неподалік від лікарні) з'явився біль у животі. Після огляду лікарем йому було надано необхідну допомогу та госпіталізовано. Яку документацію оформлюють на такого хворого?
Задача 5
Доставленому в приймальне відділення пацієнтові після надання допомоги стало краще. Спостерігаючи за його станом упродовж 2 год, лікар дійшов висновку, що до госпіталізації показань немає. Яку документацію оформлюють на такого хворого?
Відповіді на ситуаційні задачі
Задача 1
Задача 2 Повідомити чергового лікаря, викликати міліцію, померлого транспортувати в… ЗадачаЗЗадача 4
Журнал реєстрації, медичну карту хворого стаціонару.
Задача 5
Журнал надання невідкладної допомоги, довідку про надання невідкладної допомоги та рекомендації з подальшим зверненням до дільничного або сімейного лікаря.
|82
ТемаУ
БЕЗПЕЧНЕ ЛІКАРНЯНЕ СЕРЕДОВИЩЕ
БІОМЕХАНІКА ТІЛА, ПЕРЕМІЩЕННЯ ПАЦІЄНТА
■ Після вивчення теми студент має: Знати:Правила використання здорової біомеханіки тіла медичної сестри
1.Для рівномірного розподілення маси тіла та зменшення навантаження за поперековий відділ хребта розмістіть коліна трохи вище стегон. 2.КОНТРОЛЬНІ ПИТАННЯ
а) мікро-, макротравми; б) статичного і динамічного навантаження; в) катання на ковзанах і лижах;Які відділи хребта людини рухомі найбільше і страждають при найбільшій на-вантаженості?
1 — r; 2 — 6; 3 — б; 4 — t; 5 — в. 6. -CiMca. 7. Правильне положення.Задача З
Перерахуйте основні заходи, що запобігають падінню пацієнта.
Задача 4
Що визначає поняття "укласти пацієнта в правильне положення
Відповіді на ситуаційні задачі
Задача 1
Соціальний.
Задача 2
Нервове виснаження.
Задача З
Пацієнт не має ходити по вологій підлозі; на шляху переміщення не повинно бути жахних предметів. Пацієнт, який відчуває загальну слабкість і запаморочення, потре-бує обов'язкового супроводу. Для переміщення пацієнта з ліжка на каталку слід бути особливо обережним. Для самостійного переміщення пацієнта має бути забезпечене до-статнєосвітлення.
Задача 4
Положення, за якого спина випрямлена і виключені будь-які викривлення, напру-
ження, тиск, почуття дискомфорту.
Тема VI
ОСОБИСТА ГІГІЄНА ПАЦІЄНТА.
ПРОФІЛАКТИКА ПРОЛЕЖНІВ
Після вивчення теми студент має: Знати: — чинники ризику утворення пролежнів;Основні принципидогляду за пацієнтами з ризиком розвитку пролежнів
Наприклад, пацієнт перебуває в положенні лежачи на спині, узголів'я ліжка піднято. Необхідно під литкові м'язи підкласти подушку і зробити підпірку… 2. Наявність простирадла, яке застелено впоперек ліжка (для переміщення до… 226Б. Догляд за носовою порожниною
2. Обертальним рухом вийняти гніти. Примітка: можна спочатку закапати в ніс 1—2 краплі масла, потім виде лити… 1. При зрошуванні ротової порожнини слідкувати, щоб вода не потрапила в]А. Догляд за волоссям
2. Гребінь обробити з милом, волосся бажано заплести. Б. Догляд за вухами 1. Марлю змочити в мильному розчині і протерти зовнішній слуховий хід. 2. При сформуванні.сірчаних пробок змочити ватні гніти в розчині перекису водню і ввести в зовнішній слуховий хід на…В. Догляд за очима
2. Таким чином повторити протирання різними кульками. 3. Сухою кулькою протерти повіки в тому самому напрямку.КОНТРОЛЬНІ ПИТАННЯ
а) 10 % розчин камфорного спирту; б) 70 % розчин етилового спирту; в) 5 % розчин хлораміну;■■'.■■■■ і-;- ..
6. Постільну білизну пацієнтові замінюють:
а) 1 раз на 14 днів;
6) 1 раз на 7 днів;
в) 1 раз на день;
г) 1 раз на місяць; ґ) 1 раз на 3 дні.
7. Тяжкохворому постільну білизну замінюють:
а) 1 раз на тиждень;
б) 2 рази на день;
в) 1 раз на 2 тиж.;
г) у міру забруднення; ґ) 3 рази на день.
8. Пролежні у тяжкохворого при положенні лежачи на спині можуть утворитися в
и порожнини:
-
а) шиї;
б) стегон;
з) підколінної ямки; г) крижів; ґ) лопаток.
9. Положення пацієнта в ліжку може бути: активним, пасивним і
,
10. Для догляду за ротовою порожниною використовують__розчин натрію гідрокарбонату.
11. У пацієнта перелом лівої плечової кістки. На руку накладено гіпсову пов'язку. Як змінити пацієнтові сорочку?
12. У тяжкохворого, який тривалий час перебував у ліжку, у ділянці крижів т гвнлась болісна червона пляма. Що це таке і яких заходів необхідно вжити?
У ослабленого хворого після нічного і денного сну злипаються повіки і вії. Офтальмолога найближчими днями в лікарні не буде. Що робити в такому разі?
У пацієнта, який тривалий час перебуває на ліжковому режимі, з'явився неприємний запах з рота. У чому можлива причина? Як допомогти пацієнтові?
1— а; 2—а, ґ; 3— ґ; 4— б, г, а, в, ґ; 5— б; 6— б; 7— г; 8— г, ґ. 9.to. Вимушеним.ХАРЧУВАННЯ ТА ГОДУВАННЯ ПАЦІЄНТА
.
Після вивчення теми студент має: Знати:
— основи раціонального харчування;
— основні принципи лікувального харчування;
— характеристику основних лікувальних столів;
— організацію харчування пацієнтів у стаціонарі;
— види штучного харчування, показання до застосування, основні поживні розчини;
— можливі проблеми пацієнта, наприклад зниження апетиту, дефіцит знань про призначену дієту. Сестринські втручання.
Уміти:
— провести бесіду з пацієнтом і його родичами про суть призначеної дієти;
— здійснювати штучне харчування пацієнта (на фантомі). Володіти навичками:
— годування тяжкохворого з ложки та напувальниці;
— складання порціонної вимоги.
Стан здоров'я пацієнта, його самопочуття, ефективність і тривалість про-щесу одужання значною мірою залежить від правильно організованого, збалансованого і раціонального харчування. Основними принципами є повноцінність, різноманітність, помірність, ритм.
Харчування — важлива життєва потреба організму. Забезпечує людину енергією, матеріалом для побудови клітин. Раціональне харчування сприяє довголіттю і є важливою життєвою ланкою профілактики багатьох захворювань. Важливий елемент харчування — режим, під яким розуміють поєднання багатьох чинників раціонального і збалансованого харчування: дотримання дієтичних призначень (столів), проміжки між окремими прийомами їжі; важливе значення мають також об'єм порцій, смакові і фізичні якості їжі (температура, уміст кухонної солі, прянощів). Збудженню апетиту сприяють деякі умовні рефлекси, пов'язані не лише із часом споживання, а й запахом їжі, її зовнішнім виглядом, сервіруванням, а також створенням спокійної обстановки під час їди. Негативні емоції та різні подразники больового характеру можуть позбавити хворого апетиту. Під час роздавання їжі персонал повинен дотримувати чистоти рук, одягу. Посуд, столові прибори, підноси, засоби транспортування їжі мають бути бездоганними. Важливим аспектом медичної сестринської діяльності є консультування пацієнтів та їхніх родичів щодо раціонального дієтичного харчування, споживання окремих компонентів їжі.
Раціональне харчування (гасіопаііз — розумний) — це правильно організоване своєчасне постачання організму поживною їжею, що містить оптимальну кількість різних харчових речовин, які необхідні для життя, росту і розвитку організму, а отже, для зміцнення здоров'я і підвищення працездатності людини.
Для підтримки здоров'я людини потрібно споживати з їжею основні поживні речовини. Щоб одержати їх, необхідна різноманітна їжа. Але всі потреби людини в харчуванні не можуть бути задоволені продуктами, що належать до однієї групи. Продукти поділяють на п'ять основних груп: злаки, овочі, фрукти, м'ясні та молочні продукти. Продукти із зернових культур є основним джерелом вуглеводів, овочі і фрукти містять воду і є основним джерелом багатьох вітамінів, а молоко і м'ясо — основним джерелом білка і певних жирів (мал. 41).
На малюнку подано різні продуктові групи і відмінність у кількості зазначених для кожної групи порцій. При дотриманні цих норм людина включає у свою дієту всі основні поживні речовини. Звичайна дієта не містить жодних обмежень щодо уживання тих чи інших продуктів; вона містить збалансовану комбінацію всіх харчових груп.
Потреби людини можуть відрізнятися від тих, що вказані на малюнку. Це залежить від змінних величин, таких, як вік, захворювання, зріст і маса тіла, рівень активності, стать, схильність до алергії і смакові симпатії й антипатії.
Роль рідини в харчуванні.Людський організм втрачає рідину із сечею, калом, а також під час розмови, дихання, потовиділення, блювання і внаслідок розладу кишок.
Більшість людей мають випивати по 6—8 склянок рідини на день (ураховувати клімат, перші страви). Однак людині, що хворіє на серйозне захворювання, може бути запропоноване обмеження рідини, тоді як іншому може знадобитися збільшене споживання рідини.
Харчування, що призначають як лікувальний засіб, називають лікувальним, або дієтичним. Лікувальне харчування (дієтотерапія) — це харчування, яке задовольняє фізіологічні потреби в харчових речовинах, воно має терапевтично впливати на перебіг хвороби. Шляхом зміни складу їжі та кулінарного оброблення продуктів можна впливати на функціональний стан організму.
Лікувальне харчування побудоване на трьох основних принципах:
— щадіння — оберігання (фізичне, механічне, хімічне);
— коригування (збалансованість
щодо білків, жирів, вуглеводів, міне- ральних солей, уведення рідини, енер-гетичної цінності, режиму харчуван-, ня, оформлення страв, створення ; спокійного оточення); заміщення (до харчового раціо- ну вводять речовини, яких бракує ор-
ганізму).
В умовах ліжкового або напівліжкового режиму енергетичні потреби становлять приблизно ЗО—35 ккал/г, із них 60 % припадає на вуглеводи, 15 ?о — на білки, 25 % — на жири. Практично на 1 кг маси тіла припадає по
1 г білків і 5—6 г вуглеводів.
Залежно від характеру захворювання співвідношення білків, жирів та вуг-.везодів і набір харчових продуктів можуть змінюватися. Це стосується кіль-жості рідини (близько 1,5 л) та кухонної солі (10 г). При деяких захворюваннях дїста може бути засобом лікування. Розрізняють дієти від № 0 до № 15, розроблені в клініці лікувального харчування. Крім того, дієти №1,4, 5, 10 мають
декілька варіантів.
Відповідну дієту визначає лікар, який лікує, або лікар-дієтолог. На основі звїйірки призначених лікарем дієт постова медична сестра складає порційну жжмогу (прізвище пацієнтів та призначена дієта), яку передає старшій медичній сестрі та сестрі-буфетниці. Старша медична сестра складає загальний по-гттійник на відділення і передає в харчоблок. Буфетниця відповідає за зберігання деяких продуктів (хліб, сіль, цукор, вершкове масло), комплекти посуду, юггтя посуду із використанням мийних та дезінфекційних засобів. Роль ме-ллчної сестри полягає в точному дотриманні режиму харчування і доведенні до хожного пацієнта визначеної дієти. Згідно з директивними вказівками з дієтичного харчування МОЗ України, для лікувальних закладів встановлено ре-
247
жим чотириразового харчування (для деяких категорій пацієнтів, наприклад хворих на виразкову хворобу шлунка, до 5—6 разів). Варто знати, що на другу половину дня не має припадати понад ЗО % загальної енергетичної цінності добового раціону. Між окремим споживанням їжі перерва не має перевищувати 4 год, а між останнім вечірнім і першим ранковим — 10—11 год.
Харчування тагод
Найменувс
Години споживання їжі:
9—10 — сніданок 13—14 —обід 18—19 — вечеря
21 : ЗОхв — кефір
Основні принципи визначення кількості споживаної їжі виражені у відсотковому співвідношенні (на тарілці чотири види страв)
Пацієнт ледь доторкнувся до їжі — 0 % Повністю з'їдено одну страву — 25 % З'їдено половину (чи цілком дві страви) — 50 % З'їдено повністю три страви — 75 % З'їдено всю їжу — 100%
Столи лікувального харчування
Дієта № 1а
Показання: загострення виразкової хвороби протягом перших 8—10 днів лікування, при шлунково-кишковій кровотечі. Загострення гастриту з підвищеною секрецією. Опіки стравоходу.
Мета: максимальне щадіння шлунка шляхом усунення хімічних, механічних і термічних подразників.
Характеристика: виключаються речовини, що збуджують секрецію шлункового соку. їжу подають у рідкому та напіврідкому вигляді. Енергетична цінність обмежена головним чином за рахунок вуглеводів. Вживання кухонної солі обмежують.
Склад: білки — 80 г (тваринних не менш як 50 г), жири — 80—90 г, вуглеводи —200 г; енергетична цінність — 2000 ккал.
Режим: споживання їжі що 2—3 год невеликими порціями, на ніч — молоко або вершки (табл. 14).
Таблиця 14. Зразок меню дієти № 1а (1796 ккал)
| Найменування страв | Вихід, г | Найменування страв | Вихід, г |
| 1-й сніданок Яйця мішечком (2 шт.) Молоко (1 склянка) | 96 200 | Вечеря Яйця мішечком (1 шт.) Каша манна молочна | 48 300 |
| 2-й сніданок Кисіль фруктовий Молоко(1 склянка) | 180 200 | На ніч Молоко (1 склянка) |
| Найменування страв | Вихід, г | Найменування страв | Вихід, г |
| Обід Суп слизовий рисовий молочний М'ясне суфле парове Желе лимонне | 400 110 |25 | На весь день Цукор | |
| І Підвечірок і Відвар шипшини (1 склянка) (Молоко (1 склянка) | 180 200 |
Дієта№ 16
Характеристика: та сама, що і дієти № 1а, але додають сухарі з білого хліба, сухий бісквіт, сир у протертому вигляді, м'ясні та рибні парові… Склад: білки — 100г, жири — 100 г, вуглеводи — 300 г; енергетична цінність —… їтягом перших 8—10 днів острення гастриту з підви-І
| Найменування страв | Вихід, г | Найменування страв | Вихід, г |
| 1-й сніданок | Вечеря | ||
| Яйця мішечком (2 шт.) | Биточки морквяно-яблучні запече- | ||
| Каша гречана розсипчаста з | ні | ||
| вершковим маслом | Плов фруктовий (1/2 порції) | ||
| Чай з молоком | Сік яблучний | ||
| і 2-й сніданок | На ніч | ||
| і Яблука свіжі | Кисіль з чорносливу | ||
| і Обід | На весь день | ||
| ! Борщ вегетаріанський | Хліб з висівками безсольовий | ||
| 1(1/2 порції) | Цукор | ЗО | |
| М'ясо відварне | Масло вершкове | ||
| Картопля смажена | |||
| Компот зі свіжих фруктів | |||
| Підвечірок | |||
| Відвар шипшини (1 склянка) |
Дієта № 8 (при ожирінні)
Показання: ожиріння, за відсутності захворювань органів травлення, печінки та серцево-судинної системи, що потребують спеціальних режимів харчування.
Мета: вплив на обмін речовин для зменшення надмірної маси тіла.
Характеристика: обмеження калорійної їжі за рахунок вуглеводів і част-ково жирів, підвищений вміст білків. Овочі та фрукти в достатній кількості. Обмежують кухонну сіль, виключають смакові приправи, що збуджують апетит, помітно обмежують вільну рідину.
Склад: білки — 100—120 г, жири —. 60—70 г, вуглеводи — 180—200 г; енергетична цінність — 1800—2000 ккал. Вітамін С у підвищеній кількості.
Режим: часте споживання низькокалорійної їжі в достатній кількості (табл. 24).
Таблиця 24. Зразок меню дієти № 8 (1635 ккал)
| Найменування страв | Вихід, г | Найменування страв | Вихід, г |
| 1-й сніданок Сир кальцинований Морква тушкована Кава з молоком без цукру | 100 200 200 | Вечеря Риба відварена(судак) Рагу з овочів | 100 125 |
| 2-й сніданок Салат зі свіжої капусти без солі зі сметаною | На ніч Кефір | ||
| Обід Борщ вегетаріанський (1/2 порції) М'ясо відварне Горошок зелений без масла Яблука свіжі | 200 90 50 100 | На весь день Хліб житній | |
| Підвечірок Сир кальцинований Відвар шипшини (1 склянка) | 100 180 |
Заборонено споживати: кондитерські вироби, здобу, морозиво, гострі, пряні, копчені, солоні закуски і страви, перець, хрін, алкогольні напої.
Дієта № 9 (прицукровому діабеті)
Показання: цукровий діабет при відсутності ацидозу та супутніх захворювань внутрішніх органів.
Мета: створення умов, що підтримують позитивний вуглеводний баланс, запобігання порушенням жирового обміну.
Характеристика: обмеження вуглеводів, у меншій мірі жирів, підвищений вміст білків. Виключити вуглеводи, що легко засвоюються. Застосовувати
літотропні речовини. У раціоні має бути багато овочів. Обмежують сіль і про-дукти, багаті на холестерин. Кулінарне оброблення звичайне.
Склад: білки — 120 г, жири — 70 г, вуглеводи — 300 г; енергетична цін-
ність —2400 ккал.
Режим: споживання їжі 6 разів на день. Вуглеводи розподіляють на весь день. Через ЗО хв після ін'єкції інсуліну хворий мусить одержати їжу, що пестить вуглеводи. Пацієнтам, хворим на цукровий діабет у поєднанні із захворюванням інших органів, призначають комбіновану дієту (№ 9/5 або № 9/7 та ін.). Дієту 9/5 призначають при атеросклерозі й гіпертонічній хво-| робі (табл. 25).
Характеристика: калорійна їжа з підвищеним вмістом білків та вітаміни» помірним збільшенням жирів та вуглеводів. У достатній кількості молочні продукти, багаті на кальцій, рідина та кухонна сіль у межах норми. Дозволянні прянощі. Кулінарне оброблення звичайне, зі збереженням азотистих єкстри ктивних речовин.
Склад: білки — 120—140 г, жири — 100—120 г, вуглеводи — 500—550 и енергетична цінність — 800—4000 ккал. Вітаміни в підвищеній кількості.
Режим: споживання їжі 4—5 разів на день (табл. 28).
1и>ування та годуванж
Таблиця 28. Зразок меню дієти № 11 (2935 ккал)
| Найменування страв | Вихід, г | Найменування страв | вихід |
| 1-й сніданок Пудинг сирний Каша гречана розсипчаста з вершковим маслом | 130 90 | Вечеря Відварена риба, запечена з картоплею Морквяне пюре Чай з лимоном | 70/18М200 200 |
| 2-й сніданок Мус із кураги | На ніч Кефір | ||
| Обід Бульйон із пельменями Біфштекс смажений з овочами Компот із яблук | 70/150 200 | На весь день Хліб пшеничний Хліб з висівками Цукор Масло вершкове | 200 150 50 10 |
| Підвечірок Яйце мішечком Відвар шипшини | 48 200 |
Дієта № 12
Показання: захворювання нервової системи.
Мета: незбудливість нервової системи.
Характеристика: стіл змішаний з обмеженням гострих страв і приправ, а також збудливих речовин (міцний чай, кава, шоколад, алкогольні напої). За своїм хімічним складом дієта наближається до дієти № 15. Нині не застосовують, тому що залежно від характеру захворювання нервової системи і супутніх порушень інших систем і органів застосовують різні варіанти дієт № 5, 10, 15.
Дієта № 13 (при інфекційних захворюваннях)
Показання: гострі інфекційні процеси в гострому періоді (ангіна, грип); стан після операцій на статевих органах (у жінок); після апендектомії та гри-жорозтині на 2-у—3-ю добу, на 8—9-у добу після операцій на шлунку та дванадцятипалій кишці.
основної дієти у вигляді зигзагу можна періодично включати в раціон продукти, що містять кальцій (молоко).
Дієта № 15 (при захворюваннях у стадії одужання — реконвалесценції)
Показання: практично здоровим, перед виписуванням, за умови нормального стану органів травлення.
Мета: забезпечення харчування пацієнта згідно із фізіологічними нормами (раціональна дієта).
Характеристика: вміст білків, жирів та вуглеводів і енергетична цінність відповідають нормам харчування здорової людини, не зайнятої фізичною працею, вітаміни в підвищеній кількості. До раціону входять різноманітні продукти в будь-якому кулінарному обробленні. Виключають важко засвоювані жирні страви, жирне м'ясо, баранину, свинину, сало, здобне тісто. Прянощі допускають у помірній кількості. Кулінарне оброблення звичайне з раціональним збереженням вітамінів.
Склад: білки — 80—100 г, жири — 80—100г, вуглеводи — 400—500 г, енергетична цінність — 3000 ккал.
Режим: споживання їжі 4—5 разів на день.
При складанні будь-якої дієти враховують фізіологічні норми харчування і потреби в енергії й основних харчових речовинах для різних груп населення. Ці норми враховують основні фізіологічні показники, пов'язані зі статтю, віком, масою тіла, зростом, фізичним навантаженням.
Розвантажувальні дні
Спеціальні раціони часткового голодування, або розвантажувальні дні, призначають при різних захворюваннях, щоб розвантажити уражений хворобою орган. Через низьку енергетичну цінність розвантажувальних дієтичних раціонів їх варто проводити за умови дотримання хворими ліжкового режиму.
Контрастні дієти призначають для підвищення діурезу та посилення виведення з організму холестерину й інших продуктів обміну речовин, а також активації обмінних процесів та позитивної дії на реактивність організму.
Голодні дні без обмеження вживання рідини призначають при подагрі, ожирінні, гострих гастритах, інтоксикаціях.
При уремії застосовують дні голоду та спраги.
Розвантажувальне харчування проводять не довше ніж 1—3 дні та повторюють кожні 7—10 днів.
Контрастні дієти
кашу, додати 100 г цукру, 6 разів на день по 1 склянці компоту, 2 рази із І… Цукровий деньКонтроль за відвідуванням пацієнтів і передачею продуктів
Відвідувачів допускають у відділення до пацієнтів у відведені дні тижня івстановлені години. Медична сестра зобов'язана стежити, щоб: а) відвідувачі проходили у… Перевіряє передані продукти, що мають відповідати дієті пацієнта.Бланк "Меню-порційник" Меню-порційник на "_______"_____
200_р.
"Затверджую" Головний лікар_
(підпис)
| Номер страви | Назва страви | Номер дієти | Кількість порцій | Найменування й кількість продуктів | Маса готової продукції. | Прізвище кухаря | Оцінка страви | |||
| рис | масло вершкове | молоко | за нормою | фактично | ||||||
| Каша рисова молочна | 4 в, ь, | 50 г/ 1,0 кг | 5г/ 0,1кг | 100 г/ 2,D кг | 200 г |
Дієтсестра Бухгалтер_
(підпис) _ (підпис)
Годування пацієнта в ліжку з ложки та напувальниці
>
Показання: тяжкий стан, післяопераційний період. Послідовність дій
1. Перед подаванням їжі пацієнтам у палаті необхідно закінчити всі лікарські процедури, фізіологічні відправлення, прибирання палат, провітрити приміщення.
2. Вимити руки пацієнтові (або протерти змоченим рушником), груди його покрити рушником.
3. Теплу їжу поставити на тумбочку або приліжковий столик (не можна тарілку з їжею ставити на груди пацієнта).
4. Якщо можливо, надати пацієнтові зручного положення — сидячи або на-півсидячи.
5. Якщо положення сидячи неможливе, лівою рукою трохи підняти голову пацієнта разом з подушкою, а правою рукою підносити до рота ложку з їжею або напувальницю з рідкою їжею.
6. По закінченні процедури все прибрати, стряхнути крихти з ліжка, пацієнта вкласти в початкове положення.
Штучне годування через шлунковий зонд
Показання:
а) при порушеннях акту жування і ковтання, при пораненнях і опіках щелепно-лицьового апарату, при захворюваннях ротової порожнини, язика, при великих травматичних ушкодженнях ротової порожнини, глотки, гортані, стравоходу;
б) при тяжких порушеннях функції центральної нервової системи з тривалою втратою свідомості (судинні ураження, пухлини мозку);
в) при черепно-мозкових травмах та операціях;
г) при відмові від їжі при психічних захворюваннях;
ґ) для пацієнтів, що перебувають у безсвідомому або коматозному стані, а також у різко ослаблених, які нездатні споживати їжу звичайним шляхом.
Підготувати: стерильний тонкий шлунковий зонд без оливи або прозору хлорвінілову трубку діаметром 8—10 мм (зонд має бути розмічений мітками: ЗО—35 см — до стравоходу, 40—45 см — до шлунка, 50—55 см — до дванадцятипалої кишки); лійку місткістю 200 мл з трубкою, діаметр якої відповідає діаметру зонда, або шприц Жане (мал. 43); поживну масу 3—4 склянки в підігрітому вигляді.
Послідовність дій
1. Зонд зазвичай вводить лікар або медична сестра в присутності лікаря. Якщо немає протипоказань, хворий сідає. Змащений гліцерином або рід-
ким вазеліном зонд вводити в найширшу ділянку носового ходу (нижню), до-держуючи напрямку, що перпендикулярний до поверхні обличчя. Після про-ведення 16—17 см голову пацієнта трохи нахилити уперед та продовжувати водити зонд до потрібної мітки.
2. У випадках непритомності зонд вводити в положенні лежачи, якщо можливо, під контролем пальця (вказівним пальцем намацують у роті хворого зонд і. дещо притискуючи його до задньої стінки глотки, іншою рукою просувають ti).
3. Після введення зонда необхідно перевірити, чи не потрапив він у трахею. Ддя цього до зовнішнього кінця зонда піднести пушинку та подивитися, чи не впивається вона при диханні.
4. Приєднати до зонда лійку, налити в неї заготовлену поживну масу і вво-дити невеликими порціями, не кваплячись (мал. 44, а—в).
5. Після годування лійку зняти (зонд залишають на необхідний час, іноді на 2—3 тиж.)-
6. Зафіксувати зонд липким пластиром до шкіри щоки (неспокійним або непритомним хворим зонд фіксують до губи або до щоки шовковим швом).
7. Після введення поживної маси, перед зняттям лійки, у зонд влити чисту воду для промивання його від залишків їжі (мал. 44, г).
8. Зовнішній кінець зонда скласти і закріпити на голові пацієнта так, щоб він не заважав.
Штучне годування через операційну норицю
Показання: випадки, коли порушена прохідність стравоходу (опік стравоходу, пухлинний процес, травма).
Послідовність дій
1. їжу вводити через лійку невеликими порціями (150—200 мл) 5—6 разів на день. Поступово збільшити кількість їжі до 250—500 мл, при цьому кількість уведень зменшити до З—4 разів.
2. Потрібно стежити, щоб краї отвору нориці не забруднювалися їжею, після кожного годування здійснювати туалет шкіри навколо нориці, змащувати її пастою Лассара та накладати стерильну пов'язку.
3. За допомогою зонда можна вводити будь-яку їжу в рідкому та напіврідкому стані. Харчові продукти попередньо протерти крізь сито або пропустити через м'ясорубку. До їжі стростому обов'язково додавати вітаміни. Через
шлунковий зонд зазвичай вводять суміш із молока, вершків, сирих яєць, міцного бульйону, кави або какао, збитого вершкового масла, додають розчин глюкози, соки зі свіжих фруктів та ягід.
При годуванні через норицю вводять подрібнені тверді харчові продукти, розведені рідиною (мал. 45).
Штучне годування за допомогою поживної клізми
Показання: уведення поживних речовин у пряму кишку за допомогою клізми застосовують при повній непрохідності стравоходу та повному стенозі вихідного відділу шлунка, коли у пацієнта спостерігають різке зневоднення організму.
Послідовність дій
1. За годину до поживної клізми пряму кишку звільнити від вмісту очищувальною клізмою.
2. Невеликі за об'ємом поживні клізми (100—150 мл) ставлять за допомогою гумової груші. Наконечник клізми ввести на глибину 8—10 см та дуже повільно вводити поживну суміш. Для гальмування перистальтики до поживної суміші додати 5—10 крапель настойки опію. Таку поживну клізму можна повторювати 3—4 рази на день.
3. Краплинний метод застосовують для введення через клізму 500— 1000 мл поживної суміші. Поживну суміш налити в кухоль Есмарха або гумову ємність.
4. У гумову трубку вмонтовувати крапельницю і за допомогою затискача Мора відрегулювати потрібну кількість крапель за хвилину (не більше ніж ЗО—
40).
5. Для поживної суміші використовувати 5 % розчин глюкози, ізотонічний розчин натрію хлориду, суміш амінокислот (амінопептид, амінон та ін.;
мал. 46).
6. Для доброго всмоктування поживна суміш повинна мати температуру 37—40 °С. Примітка: через можливість подразнення м'яза — замикача (сфінктера) прямої кишки, появи тріщин часте застосування поживних клізм не рекомендоване. Виконання такої процедури потребує ретельного туалету відхідника.
Мал. 46. Постановка краплинної поживної клізми
Підготувати: систему для краплинного введення рідини, штатив, розчин етилового спирту, ватні кульки, затискачі Мора і Пеана, поживні стерильні розчини (див. теоретичний матеріал; методика постановки системи — див. тему X "Застосування лікарських зособів").
Примітка: препарати для парентерального введення підігрівають до 37— 38 °С. Необхідно суворо дотримуватися швидкості введення препаратів: гідро-лізин, білковий гідролізат казеїну, фібриносол у перші ЗО хв уводять зі швидкістю 10—20 крапель за 1 хв, а потім швидкість збільшують до 40—60 за 1 хв. Поліамін у перші 30 хв уводять зі швидкістю 10—20 за 1 хв, а потім 25—35 за 1 хв. Ліпофундин (10 % розчин) уводять у перші 15 хв зі швидкістю 15—20 за 1 хв, а потім поступово (протягом 30 хв) збільшують до 60 за 1 хв. Уведення препарату має тривати приблизно 3—5 год (мал. 47). При більш швидкому введенні білкових препаратів у хворого можуть з'явитися озноб, гіперемія обличчя, важке дихання.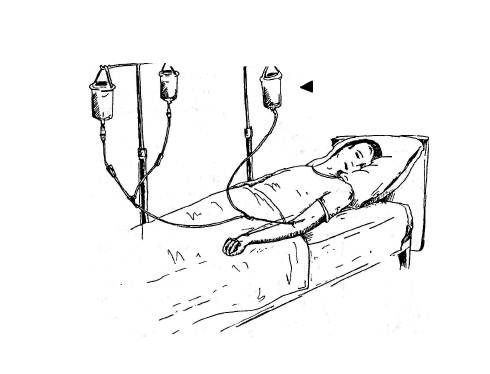
Харчування та годування пацієнта
в) ізотонічний розчин натрію хлориду;
г) 5 % розчин глюкози; ґ) яєчний білок;
д) гідролізат?
2. Пацієнт перебуває на ліжковому режимі у зв'язку з недостатністю кровообігу. Який вид харчування йому призначите:
а) штучне годування — через зонд;
б) годування з напувальниці;
в) парентеральне годування?
3. Застосування напувальниці — професійна функція:
а) лікаря-дієтолога;
б) дієтсестри;
в) постової медичної сестри; І г) старшої медичної сестри?
4. Пацієнт тривалий час перебуває в непритомному стані через травму головного мозку. Який метод харчування слід використати у цьому разі:
а) штучне годування — через шлунковий зонд;
б) парентеральне годування;
в) штучне годування через пряму кишку?
5. Які із зазначених речовин можна ввести в організм для парентерального харчування:
а) 5 % розчин глюкози;
б) 40 % розчин глюкози;
в) 10 % розчин глюконату кальцію; г)амінопептид;
ґ) гемодез;
д) реополіглюкін?
6. Яку максимальну кількість їжі можна одноразово ввести через гастростому:
а) 150мл;
б) 1,5 л;
в) 50мл;
г) 250мл?
7. Яку максимальну кількість рідини можна ввести в організм за добу при прове-зюнні парентерального харчування:
а) 500мл;
б) 1л;
в)1,5 л; г) 2л; ґ)2,5л?
Яку температуру повинні мати поживні розчини, призначені для парентерально-т внутрішньовенного введення:279
а) 37—38 °С;
б) 35—36 °С;
в) 33—34 °С;
Г) 24—27 °С; r) 20—23 °С?
9. Який метод штучного харчування використовують після операції з приводу пухлини стравоходу:
а) уведення їжі через зонд;
б) уведення їжі через гастростому;
в) парентеральне краплинне введення;
г) поживна клізма?
10. Які продукти можна вводити пацієнтові через шлунковий зонд:
а) кисіль;
б) вінегрет;
в) кефір;
г) сметана;
ґ) пюре з моркви;
д) парова котлета?
11. Порційники у відділенні складає:
а) лікар-дієтолог;
б) дієтсестра;
в) постова медична сестра;
г) старша медична сестра; ґ) маніпуляційна сестра?
12. При парентеральному харчуванні треба вводити перелічені засоби, крім:
а) 10% розчину глюконату;
б) ліпофундину-8;
в) 10 % розчину кальцію глюконату;
г) гідролізину; ґ) поліаміну?
13. Дієта№ 10 передбачає:
а) обмеження вуглеводів;
б) обмеження білків, рідини;
в) обмеження споживання тваринних жирів, солі, продуктів, багатих на холестерин;
г) споживання фізіологічної повноцінної їжі з подвійною кількістю вітамінів; ґ) обмеження дієти немає.
14. Порціонні вимоги складають:
а) щоденно;
б) 1 раз на тиждень;
в) у день приймання пацієнта;
Харчування та годування пацієнта
і операції з приводу пух-
іии зонд:
г) 2 рази на тиждень; ґ) 2 рази на добу?
15. Перерва між ентеральним споживанням їжі вдень має бути не більше:
а) 2год; б)4год;
в) 5год;
Г) 6год; f) 30 хв?
Яку дієту призначають хворим на цукровий діабет?
При якому захворюванні призначають дієту № 7?
У пацієнта блювання і зневоднення організму. Що потрібно робити медичній сестрі?
У хворого із серцевою недостатністю великі набряки. Який стіл йому призначають і що обмежують в раціоні харчування?
У пацієнта значне ожиріння. Який стіл йому призначають і що слід обмежити в раціоні?
Пацієнт, в якого призначена дієта № 16, просить дати йому на ніч кефір. Як потрібно вчинити?
Пацієнтові, якому призначена дієта № 7а, рідні принесли передачу: курячий бульйон і курку. Чи можна дозволити таку передачу?
Пацієнт Ч., 50 років, госпіталізований до лікарні через масивні травматичні ушкодження. Слабкий. Від їжі відмовляється.
Скласти план догляду при незадоволенні потреб в адекватному харчуванні.
ачені засоби, крім: ктів, багатих на холесте-кількістю вітамінів; Проблема Мета … Протокол до плану догляду при незадоволенні потреб в адекватному харчуванні Дата 1.…МЕТОДИ НАЙПРОСТІШОЇ ФІЗІОТЕРАПІЇ. ГІРУДОТЕРАПІЯ. ОКСИГЕНОТЕРАПІЯ
— поняття найпростішої фізіотерапії, механізм дії; — види найпростіших фізіопроцедур і протипоказання до них. Можливі… — цілі і види оксигенотерапії, протипоказання до їх проведення, техніку безпеки при роботі з медичним киснем;Постановка гірчичників
Підготувати: ниркоподібний лоток, воду (температура ЗО—40 °С), гірчичники. Послідовність дій 1. У ниркоподібний лоток налити теплу воду.Гірчичні ванни для ніг
Послідовність дій 1. 100,0 г сухої гірчиці розвести в 10л теплої води, ретельно перемішати. 2. Сидячи на стільці, пацієнт опускає ноги в цей розчин, ноги разом з відром накрити ковдрою.Послідовність дій
3.Третій шар з вати покласти на з отвором для вушної раковини вушну раковину. 4. Зверху компрес прибинтувати через голову.Застосування п'явок
Протипоказання: схильність до кровотеч та алергійних захворювань, анемія, лікування антикоагулянтами. Підготувати: безпечну бритву, мило, помазок; на стерильному лотку — пробірка,… Послідовність дійКОНТРОЛЬНІ ПИТАННЯ
а) гострі застудні захворювання; б) захворювання шкіри; в) відразу після травм;Л за/хв?
а) 150 атм; б) 80—100атм; в) 110—140атм;Для постановки банок медична сестра підготувала банки, вату, етиловий спирт, вазелінове масло, лоток. Чого немає в цьому переліку?
Пацієнтові призначено компрес олійного розчину камфори на ділянку щойно проведеної ін'єкції. Медична сестра підготувала для компресу марлеві серветки, вату, бинт, камфорний спирт. Чого немає у зазначеному переліку?
Пацієнтові К. призначені гірчичники, але до вечора в нього підвищилась температура тіла до 39 °С. Пацієнт просить медичну сестру поставити йому гірчичники. Як вчинити?
Після банок на спині у пацієнтки з'явились пухирі. Що має зробити медична сестра, щоб їх усунути?
На інфільтрат поклали зігрівальний компрес, який швидко висох і не дав бажаного ефекту. Чому так сталося?
Медична сестра наклала пацієнтові холодний компрес на 10 хв. Чи правильно виконала процедуру медична сестра?
У пацієнта, який приймав загальну гарячу ванну, запаморочення, серцебиття, задишка. Обличчя гіперемоване. Як вчинити?
Після постановки п'явок ранки кровоточать. Що має зробити медична сестра, щоб спинити кровотечу і запобігти інфікуванню ранок?
1 — а, г, ґ; 2 — б, в, г, ґ; 3 — а, б, в; 4 — а, б, в, г, ґ; 5 — в; 6 — г; 7 — в, ґ, д; 8 — б, в, г; 9 — г, ґ д, є, є; 10 — б; 11 — а; 12 — а; 13 —… 14. Металевого стрижня, сірника, рушника. 15. Компресного паперу або клейонки.СПОСТЕРЕЖЕННЯ ЗА ПАЦІЄНТАМИ. ТЕРМОМЕТРІЯ. ОЦІНЮВАННЯ ФУНКЦІОНАЛЬНОГО СТАНУ ПАЦІЄНТА МЕДИЧНОЮ СЕСТРОЮ
Після вивчення теми студент має знати: — об'єктивні методи обстеження пацієнта;Перший етап
Приділяють увагу положенню тіла, в якому він перебуває, тобто у вимушеному, пасивному чи активному. Вимушене положення тіла (чи його частини) —… Пасивне положення спостерігають, якщо надане хворому положення вкрай незручне… Активне положення — це стан, коли пацієнт має можливість за власним бажанням змінювати положення тіла чи кінцівок.Другий етап
При захворюваннях органів дихання(трахеї, бронхів, легень, плеври) з'являються різноманітні порушення їхньої функціональної діяльності, які… У нормальних умовах частота дихання в здорової людини становить від 14 до 20… ТаблицЧастота дихання в дітей різних вікових груп
Вік Новонароджені72 78 84 90
38,5 39,0 39,5 40,0
Пульс, за Іхв
96 102 108
Температура, °С
38,5 39,0 39,5 40,0
Пульс,. Іхв
120 126 132 138
У медицині використовують вимірювання температури:
1) тіла;
2) повітря в приміщеннях і зовнішнього;
3) повітря, води й пару в різних приладах;
4) води та інших речовин, які використовують для лікувальних процедур.
Температуру тіла вимірюють максимальним термометром (мал. 62, а). Отримав таку назву тому, що місце переходу капілярної трубочки у резервуар для ртуті звужене і трохи скривлене, що ускладнює рух стовпчика ртуті в цьому коліні. Тому при нагріванні ртуть повільно досягає відповідного рівня, а при припиненні нагрівання стовпчик ртуті по собі не опускається, показує максимальну цифру, до якої дійшов. Для вимірювання температури шкіри використовують термометр для шкіри (мал. 62, б). Резервуаром для ртуті тут слугує скривлена спіральна трубка, яка розміщена в площині, що перпендикулярна до шкали. При вимірюванні температури цю трубку кладуть на шкіру по всій нижній поверхні.
В Україні прийнято використовувати термометри зі шкалою Цельсія (°С), у багатьох країнах світу — зі шкалою Реомюра (°К), а в Англії — зі шкалою Фарен-гейта (Т) (табл. 34).
Мал. 62. Види термометрів:
а — максимальний; б — для шкіри
Таблиця 34. Перерахування показників температури тіла
| Шкала | Показник | |||||
| Цельсія, °С | 4L | |||||
| Реомюра, °Е | 28,8 | 29,6 | 30,4 | 31,2 | 32,8 | |
| Фаренгейта, Т | 96,8 | 98,6 | 100,4 | Loz,2 | 105,8 |
Для обліку спостереження за хворими усі показники фіксують у температурному листку (мал. 63).
Догляд за пацієнтому стані гарячки
Гарячка — патологічний процес, що характеризується порушенням процесів терморегуляції та підвищенням температури тіла. Спричинює такі патологічні явища в організмі:
1. Серцево-судинна система — прискорення пульсу (правило Лібермейсте-ра), підвищення артеріального тиску на початку гарячки та його падіння в її останній стадії (аж до розвитку колапсу).
2. Система органів дихання — прискорене та поверхневе дихання, погіршення легеневої вентиляції.
3. Система травлення — зменшення секреції слини (язик сухий, обкладений), зниження апетиту, кислотності шлункового соку, секреції різних травних залоз. Це призводить до розвитку ендогенного отруєння організму (у кишках виникають різні бродильні процеси та процеси гниття).
4. Ендокринна система — активація системи "гіпофіз — надниркові залози", викид глюкокортикоїдних гормонів, що гальмують процеси запалення, стимуляція секреції щитоподібної залози, що зумовлює підвищення основного обміну.
5. Центральна нервова система — гальмування функції кори великого мозку, безсоння, відчуття розбитості, втоми, головний біль, можуть спостерігатися непритомність, марення, галюцинації.
6. Підвищення основного обміну за рахунок посилення окислення вуглеводів, а згодом — жирів, особливо, коли резерви вуглеводів уже вичерпані. Це може призвести до їх недоокислення та накопичення в крові отруйних кетонових тіл.
7. Порушення білкового обміну за рахунок збільшеного розпаду білків, накопичення отруйних продуктів розкладу білків, наприклад сечовини.
8. Зміни водно-електролітного балансу. Стадії гарячки:
1)1 стадія — збільшується діурез унаслідок підвищення артеріального тиску та припливу крові до внутрішніх органів, зокрема, нирок;
2) II стадія — унаслідок подразнення надниркових залоз та підвищення продукції мінералокортикоїдного гормону альдостерону в тканинах затримується натрій, виникають набряки, діурез зменшується;
3) IIIстадія — збільшується виділення хлоридів, вода зникає із тканин, посилюється виділення сечі та поту.
Залежно від ступеня підвищення температури тіла розрізняють таку температуру тіла: 1) субфебрильна — від 37 °С до 38 °С; 2) фебрильна — від 38 °С до 39 °С; 3) висока — від 39 °С до 40 °С; 4) надвисока — від 40 °С до 41 °С; 5) гіпер-піретична — понад 41 °С (мал. 64, 65).
За тривалістю розрізняють такі види гарячки:

1. Швидкоминуча —триває декілька годин; трапляється при грипі,
__респіраторних вірусних інфекціях.
2. Гостра —триває до 2тиж.; характерна для гострого бронхіту, пнев-
— монії.
3. Підгостра —триває 15—45днів; характерна для ревматизму в
--стадії загострення, хронічного бронхі-
Ту.
4. Хронічна— триває понад 45 днів; характерна для туберкульозу, хронічного тонзиліту, сепсису.
За характером температурної кривої розрізняють такі типи гарячки:
0 1. Гарячка постійна, або стала,—
рівень температури зазвичай високий,
Чал 64 Види гарячки залежно від різницяміж ранковою та вечірньою «тпеня підвищення температури тілатемпературою тіла коливається в межах 0,5—1 °С, характерна для крупоз-■сіпневмонії, черевного та висипного тифу, ревматизму (мал. 66,а).
9 Гарячка послаблювальна, ремітивна- різниця між ранковою та вечірні температурою коливається в межах 1-2 °С, а іноді йбільше; уранці темне-«-уратіла падає нижче 38 °С, але не знижується до нормального рівня. Харак-Срнадля гноячкових захворювань, вогнищевого запалення легень (мал. 66,б). 3 Гарячка переміжна, інтермітивна- спостерігають періодично, привозно через рівні проміжки часу (від 1 до 3 діб); у більшості випадків різке ■знищення температури тіла (частіше у другій половині дня, іноді вночі) на „яшіька годин із подальшим її зниженням до нормального рівня. Характерна
жже малярії (мал. 66,в).
4 Гарячка виснажлива, гектична- це тривала гарячка з добовими коли-шннями температури, що доходять до 4-5 °С з підвищенням температури Сідо 40-41°С ввечері та вночі, та ранковим її падінням до субфебрильних «ю нормальних величин. Ці коливання температури спричинюють надто тяж-шй стан хворого. Спостерігається при сепсисі, гноячкових захворюваннях, Егтивному туберкульозі з розпадом легеневої тканини (мал. 66,г).
5 Гарячка поворотна- чергування кількаденних гарячкових періодів із без-I иишчковими (періоди апірексії). Характерна для поворотного тифу (мал. 66,Ґ).
6 Гарячка зворотна, збочена, або інвертована,- подібна до гарячки гек-тж-ної але максимум температури спостерігають вранці, а ввечері вона падає
І т нормальних або субфебрильних величин. Характерна для сепсису, тяжких форм туберкульозу (мал. 66,д).
Заміна натільної та постільної білизни Мал. 65. Деякі прийоми допомоги пацієнтам із високою температурою тіла
7. Гарячка хвилеподібна, або ундуляційна,— спостерігають поступове підвищення температури тіла протягом певного терміну з подальшим її літичним падінням та більш-менш тривалим безгарячковим періодом. Характерна для лімфогранульоматозу, бруцельозу (мал. 66,є).
8. Гарячка нерегулярна, атипова— непевна тривалість із неправильними та різноманітними добовими коливаннями температури тіла у вигляді постійної, послаблювальної, переміжної, поворотної та інших гарячок та їх різних поєднань. Характерна для багатьох захворювань, наприклад, для ревматичної гарячки, хронічного бронхіту, холециститу (мал. 66, є).
Пам'ятайте!
• Життєві показники подають інформацію про те, як функціонує організм людини. Дуже важливо акуратно вимірювати й записувати ці показники.
• Активність і емоції можуть змінити частоту пульсу, частоту дихання й артеріальний тиск.
• Точнішого визначення частоти дихання можна досягти, коли пацієнт не здогадується про проведення підрахунку.
• Артеріальний тиск у кожної людини різний і день у день може дещо змінюватися.
Чинники, що впливають на частоту пульсу: емоції, фізичні вправи, біль, гарячка, втрата крові, сон, деякі лікарські засоби, депресія. 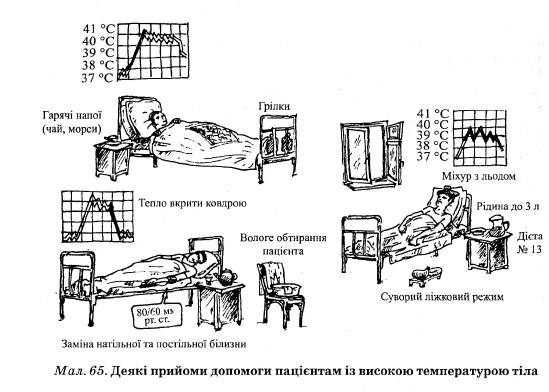
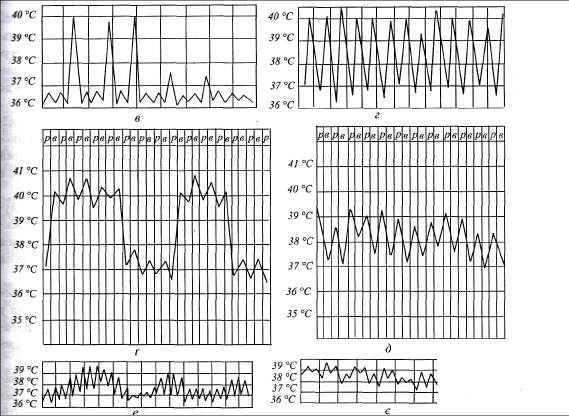
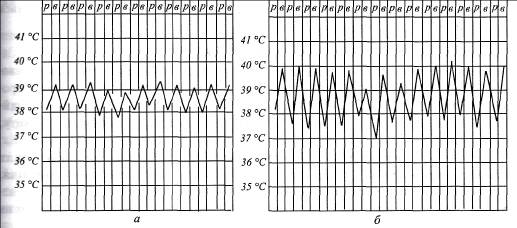
Чинники, що впливають на частоту дихання: фізичні вправи, біль, гарячка, втрата крові, сон, деякі лікарські засоби, депресія.
Чинники, що впливають на величину артеріального тиску: дієта, маса тіла, фізичні вправи, куріння, спадковість, вік, стрес, алкоголь.
Догляд за тяжкохворими і пацієнтамиу стані агонії
Найчастіше тяжкохворі перебувають на ліжковому режимі, однак у деяких випадках, попри тяжкий характер захворювань (злоякісні новоутворення,… Тяжкий стан пацієнта можуть спричинити різні захворювання, навіть ті, що не є… Однак перебіг і наслідки навіть досить складного захворювання значною мірою визначають якість догляду за пацієнтами,…Умирання та його періоди. Правила поводження з трупом
Клінічна динаміка вмирання включає такі патологічні процеси: 1) припинення діяльності серця; 2) зупинка кровообігу;Можливі проблеми пацієнта
1. Пацієнт Ж., 55 років, хворіє на ревматичну гарячку (ревматизм), занепокоєний своїм станом. Зауважує, що дуже погано спить уночі. Складіть план… План догляду в разі порушення сну через відчуття тривоги (неспокою)План навчання пацієнта вимірювати артеріальний тиск
Проблема Мета Сестринські втручання …Протокол до плану догляду пацієнтау стані гарячки
4. У терапевтичне відділення 20.01.2010 р. доставлений пацієнт С. зі скаргами ■а задишку та гострий біль у ділянці серця. Пацієнт оцінив біль… План догляду за пацієнтом при гострому болю в ділянці серцяПлан догляду за пацієнтом із задишкою
Стандартний пландогляду за наявноеп болю(у дорослого пащента)Протокол проведения первинного та поточного оцшювання болю
Палата_____________________________________ Пр1звище, !м'я та по батьков! пащента__________________ Лжарський д!агноз_______________________________КОНТРОЛЬНІ ПИТАННЯ
а) забезпечити пацієнту положення напівсидячи; б) забезпечити інгаляцію кисню; в) визначити частоту і наповнення пульсу;Г)90— ЮОзаіхв; ґ) 105—110 за 1хв.
9. Яка нормальна частота дихання дорослої людини в стані спокою: а) 12—Ібзаіхв;
За1хв;
В) 19—20 за 1 хв; г)22—25за1хв; ґ) 26—30 за 1 хв?
10. Пацієнтові із серцево-судинною недостатністю для зменшення набряків лікар І призначив сечогінний засіб. Який (які) із зазначених методів може використати ме-
їшчна сестра для контролю його ефективності:
а) визначення частоти сечовипускання;
б) зважування пацієнта;
з) вимірювання добового діурезу;
г) збирання сечі через кожні 3год;
ґ)урахування динаміки кольору сечі після кожного сечовипускання?
11. Які із зазначених напоїв медична сестра може запропонувати хворому кардіо-лигтчного профілю:
а) молоко;
б) чай;
в) каву;
г) морквянийсік; ґ) абрикосовий сік;
д) какао?
12. У пацієнта раптом виник стисний біль за грудниною та в ділянці серця. Які з їдених засобів може призначити медична сестра:
а) валідол;
б) нітрогліцерин;
з) компрес з камфорного спирту; г) гірчичник на ділянку серця; г) оксигенотерапію; ж) вдихання нашатирного спирту?
13. У пацієнта раптом виник напад серцебиття. Які із зазначених засобів слід за-Ннсувати:
а) холодний компрес;
б) 1 % розчин нітрогліцерину внутрішньовенно;
в) краплі корвалолу;
г) м'ятні краплі; г)міцний чай?
14. Яке зниження температури називається літичним: а)каскадоподібне;
§)хвилеподібне;
в) поступове;
г) раптове?
15. Яка система першочергово зазнає змін при кризисному зниженні температури:
а) нервова;
б) серцево-судинна; в)травлення;
г) виділення; ґ) ендокринна?
16. На скільки градусів (або його часток) температура в пахвовій ямці нижча від температури в прямій кишці:
а) 1,5 °С;
б) 2—3 °С;
в) 0,5—1 °С;
Г) 4,5—4 °С?
17. В яких випадках вимірювання температури проводять у прямій кишці:
а) кишкова кровотеча;
б) геморой;
в) пухлина прямої кишки;
г) пронос;
ґ) виснаження організму?
18. У пацієнта висока температура супроводжується головним болем. Яку першу допомогу потрібно надати:
а) холодний компрес на голову;
б) гаряча грілка на потилицю;
в) вдихання нашатирного спирту;
г) тепла грілка на скроні; ґ) інгаляція кисню?
19. Задишка— це:
а)часте дихання;
б) повільне дихання;
в) розлад частоти, ритму, глибини дихання.
20. Поступове зниження температури тіла називається:
а) критичним;
б) літичним;
в) гектичним;
г) самовільним.
21. Які із зазначених симптомів притаманні стану клінічної смерті:
а) свідомість не втрачена;
б) свідомість затьмарена;
в) свідомість відсутня;
г) зіниці розширені, але реагують на світло;
ґ) зіниці розширені і не реагують на світло; д) зіниці різко звужені і не реагують на світло; є) скорочення серця зберігаються; є) скорочення серця відсутні;
ж) пульс зниженого наповнення;
з) пульс відсутній;
і) дихання поверхневе;
к) дихання періодичне (типу Біота або Чейна—Стокса);
л) дихання відсутнє;
м) дихання глибоке, шумне (типу Куссмауля)?
22. Яка тривалість життєдіяльності організму в стані клінічної смерті:
а) 2—3хв;
б) 4—6хв;
в) 7—10хв; г)11—15хв; ґ) 16—20хв?
23. Назвіть орган, де найперше відбуваються незворотні зміни при вмиранні організму:
а) легені;
б) серце;
в) головний мозок;
г) нирки;
ґ) периферійна нервова система;
д) органи зору; є) органи слуху; є) печінка?
24. У пацієнта з інфарктом міокарда обличчя раптово набуло землисто-сірого кольору із синюшним відтінком, з'явилася інтенсивна задишка; дихання поверхневе, 28— ЗО за 1 хв, пульс малого наповнення, 112 за 1 хв, артеріальний тиск 70/30 мм рт. ст., зіниці помірно звужені, мляво реагують на світло. Як ви оцінюєте стан такого пацієнта:
а) середньої тяжкості;
б) тяжкий;
в) дуже тяжкий;
г) атональний;
ґ) клінічна смерть?
25. Назвіть основні ознаки агоніїза такими показниками:а) дихання; б) частота пульсу; в) величина артеріального тиску; г) стан сечовиділення і дефекації; ґ) температура тіла; д) свідомість; є) виразність сухожилкових рефлексів:
а) поверхневе, переривчасте, рідке;
б) 20—40за1хв;
в) 10—20ммрт. ст.;
г) мимовільне;
ґ) різко знижена (34—35 °С);
д)втрачена; є) відсутні?
26. Які із зазначених ознак властиві для біологічної смерті:
а) напруження скелетної мускулатури;
б) різке звуження зіниць;
в) блідість шкірних покривів;
г) плями на спині синьо-багряного кольору; ґ) відвисання нижньої щелепи;
д) зниження сухожилкових рефлексів?
27. Визначте в зазначеному переліку основні ознаки, які свідчать про ефективність реанімаційних заходів:
а) поява пульсу на променевих артеріях;
б) відновлення дихання;
в) звуження зіниць;
г) розширення зіниць;
ґ) відновлення свідомості.
...■■<.■■■.•'■- ■ *-. ■:
28. Яке положення слід надати пацієнтові для проведення реанімаційних заходів — дихання методом із рота в рот і непрямого масажу серця:
а) на правому боці з відведеною назад головою;
б) напівсидяче на кріслі-каталці або функціональному ліжку;
в) горизонтальне на спині?
29. Яке положення голови є обов'язковою умовою ефективності найпростіших реанімаційних заходів — штучної вентиляції легень і непрямого масажу серця:
а) закинута назад;
б) дещо піднята доверху;
в) помірно відхилена праворуч;
г) розміщена на одному рівні зтулубом; ґ) помірно відхилена ліворуч?
Спостереження за пацієнтаї
■ :
Відповіді на контрольні питання
А, б, в, г, ґ; 2 — в, ґ, д; 3 — а, в; 4 — а, б, г, д; 5 — а, б, в, д; 6 — а, г, ґ; 7 — г; 8 — б; 9 — б; 10 — б, в; 11 — а, г, ґ; 12 — а, б, г; 13 — а, в, г; 14 — в; 15 — б; 16 — в; 17 — ґ; 18 — а; 19 — в; 20 — б; 21 — в, г, є, л, м; 22 — б; 23 — в; 24 — в; 25 — а—а; б—б; в—в; г—г; ґ—ґ; д—д; є—є; 26 — в, г, ґ; 27 — а, б, в, ґ; 28 — в; 29 — а.
Ситуаційні задачі
Задача 1
Ви працюєте в кардіологічному відділенні. Вас викликали до пацієнта, в якого раптово з'явились різка слабкість, холодний піт. Пацієнт блідий. Пульс частий, ритмічний, слабкого напруження і наповнення. Артеріальний тиск 70/50 мм рт. ст. Як називається такий пульс? Ваша тактика.
Задача 2
Медичну сестру запросили до пацієнта, в якого раптово з'явився інтенсивний стисний біль за грудниною, що іррадіює в ліву лопатку й руку. Яка тактика медичної сестри?
Задача З
У хворого, що перебуває в кардіологічному відділенні, після відвідування його родичами з'явились головний біль у ділянці потилиці, запаморочення, нудота. Дії медичної сестри. Г
Задача 4
У хворого на виразкову хворобу шлунка раптово з'явились блідість обличчя, холодний піт, блювання шлунковим вмістом кольору кавової гущі. Про що в такій ситуації слід думати медичній сестрі? Тактика медичної сестри.
Задача5
У пацієнта збуджений стан, який супроводжується маренням і галюцинаціями. Він енергійно піднімається з ліжка, намагається втекти із палати, кинутись у вікно. Які заходи має застосувати у цій ситуації медична сестра?
Задача 6
У пацієнта раптово сталася зупинка дихання і серцебиття, пульс не промацується, зіниці розширені, з'явилась блідість шкірних покривів. Тактика медичної сестри.
Задача 7
Задача8 У пацієнта свідомість відсутня, відсутнє дихання, пульс не промацується, не…Задача 9
Тяжкохворий раптом зомлів. Уповільнились дихання і серцебиття. Шкірні покриви бліді і ціанотичні. Зіниці розширені. З моменту припинення дихання і серцебиття минуло 3 хв. Як називається такий стан? Що слід зробити першочергово?
Відповіді на ситуаційні задачі
Задача 1
Ниткоподібний пульс. Довести до відома лікаря.
Задача 2
Повідомити лікаря. За призначенням лікаря дати таблетку нітрогліцерину.
Задача З
Задача 4 1. Медичній сестрі слід запідозрити у пацієнта шлункову кровотечу. Потрібно забезпечити пацієнтові суворий ліжковий…Задача 5
Організувати постійне спостереження за пацієнтом, спробувати заспокоїти його, обладнати біля його ліжка обмежувальний щит, терміново викликати лікаря.
Задача 6
Негайно розпочати реанімаційні заходи — штучне дихання, непрямий масаж серця.
Задача 7
Не слід проводити реанімаційні заходи. Пацієнтові потрібно провести інтенсивну медикаментозну терапію.
Задача 8
Біологічна смерть. Недоцільно проводити реанімаційні заходи.
Задача 9
Клінічна смерть. Терміново провести реанімаційні заходи — непрямий масаж серця і штучне дихання.
ТемаХ
ЗАСТОСУВАННЯ ЛІКАРСЬКИХ ЗАСОБІВ
— правила виписування і отримання лікарських засобів відділеннями лікувально-профілактичних закладів; — вимоги до зберігання лікарських засобів; — правила зберігання і обліку наркотичних, сильнодійних, гостродефіцитних і тих лікарських засобів, що дорого…Зовнішній метод застосування лікарських речовин
Мал. 72. Зберігання лікарських засобів: а — у процедурному кабінеті в скляних шафах: 1 — антибіотики; 2 — порошковий набір; 3 — вітаміни; 4 — кровозамінники,…Мазьові пов'язки.
Показання. Необхідність тривалого впливу лікарської речовини на шкіру.
Волого-висихаючі пов'язки.
Показання. Гострі запальні ураження шкіри, які супроводжують мацерація, екзема.
5. Припудрювання та присипання.
Показання. Для зменшення подразнення шкіри, її підсушування та дезінфекції, запрілості, надмірного потіння, особливо в закритих місцях. Застосовують різні індиферентні присипки та пудри: рисову пудру, тальк (кремнієво-магнієва сіль), порошок оксиду цинку, борної кислоти, крохмаль.
Зовнішнє застосування лікарських речовин для лікування слизових оболонок
лікарські засоби, яким надається форма аерозолів. Для застосування останніх використовують спеціальні апарати — інгалятори. Аерозольні препарати… 2. Уведення крапель у кон'юнктивальний мішок. Краплі вводять у…Уведення крапель у ніс.
Мал. 73. Інгаляційне вве-
4. Закладання мазі в кон'юнктивальний мі-
дення ліків в організм:
а — загальний вигляд аерозольного інгалятора; б —
Lolc.
5. Уведення крапель у зовнішній слуховий інгаляція аерозолю із інди-хід. Цей метод застосовують при запаленні серед- відуального інгалятора нього вуха.
Внутрішній (ентеральний) метод застосування лікарських засобів
Цей метод передбачає приймання лікарських засобів через рот (рег оз, перо-рально) шляхом їх проковтування з водою або їжею або через пряму кишку (рег гесіит, ректально) і під язик (зиЬ Ііп^иае, сублінгвально). Метод зручний і простий у застосуванні, не потребує створення додаткових умов, використання складних апаратів або пристроїв. Засвоєння організмом лікарських засобів, прийнятих через рот або пряму кишку, найбільш фізіологічне, оскільки має чимало спільного із засвоєнням харчових продуктів.
Однак внутрішній метод уведення лікарських засобів у організм має певні недоліки: а) тривалий період з моменту приймання препарату до його надходження у кров і безпосередньо до патологічного вогнища внаслідок повільного всмоктування лікарського засобу із травного каналу; б) значна ймовірність руйнування лікарських засобів ферментами травних залоз; в) складнощі у забезпеченні необхідної концентрації лікарського засобу в крові; г) вірогідність подразнення окремими препаратами травного каналу; ґ) труднощі або неможливість уведення пацієнтам з порушеним актом ковтання, після операцій у ротовій порожнині, стравоході, шлунку або на прямій кишці; д) ускладнення при введенні засобів психічним хворим або пацієнтам у стані збудження; є) обмежена кількість лікарських засобів, які можуть бути введені в організм внутрішнім шляхом, зокрема через пряму кишку.
Уведення лікарського засобу через пряму кишку (ректально) застосовують при захворюваннях прямої кишки (геморой, проктит), при порушеннях акту ковтання, нестримному блюванні, непрохідності стравоходу, фізичному і психічному збудженні. Таким чином досягається безпосередній контакт препарату зі слизовою оболонкою прямої кишки. Недоліки цього методу полягають, насамперед, в обмеженій кількості препаратів, які всмоктує слизова оболонка прямої кишки (водні розчини серцевих глікозидів, 5 % і 10 % розчини глюкози, розчини хлоралгідрату, ізотонічний розчин натрію хлориду, розчини амінокислот).
Для ректального введення лікарських препаратів застосовують мікрокліз-ми, краплинні клізми і лікувальні свічки (супозиторії).
При сублінгвальному застосуванні ліків (під язик) забезпечується їх швидке і повноцінне всмоктування завдяки активній всмоктувальній властивості слизової оболонки рота та її інтенсивній васкуляризації. Оскільки за цього способу введення лікарський засіб не руйнується травними соками, його фармакологічна активність переважає таку за умови внутрішнього введення препарату. Сублінгвально здебільшого вводять лікарські засоби швидкої дії, наприклад, нітрогліцерин, валідол.
Існує кілька варіантів і форм роздавання ліків. Для індивідуального розподілу лікарських засобів використовують спеціальні лотки, розділені на окремі вічка з прізвищами конкретних хворих відділення. Визначені згідно з лікарськими призначеннями ліки розміщують для кожного хворого у відповідному375
вічку. Для роздавання препаратів безпосередньо в палатах застосовують спеціальні вічка з гніздами для розміщення твердих і рідких лікарських форм. Хворі, які перебувають на вільному режимі, можуть отримувати ліки безпосередньо на сестринському посту.
Приймання ліків часто пов'язане з терміном споживання їжі.
При внутрішньому (ентеральному) методі введення лікувального засобу в організм має значення співвідношення його приймання і споживання їжі, яка залежно від характеру може суттєво впливати на ефект і "долю" препарату в організмі, змінювати рН середовища у шлунку та всмоктування препарату, брати участь у розведенні препарату та взаємодіяти з ним аж до інактивації.
Рекомендації при введенні ліків внутрішнім (ентеральним) шляхом:
1. Препарати, які необхідно приймати натще, за 1 год до або через 2—3 год після споживання їжі: протимікробні (сульфаніламіди, цефалоспорини, еритроміцин, пеніцилінові, протитуберкульозні, антигельмінтні), холінергічні, бронходилататори, діуретики, вазодилататори.
Примітка: сульфаніламіди і вазодилататори потрібно запивати повною склянкою води.
2. При прийманні гризеофульвіну рекомендують споживати жирну їжу — підвищується всмоктування препарату.
3. Препарати, які не слід приймати з певними речовинами: протимікробні не можна запивати кислими напоями або фруктовими соками.
4. Під час їди приймають ферменти підшлункової залози, шлунковий сік, соляну кислоту, пепсин, водні і спиртові витяжки лікарських рослин, препарати, які впливають на запальні процеси кишок; також жовчогінні засоби, препарати заліза.
5. Ацетилсаліцилову кислоту, стероїдні гормони, препарати йоду і брому приймають після їди через значний подразливий вплив на слизову оболонку шлунка.
6. Запивають молоком йодовмісні препарати, ацетилсаліцилову кислоту.
7. Не можна запивати молоком препарати заліза, анальгетики, проносні, тетрацикліни — зменшується біодія цих препаратів.
8. Препарати, які необхідно приймати з їжею: анальгетики, антиаритмічні, антиконвульсанти, антидіабетичні, антигістамінні, гіпотензивні, протизапальні (індометацин), протимікробні (метронідазол), антинеопластичні, для лікування хвороби Паркінсона, нейролептики, серцеві глікозиди, діуретики, вазодилататори — оскільки їжа захищає слизову оболонку шлунка від подразнення лікарськими препаратами.
9. Якщо призначено антидепресант нуредал, не можна споживати сир, жирне молоко, каву.
10. Натщесерце приймають лікарські засоби з жовчогінною і послаблюваль-ною активністю, а також мінеральні води для пацієнтів з підвищеною секреторною активністю шлунка.
11. Калій потрібно приймати з їжею через шлункове подразнення.
12. Під час приймання антикоагулянтів (кумадин) слід уникати вітаміну К у дієті (зелені та жовті овочі).
13. Вітамін В12 — не приймати з молоком або з препаратами кальцію.
14. Антибіотики передбачають споживання рідини; тетрациклін — уникання молока, препаратів заліза, кальцію.
15. Сульфонолуріани (толбутамід) слід приймати з їжею, уникати алкоголю.
Парентеральний метод застосування лікарських засобів
Парентеральний метод — це спосіб введення в організм лікарських засобів не лише поза травним каналом, тобто безпосередньо в кров, лімфатичні судини, у порожнини плеври, перикарда, суглобів, спинномозковий канал, а й минаючи дихальні шляхи.
При використанні цього методу лікарські засоби надходять в організм через шкіру, завдяки чому досягається швидкий контакт ліків із патологічним вогнищем. Парентеральне введення забезпечує швидке поширення препаратів по різних органах і системах організму.
Незважаючи на деякі технічні складнощі, парентеральний метод має певні переваги над внутрішнім. Так, одними із найважливіших переваг є точне дозування і швидкість введення препарату, а також відносно короткий термін прояву лікувальної дії. Це має особливе значення насамперед у випадках, які потребують невідкладної медичної допомоги.
Парентеральне введення лікарських засобів виконують шляхом ін'єкцій або вливань (інфузій) за допомогою шприца (мал. 74) і ін'єкційної голки. На одному кінці шприца розміщений конус для приєднання голки, а протилежний — відкритий, призначений для введення поршня, який закінчується стрижнем з ручкою.
Важливою складовою частиною ін'єкційного комплексу є ін'єкційні голки (мал. 75). їх виготовляють із нержавіючої сталі або платини. Це вузька порожниста трубочка, один
кінець якої зрізаний косо, а на іншому закріплена муфта, яка має щільно прилягати до наконечника шприца.
Залежно від свого призначення голки мають різні довжину (від 1,5 до 10 см і більше) та діаметр (від 0,3 до 2 мм). Різним є також зріз голки. Наприклад, у голки для внутрішньовенних ін'єкцій він має бути під кутом 45°, а для підшкірних — 35°. Залежно від методу ін'єкції використовують шприци та голки різних розмірів (табл. 35, 36). Щоб набрати в шприц необхідну дозу лікарського препарату, необхідно знати "ціну" однієї поділки шприца (мал. 76).
Найважливішою умовою профілактики ускладнень парентерального введення лікарських засобів є суворе дотримання правил асептики.
Асептика(від грец. азеріісов — не схиль- роЖнин: 2 — для переливання ний до гниття) — метод запобігання інфек- крові; З — для спинномозкової ційному забрудненню тканин та інстру- пункції; в — перехідні канюлі; г —• ментів при виконанні лікувальних і голка одноразового використання діагностичних процедур. Щодо парентерального введення лікарських засобів асептика передбачає створення умов, які запобігають надходженню до організму одночасно з лікарськими засобами мікроорганізмів і продуктів їх життєдіяльності. Забезпечується системою заходів передін'єкційного знезараження рук та інструментарію (шприци, голки, пінцети), підготовки стерильних ін'єкційних розчинів, а також стерилізації ін'єкційного поля.
Перед проведенням ін'єкції медична сестра повинна ретельно вимити руки (див. практичні навички "Оброблення рук", "Знезараження рук медичної сестри перед проведенням ін'єкції"), шкіру пацієнта в ділянці ін'єкції протерти ватою, змоченою 70 % розчином етилового спирту, а потім сумішшю спирту і настойки йоду. Після ін'єкції на місце уколу покласти ватний тампон, змочений етиловим спиртом, і тримати його 5—8 хв у зафіксованому стані, притискаючи пальцем.
Види парентерального введення лікарських засобів.Методом ін'єкції лікарські засоби вводять внутрішньошкірно, підшкірно, внутрішньом'язово і внутрішньовенно (струминно або краплинно). У деяких випадках застосовують також внутрішньопорожнинне введення — у порожнину плеври, сечового міхура, матки. Рідше — внутрішньоартеріальне, внутрішньокісткове і внутрішньосуглобове, внутрішньосерцеве введення ліків, які виконує лише лікар.
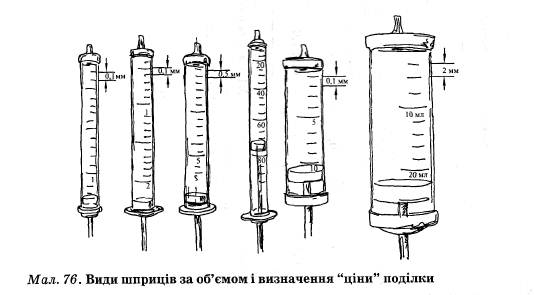
Внутрішньошкірні ін'єкції застосовують з лікувальною і профілактичною метою (профілактика правця), для визначення чутливості організму до антибіотиків. У деяких людей з підвищеною чутливістю до різних речовин, зокрема до антибіотиків, їх введення в адекватних лікувальних дозах може спричинити різні алергійні ускладнення, наприклад набряк Квінке і анафілактичний шок. Ці ускладнення супроводжуються підвищенням артеріального тиску, зниженням наповнення пульсу, знепритомненням, набряком обличчя і слизових оболонок, нудотою, блюванням, підвищенням температури.
Алергійні реакції, зокрема анафілактичний шок, у разі ненадання термінової допомоги можуть призвести до смерті хворого.
Внутрішньошкірні ін'єкції призначають для місцевого знеболювання та діагностування ехінококозу (проба Кацонні), бруцельозу — бруцелін (проба Бюрне), туляремії — тулярин, дизентерії — дизентерин (проба Цуверкалова). Для виявлення активності туберкульозного процесу в організмі застосовують імунологічну внутрішньошкірну пробу Манту. Таким чином визначають чутливість організму до туберкуліну — препарату, який виготовляють із бактерій туберкульозу. Туберкулін у розведенні 1:2000 вводять внутрішньошкірно у ділянку згинальної поверхні передпліччя або зовнішньої поверхні плеча. Поява на 2-у—3-ю добу в місці ін'єкції набряку і почервоніння шкіри діаметром понад 5 мм розцінюється як позитивна реакція.
Підшкірні ін'єкції. За допомогою цього методу вводять лікарські засоби, коли виникає потреба в їх відносно швидшому, аніж при внутрішньому (енте-ральному) методі, доступі в організм. Основні ділянки шкіри для підшкірних ін'єкцій — зовнішня поверхня плеча, підлопаткові ділянки, навколопупкова ділянка, передньобічна поверхня стегна (мал. 77).
Таблиця 35. Шприци та ін'єкційні голки, які застосовують в Україні
| Колір канюлі (підгопковий конус) | Червоний | Безколірний (голка припаяна) | Оранжевий | Синій | Зелений | Червоний |
| Діаметр зрізу голки (0, мм) | 0,3 | 0,33 | 0,5 | 0,6 | 0,8 | 1,5 |
| Довжина голки, мм | 38—40 | |||||
| Використання | Туберкуліновий, внутріш-ньошкірно | Інсуліновий, підшкірно | Інсуліновий, підшкірно | Підшкірно | Внутрішньо-м'язово, внутрішньовенно | Для в'язких рідин, внутрішньовенно* |
| Ємність шприца, мл | 1,0 | 1,0 | 1,0 | 1,0; 2,0; 5,0 | 5,0; 10,0; 20,0 | 20,0 |
| "Ціна" однієї поділки, мл | 0,02 | 0,1 | 0,1; 0,1; 0,2 | 0,2; 0,5; 0,5; 1,0; 0,5; 1,0 | 0,5; 1,0 |
* Для взяття крові у донора.
Примітка: Туберкуліновий шприц: ємність шприца — 1,0, "ціна" однієї поділки — 0,02 мл. 0,1 мл туберкуліну звичайного шприца відповідає 2 міжнародним туберкуліновим одиницям (ТО), що становить одну дозу.
Інсуліновий шприц: ємність шприца — 1,0 мл — відповідає 40 ОД інсуліну (може бути 80 ОД, 100 ОД), "ціна" однієї поділки — 0,1 мл інсуліну звичайного шприца відповідає 4 ОД.
Насамперед у цих ділянках шкіру необхідно легко захопити в складку, завдяки чому вдається технічно виконати ін'єкцію. Певне значення має відсутність у цих ділянках великих судин і нервів, які можуть бути ушкоджені під час ін'єкцій.
Внутрішньом'язові ін'єкції. Деякі лікарські речовини при підшкірному введенні спричинюють біль і погано розсмоктуються, що може призвести до утворення підшкірних затвердінь — інфільтратів. У таких випадках доцільніше вводити препарати внутрішньом'язово. Антибіотики, сироватки, розчини дибазолу, папаверину, димедролу, сірчанокислої магнезії вводять внутрішньом'язово.
Парентеральні методи протипоказані при значних ураженнях шкіри (опіки, екзема, псоріаз), ін'єкцій при судомах, деяких психічних станах, збудженні пацієнта.
З метою швидкого надходження в організм лікарських засобів і швидшого прояву їх оптимальної дії на патологічний процес застосовують метод їх внутрішньовенного введення. Цей спосіб надходження ліків у організм найчастіше використовують у випадках, які потребують невідкладного втручання у хворобливий процес, при екстремальних ситуаціях або раптовому погіршенні здоров'я пацієнта. Процедуру внутрішньовенного введення ліків застосовують при ускладнених проявах серцево-судинної недостатності (недостатність кровообігу, серцева астма, інфаркт міокарда, колапс), нападах бронхіальної астми, різноманітних кольках (ниркова, печінкова), інтоксикаціях, септичних станах, порушеннях водно-сольового балансу, гіпертонічному кризі, коматозних станах, при значній втраті крові.
Вимоги до лікарських засобів, які вводяться внутрішньовенно:
1) мають бути стерильними та апірогенними;
2) їх осмотичний тиск має бути адекватний тиску крові;
3) температура в межах від 20 до 25 °С.
Лікарські засоби вводять у формі водних або спиртових розчинів внутрішньовенно струминно за допомогою стерильного шприца ємкістю 20 мл, або краплинно — за допомогою стерильної системи для внутрішньовенних вливань.
Внутрішньовенні струминні ін'єкції (впорскування). Найчастіше за допомогою цього методу вводять невеликі об'єми лікарських розчинів (10— 20 мл). Іноді внутрішньовенно вводять одноразово декілька лікарських речовин, одна із яких є фармакологічно малоактивною (ізотонічний розчин натрію хлориду, 5 % розчин глюкози), інші — фармакологічно активнішими, наприклад, серцеві глікозиди, вітаміни, метаболіти, гормони.
Найчастіше для виконання маніпуляції використовують вену ліктьового згину. З цією метою можуть бути використані також вени кисті, підключична або
382
стегнова вени. За неможливості введення ін'єкційної голки в порожнину вени (венопункція) доступ до неї проводять оперативним методом (венесекція).
Після проведення внутрішньовенної ін'єкції можуть виникнути такі ускладнення: запалення стінок вени (флебіт); при необачному введенні олійних розчинів — жирова емболія; за швидкого введення лікарських засобів — запаморочення, колапс, порушення серцевого ритму.
В усіх випадках ускладнень внутрішньовенне введення лікарських засобів треба припинити і питання подальшого їх введення шляхом венепункції погодити з лікарем.
Катетеризація периферійних вен
Як доводить сучасна практика, у більшості випадків катетеризація периферійних вен більш доцільна і безпечна.
Внутрішньовенна терапія з використанням периферійного венозного катетера практично не спричинює ускладнень за умови дотримання таких умов: метод має застосовуватися не час від часу, а стати постійним і звичним у практиці; слід забезпечити бездоганний догляд за катетером.
Периферійний венозний катетер уводять у периферійну вену (таким чином забезпечується доступ у кров'яне русло) за таких обставин:
1. Уведення лікарських препаратів пацієнтам, які не можуть приймати їх перорально, або коли необхідно швидко ввести ліки в ефективній концентрації (це особливо важливо, якщо препарат може змінити свої властивості при перо-ральному прийманні).
2. Проведення частих курсів внутрішньовенної терапії хронічним хворим.
3. Інвазивний моніторинг кров'яного тиску.
4. Узяття крові для серії клінічних досліджень, які виконують з тимчасовими інтервалами, наприклад, визначення толерантності до глюкози, вмісту лікарських засобів (наркотиків) у плазмі крові.
5. Доступ у кров'яне русло при невідкладних станах (швидкий венозний доступ при необхідності екстреного вливання лікарських засобів або досягнення великої швидкості введення розчинів).
6. Переливання препаратів крові.
7. Парентеральне харчування (крім введення живильних сумішей, що містять ліпіди).
8. Регідратація організму.
Правильно обраний венозний доступ досить важливий для успішної внутрішньовенної терапії.
Під час обирання катетера враховують:
• діаметр вени;
• необхідну швидкість введення розчину;
• потенційну тривалість функціонування катетера у вені;
• властивості розчину, який вводять.
Види периферійних венозних катетерів та їх застосування(мал. 78):
а) 14ОАТІОЕ — оранжевий колір — для швидкого переливання крові;
б) 16 ОАІГСЕ — сірий колір — для швидкого переливання крові або компонентів крові;
в) 18 ОАІКіЕ — зелений колір — для переливання крові або введення більших об'ємів рідини при проведенні хірургічних операцій;
г) 20 САІГОЕ — рожевий колір — для введення великих об'ємів рідини або крові (при використанні тонкостінного катетера), швидкого введення контрастних засобів при діагностичних процедурах;
ґ) 22 САШЕ — блакитний колір — для проведення довготривалої медикаментозної або інфузійної терапії, процедур у дітей, у дорослих — на мілких венах;
д) 24 ОАТІС-Е — жовтий колір — для дітей, новонароджених, виконання хіміотерапії.
Мал. 78.Види периферійних венозних катетерів:
Істотне значення має те, з якого а — 14 ОАІГСЕ — оранжевий колір; матеріалу виготовлений катетер. Ві- б — 16 ОАИСЕ — сірий колір; в — тчизняні катетери переважно поліе- 18 САИСЕ — зелений колір; г — 20 ОА-тиленові. Це найпростіший в обробці П0Е ~ рожевий колір; ґ — 22 ОАІЖЕ матеріал, однак він зумовлює підви- ~ блакитний колір; 5-24 ОАТОЕ -щену тромбогенність, подразнення жовтии колір внутрішньої оболонки судин, через
свою твердість здатний їх перфорувати. Кращі тефлонові й поліуретанові катетери, наприклад неофлон (інфузійна канюля). При їх застосуванні виникає значно менше ускладнень; якщо забезпечити за ними якісний догляд, термін їхньої експлуатації набагато більший, ніж поліетиленових. Це дає виражений економічний ефект, незважаючи на досить високу вартість цих катетерів. Головне — взяти найменший катетер, що забезпечує необхідну швидкість введення розчину в самій великій здоступних периферійних вен (див. мал. 78).
При обиранні місця катетеризації враховують:
• переваги пацієнта;
• простоту доступу і придатність кровоносних судин для катетеризації.
Найчастіше катетеризують латеральні і медіальні поверхневі вени руки, серединні (проміжні) вени ліктя і серединні (проміжні) вени передпліччя. Іноді за неможливості їх катетеризації використовуються п'ясткові й пальцеві вени (мал. 79).
Вибір вени для катетеризації:
— спочатку використовують дистальні вени;
— обирають вени м'які й еластичні на дотик;
— перевагу віддають великим венам, що відповідають довжині катетера;
— установлюють катетер у вену не на "робочій"
РУЦІ-
Катетер не слід уводити у такі вени:
• вени, що тверді на дотик і склерозовані (можливе ушкодження їхньої внутрішньої оболонки);
• вени згинальних поверхонь суглобів (висо-Мал. 79. Поверхневікий ризик механічного ушкодження);
вени верхньої кінцівки: # вени, які розміщені близько до артерій або
проекцій (великий ризик проколу);
• вени нижніх кінцівок;
• вени, які були раніше катетеризовані (можливе ушкодження внутрішньої стінки судини);
• вени кінцівок з переломами (можливе ушко-
латеральна та медіальна дження вен);
вени; 6 _ серединна вена • вени, які невеликі за розміром, видимі, але
передпліччя; 7 — дисталь- не пальпуються (невідомо їхній стан);
ний відділ медіальної вени; • вени долонної поверхні рук (є небезпека їх
5 — дистальний відділ ушкодження);
латеральної вени; 9 — тиль- • серединні ліктьові вени (зазвичай їх вико-
на венозна сітка кисті ристовують для взяття крові на дослідження);
• вени на кінцівці, що зазнавала хірургічного втручання або хіміотерапії.
Внутрішньовенне краплинне вливання (інфузія).Для проведення краплинного вливання до голки приєднують одноразову систему (мал. 80). Внутрішньовенні вливання залежать від в'язкості, температури розчину, розміру флакона та голки, які використовуються, також розміру та розміщення вени, стану тканин у місці введення голки.
При обиранні системи одноразового використання враховують колір напису на поліетиленовому пакеті: для крові та кровозамінної рідини напис червоного кольору (голка для крові більшого діаметра)!
За допомогою внутрішньовенних вливань в організм вводять різні лікарські засоби: розчини глюкози, натрію хлориду, калію, кальцію, еуфіліну, сірчанокислої магнезії; серцеві глікозиди, анальгетики, седативні препарати, анти-

біотики, вітаміни. Також краплинним способом уводять кров і кровозамінні розчини, плазму, полі-глюкін, гемодез. За допомогою затискача регулюють необхідну швидкість краплинного вливання (здебільшого 40—60 крапель за 1 хв). Значне зменшення частоти крапель (менше 10 за 1 хв) може з призвести до тромбування вени, а збільшення (по- 5 над 60 за 1 хв) — до перевантаження серцево- 6 судинної системи. Під час проведення внутрішньо- 4 венного краплинного вливання необхідно стежити за загальним станом пацієнта, систематично вимірювати пульс, дихання, артеріальний тиск. Краплинне вливання, насамперед сильнодійних засобів, передбачає обов'язкову присутність медичного персоналу під час усього періоду проведення маніпуляції. Мал. 80. Одноразова си-
Ємність з розчином має розміщуватися на висоті стема для внутрішньо-90 см від пацієнта. Якщо розміщена дуже низько, венного краплинного влито швидкість вливання не є оптимальною і кров по- вання рідини: траплятиме в систему для вливання з формуван- 1 — голка; 2 — фільтр ням згустка. Для затримання пилу; 3 —
Якщо після витягання голки місце введення ви- голка для проколювання глядає запаленим, голку відправляють на мікробі- гумового корка флакона; ологічне дослідження. 4-канюлядляголки;5-
При сповільненому вливанні не можна форсува- пластмасовий ковпачок; ти введення рідини, стискати флакон або катетер, 6 ~ пластмасовий зати-
.-. скач; 7 — фільтр; 8 —
пластмасова крапельниця;
леновии пакет
адже це збільшує тиск на вену і може спричинити її проколювання, через що розчин розтікатиметься по прилеглих тканинах. Тиск у тканинах нижче венозного тиску, тому течія рідини поновиться. Але внаслідок проникнення рідини тиск у тканинах дуже швидко збільшиться, вливання припиниться і рука пацієнта стане роздутою.
Правила виконання вливання:
1. Рідина не потрапляє у вену:
— за необачності система не підключена — підключити і встановити необхідну швидкість вливання;
— переконатися, що трубка системи не скручена — перевірити, наскільки добре закріплена голка, чи не зміщена голка;
— перевірити висоту флакона — він має бути на 90 см вище місця введення;
— перевірити положення кінцівки — іноді її необхідно зафіксувати м'якою шиною;
Застосування лікарських засобів
щлючити і встановити необ-ща — перевірити, наскільки на 90 см вище місця введен-юбхідно зафіксувати м'якою
— не стискувати трубку системи — це може призвести до витікання розчину в прилеглі тканини і формування згустків крові в дрібних кровоносних судинах;
— при введенні холодного або дуже концентрованого розчину може спостерігатися спазм вени — судин і зняття болю, і швидкість вливання збільшиться; злегка помасажувати шкіру над веною або локально застосувати тепло, що призведе до розширення.
2. Огляд місця введення голки:
— дізнатися у пацієнта, чи відчуває біль у цьому місці;
— при запаленні або набряку місця введення — негайно витягнути голку.
3. Витягання галки з вени:
— після оброблення рук обережно зняти прозору наклейку або фіксуючий пластир над місцем введення голки;
— за допомогою стерильного тампона акуратно витягнути голку, щільно притиснути тампон до шкіри; використану голку утилізувати;
— продовжувати притискати місце витягнення голки ще декілька хвилин до спинення кровотечі. Приклеїти стерильний пластир. Вимити руки, записати у документацію.
Примітка: для виконання процедури потрібно правильно розрахувати швидкість введення рідини (об'єм рідини і час введення призначає лікар). її визначають за формулою:
Об'єм
Кількість крапель в 1 мл
Час(у годинах)
Кількість крапель за 1 хв може бути вказано на етикетці лікарського засобу.
Далі налаштувати систему для вливання, підраховуючи за допомогою годинника кількість крапель за 1 хв. Швидкість введення перевіряють безліч разів під час маніпуляції.
Постін'єкційні ускладнення
Недотримання правил асептики при обробленні рук персоналу і тіла хворого, а також порушення правил стерилізації інструментарію можуть спричинити різні ускладнення, насамперед у ділянці ін'єкції. Найчастіший їх прояв — післяін'єкційні інфільтрати, які здебільшого з'являються в недостатньо васкуляризованих ділянках (сідниці, зовнішня ділянка плеча).
При недотриманні правил антивірусної профілактики при стерилізації шприців можлива передача пацієнтові вірусу інфекційного гепатиту.
Слід зазначити, що деякі речовини, які вводяться підшкірно або внут-рішньом'язово (камфорна олія, розчин сірчанокислої магнезії), у зв'язку з повільним їх розсмоктуванням можуть спричиняти розвиток асептичних (безмі-кробних) інфільтратів. При перших ознаках запального процесу (гіперемія шкіри, набряк, підвищення місцевої і загальної температури, різкий біль у ді-
лянці уколу) доцільне застосування спеціальних медичних заходів. Перша допомога при появі інфільтрату: прикладання до нього в початковій стадії холодного, а пізніше — зігрівального компресу або грілки, проведення сеансів УВЧ-терапії.
При формуванні гнійного процесу (утворення абсцесу) показане хірургічне втручання. При внутрішньом'язовому введенні деяких ліків (еуфіліну, магнію сульфату, анальгіну, димедролу) у ділянці ін'єкції може виникнути різкий біль. Тому ці препарати слід вводити разом з невеликою кількістю (1—2 мл) 0,5 % розчину новокаїну. Біль може виникнути також при потраплянні ін'єкційної голки в нервовий стовбур.
Іноді при проведенні внутрішньом'язових, підшкірних і, особливо, внутрішньовенних ін'єкцій може бути ушкоджено артеріальну судину з утворенням крововиливу під шкіру (гематоми). У цьому разі слід негайно припинити виконання ін'єкції і застосувати засоби для спинення кровотечі.
Серед інших досить казуїстичних ускладнень трапляється поломка ін'єкційної голки, наприклад, при стиканні її з кісткою під час проведення внутрішньом'язової ін'єкції. Здебільшого вийняти голку вдається за допомогою хірургічного втручання.
Ускладнення спостерігають і за внутрішньовенного введення лікарських засобів. При проколюванні обох стінок вени внаслідок порушення техніки венепункції або при ущільнених стінках судини може утворитися паравенозна гематома, яку визначають за збільшенням об'єму тканини у ділянці ін'єкції і появою темної плями під шкірою. У цьому випадку голку негайно виймають із вени і на місце ін'єкції накладають щільну пов'язку. При випадковому введенні лікарських засобів у підшкірну клітковину може з'явитись різкий біль і за кілька годин після ін'єкції розвинутися підшкірний крововилив.
До тяжкого ускладнення — некрозу тканини — може призвести введення під шкіру значної дози 10 % розчину кальцію хлориду. З метою профілактики цього ускладнення необхідно негайно припинити подальше введення ліків, спробувати відкачати розчин, який вилився у клітковину, а потім в уражену ділянку іншим шприцом ввести 5—10 мл 0,25 % розчину новокаїну, а по периметру ділянки — 25 % розчин сірчанокислої магнезії — антагоніста кальцію хлориду.
Потрапляння повітря в судинне русло через грубе порушення техніки внутрішньовенного введення лікарських засобів спричинює появу дуже тяжкого ускладнення — повітряної емболії, яка може спричинити раптову смерть пацієнта. Для її запобігання слід суворо стежити за тим, аби зі шприца або із системи при проведенні вливання було витіснено все повітря.
Слід також бути обачним і під час застосування олійних розчинів, при потраплянні яких у венозне русло може виникнути жирова емболія.
Ускладненнями при катетеризації центральних та периферійних вен є кате-терасоційовані інфекції. Збудником є 5. аигеиз, 8. ерШегтісііз, Епіегососсиз зрр., Сагкіиіа зрр.
При проведенні внутрішньовенних вливань необхідно стежити за станом пацієнта, звертати увагу на його зовнішній вигляд, періодично визначати пульс, частоту дихання. При погіршенні стану — терміново застосувати заходи першої медичної допомоги, своєчасно викликати лікаря і припинити подальше виконання процедури.
Вакуумні системи взяття крові ВАКУЕТ. Процедура взяття крові за допомогою вакуумних пробірок
Для взяття проб крові найбільш: придатними є закриті вакуумні системи ВАКУЕТ. Цей спосіб має деякі переваги: узяття крові безпосередньо в пробірку (запобігає будь-якому контакту медика із кров'ю пацієнта); швидкість узяття крові (5—10 с); можливість узяти кров у дві або більше пробірки за дуже короткий проміжок часу без повторного введення голки у вену; максимально точне дотримання співвідношення кров—коагулянт; простота і надійність маркування та транспортування зразків; можливість використання пробірок при роботі з автоматичними аналізаторами.
Закрита система для взяття крові — це стерильна закрита кришкою пробірка, що виготовлена в заводських умовах, голка для венепункції, голкотримач, який може бути інтегрований з голкою.
Сама пробірка може мати від'ємний тиск для затягування крові всередину (вакуумний тип), а також реактиви й інші добавки у необхідному, строго визначеному співвідношенні.
Узяття крові виконують у процедурних кабінетах, які мають бути забезпечені:
1) столом для взяття проб крові (можливе використання пересувного столика), підставками (штативами) для пробірок, кріслом для венепункції. Пацієнту під час венепункції має бути максимально комфортно і безпечно у кріслі. Крім того, він має бути доступним для медичного персоналу процедурного кабінету. Тому обидва підлокітники крісла мають розміщуватися так, щоб можна було знайти оптимальну для кожного пацієнта позицію під час венепункції. Слід враховувати, що крісло має запобігати падінню пацієнта, якщо той знепритомнів;
2) кушеткою;
3) холодильником;
4) гумовими рукавичками — одноразовими чи багаторазовими.
5) голками, які мають зберігатися в індивідуальних упаковках з кольоровим кодом відповідно до їхнього калібру. Калібр голки вказує на її діаметр. Традиційно використовують голки калібром від 19О до 230. Голки обов'язково повинні бути стерильними. Отже, завжди треба звертати увагу на цілість упаковки і термін застосування;
6) голкотримачами, які мають відповідати діаметру пробірок;
7) вакуумними пробірками для взяття крові. За відсутності вакуумних пробірок — одноразовими пластиковими і скляними пробірками. Недопустимо застосувати скляні пробірки з колотим верхом, такі, що мають тріщини, а також використовувати їх повторно;
8) джгутами — одноразовими і багаторазовими, гумовими і латексними, що спеціально призначені для цих цілей. При потраплянні крові чи інших біологічних рідин на багаторазовий джгут його потрібно знезаразити. Одноразові джгути утилізують разом з використаним матеріалом;
9) марлевими серветками, а саме стерильними марлевими серветками (5,0x5,0 см чи 7,5x7,5 см) або серветками в заводській упаковці, що просякне-ні антисептичними засобами. Увага}. Ватні кульки використовувати не рекомендується (за даними міжнародних стандартів);
10) антисептичними засобами (що дозволені до застосування) для оброблення поверхні ін'єкційного поля. Застосовують у вигляді розчинів, що наносяться на стерильну марлеву серветку, або серветок (у заводській упаковці), про-сякнених такими засобами;
11) спеціальним захисним одягом для персоналу, що виконує маніпуляцію: халатом (штани і куртка чи комбінезон; халат поверх штанів чи комбінезона), шапочкою (косинкою), марлевою маскою, захисними окулярами чи щитком, гумовими рукавичками. Халат потрібно змінювати в міру забруднення, але не рідше 2 разів на тиждень. Має бути передбачена негайна зміна спецодягу у випадку забруднення його кров'ю;
12) рукавичками — допускається багаторазове їх використання зі знезаражуванням після кожного пацієнта дворазовим протиранням серветками одноразового використання, просякненими антисептичними засобами бактерицидної та противірусної дії. При взятті крові з підключичного катетера рукавички мають бути стерильні, одноразового використання;
13) стерильним пінцетом;
14) подушкою для вирівнювання ліктьового згину (за відсутності спеціального крісла або підставки);
15) контейнерами (контейнером настільним для голок з упором для безпечного зняття голки; контейнером із вкладеним пластиковим мішком для збирання відходів). Контейнер для збирання відходів має бути міцним. Туди складають використані голки (за відсутності першого контейнера), шприци з голками чи вакуум-утримувальні системи, використаний перев'язувальний матеріал).
16) льодом чи іншим охолоджувачем (рекомендується);
17) бактерицидним лейкопластиром для закриття місця ін'єкції;
18) зігрівальними приналежностями для посилення току крові — тепла (близько 40 °С) волога серветка, яку прикладають до місця пункції на 5 хв;
19) антисептичними засобами для оброблення рук і рукавичок;
20) дезінфекційним засобом для знезаражування використаного матеріалу і робочих поверхонь.
Пам'ятка щодо проведення маніпуляції.На робочому місці процедурної сестри варто зберігати пам'ятку з вибору тієї чи іншої пробірки для мінімально необхідного обсягу крові, особливостей поводження із зразком, правил безпеки залежно від дослідження, що планується. Пробірки для взяття крові і бланки направлень маркують заздалегідь одним реєстраційним номером.
Ідентифікація пацієнта. Слід переконатися, що кров братимуть саме в того пацієнта, чиє прізвище зазначено в направленні. Незалежно від підрозділу клініки для ідентифікації пацієнта необхідно зібрати таку інформацію:
• амбулаторний пацієнт: з'ясувати його ім'я і прізвище, домашню адресу і дату народження, номер амбулаторної карти (порівняти цю інформацію з тією, що зазначена в направленні);
• стаціонарний пацієнт: з'ясувати ті самі дані — якщо пацієнт у стані свідомості (порівняти з інформацією, що зазначена в направленні);
• невстановлений пацієнт (пацієнт без свідомості чи з порушеною свідомістю): у приймальному відділенні такому пацієнту має бути надане певне тимчасове, але чітке визначення, доки його особистість не буде встановлена.
Бесіда з пацієнтом передбачає завоювання довіри пацієнта. Потрібно пояснити йому, що хоч процедура взяття крові є часом і дещо болісною, але вона короткочасна. При взятті крові у пацієнта з порушеною свідомістю необхідно дотримувати особливої обережності, щоб запобігти несподіваним рухам під час введення голки чи перебування її у просвіті вени. Напоготові має бути марлева серветка.
Перевірка дотримання пацієнтом обмежень у їжі (з урахуванням приймання препаратів, призначених пацієнту). Для деяких досліджень слід брати кров натще. Для отримання правильних результатів аналізу необхідно переконатися в дотриманні цих обмежень. Процедура забезпечення дотримання дієтичних обмежень, а також процедура оповіщення персоналу про їх скасування після взяття крові залежить від правил відповідного закладу охорони здоров'я.
Процедура взяття крові за допомогою вакуумних пробірок:
1. Вибрати пробірки, що відповідатимуть результатам тестів, підготувати голку, серветки, просякнені спиртом, пластир.
2. Накласти джгут (на 7—10 см вище місця венепункції).
3. Попросити пацієнта стиснути кулак. Не можна пропонувати пацієнтові виконати для руки фізичне навантаження (енергійне "стискання кулака кілька разів"), адже це може призвести до змін концентрації в крові деяких показників.
4. Вибрати місце венепункції. Найчастіше використовують серединну вену ліктя і підшкірну вену, однак можна здійснювати пункцію менш повнокровних вен тильної поверхні зап'ястка і кисті.
5. Узяти голку і зняти захисний ковпачок (якщо використовується двостороння голка — зняти захисний ковпачок сірого кольору).
6. Помістити голку в голкотримач і загвинтити до упору.
7. Продезінфікувати місце венепункції (марлевою серветкою, зволоженою антисептичним засобом) круговими рухами, від центра до периферії.
8. Почекати до повного висихання антисептичного засобу чи просушити місце венепункції стерильним сухим тампоном (не пальпувати вену після об-робленняі).Якщо під час венепункції виникли складнощі і вену довелось промацувати повторно, цю ділянку потрібно продезінфікувати знову.
9. Зняти ковпачок з протилежного боку голки.
10. Обхопити лівою рукою передпліччя пацієнта так, щоб великий палець був на 3—5 см нижче від місця венепункції, натягнути шкіру. Розмістити голку по ходу вени, скосом вгору, і пунктувати вену під кутом 25—30° до шкіри.
11. Заздалегідь підготовлену пробірку до упору помістити в голкотримач і утримувати доти, доки кров не припинить надходити в пробірку. При цьому голка, що розміщена з протилежного боку від вени, проколює гумову мембрану і гумову заглушку в кришці пробірки, і утворюється канал між пробіркою з вакуумом і порожниною вени. Кров над ходитиме у пробірку, доки не компенсує вакуум у ній (якщо кров не йде — це означає, що голка пройшла вену наскрізь, і в цьому разі потрібно трохи витягнути голку (але не виймати!), доки кров не піде в пробірку). Точність заповнення пробірки становить ±10 % від номінального об'єму. Для візуального контролю рівня заповнення на етикетці в пробірках деякі виробники зазначають оцінку рівня наповнення. При витяганні пробірки гумова мембрана повертається у вихідне положення, перекриваючи течію крові по голці. Якщо необхідно, у голкотримач можна вставляти інші пробірки для одержання об'єму крові, необхідного для різних досліджень. Повторно вводити голку у вену для цього не потрібно. Якщо необхідно взяти кров у кілька пробірок, треба повторити попередні процедури.
Пам'ятайте:
1. Суворо дотримуйте порядку взяття крові.
2. Пробірки для сироватки мають кришку червоного кольору.
3. Пробірки для дослідження коагуляції — кришку блакитного кольору.
4. Пробірки з іншими добавками — кришки бузкового, зеленого та інших кольорів.
5. Тільки-но кров почне надходити в пробірку, зніміть джгут.
6. Переконайтеся, що пацієнт розтиснув кулак.
7. Коли всі необхідні пробірки наповнені, прикладіть суху стерильну серветку до місця венепункції.
8. Витягніть голку і зніміть її з голкотримача, застосовуючи спеціальний контейнер для використаних голок.
9. Накладіть на руку стисну пов'язку чи бактерицидний пластир.
10. Акуратно переверніть пробірку 8—10 разів. Не струшувати пробірку; різке змішування може спричинити утворення піни і гемолізі
11. Помістіть використаний інструментарій і матеріали в спеціально призначений лоток чи контейнер для проведення дезінфекції.
12. Переконайтеся в гарному самопочутті пацієнта.
13. Нанесіть на етикетку найменування закладу, прізвище і ініціали пацієнта, його стать, вік, дату і час взяття крові і відправте пробірку в лабораторію.
14. Транспортуйте пробірки в спеціальних контейнерах із кришками, що піддаються дезінфекції. Обробіть руки в рукавичках дезінфекційним засобом.
Особливі ситуації привзятті крові
Приклади досліджень, що передбачають узяття крові у визначений проміжок часу: • дослідження показників, що змінюються протягом доби (наприклад, глюкоза,… • моніторинг проведеної терапії (наприклад, протромбіновий час, концентрація саліцилової кислоти, дигоксину й інших…Застосування пасти
а) з банки набрати пасту за допомогою шпателя і тонким шаром змазати ділянку шкіри; б) зверху припудрити присипкою; в) за призначенням лікаря, у деяких випадках пасту накладати на стерильну марлеву серветку, яка складена в кілька…Рг о
58 фунтів =—- = 26,3 кг 2,2
Основні принципи безпечного застосування лікарських засобів
У листку "Призначення лікаря" має бути надана така інформація:
1. Назва лікарського засобу.
2. Величина дози.
3. Спосіб, шлях застосування.
4. Коли слід застосовувати препарат (щогодини, кожні 2 год, щоденно, ж-ред сном, перед їдою, після їди, коли завгодно/будь-коли, за необхідності, ш потреби, негайно, двічі на день).
Призначення може містити й певні додаткові вказівки (проти болю. :глш температурі).
Застосовуючи лікарські засоби, слід пам'ятати про визначення семи вильних" чинників:
1) правильний пацієнт;
2) правильний препарат;
3) правильна доза;
4) правильний шлях, спосіб уведення;
5) правильний час;
6) правильний прийом, метод застосування;
7) правильний підхід.
Контроль засвоєного матеріалу
Впишіть правильні значення підкреслених скорочень у питаннях 1 і 2.
1. Призначення лікаря: препарат А. З.с^й. Застосувати: препарат А. (1)________________
(2)_________________
2. Призначення лікаря: препарат В. 500 мг сар.ро ас. Застосувати:
препарат В. 500 (1)
(2)____;
(4)___________
3. Перетворіть:
1 г =_____мг
0,001 г=_____
750 мг =_____
1л =_______
700 мл =_____
60 кг =______
мг
_г
_мл
__л
_фунтів
Звірте свої відповіді на питання тесту з правильними
1.(1) підшкірно
(2) щоденно
2. (1) міліграм (2)капсула
(3) через рот (перорально)
(4) перед їдою
3. 1г = 2000мг
0,001 г = 1 мг (0,001 х 1000) 750 мг = 0,75 r (750:1000) 1л = 1000 мл 700мл = 0,7л(700:1000) 60 кг = 132 фунти (60 х 2,2)
Таблетки й капсули (обчислення дози)
Даючи пацієнтам таблетки або капсули, варто пам'ятати про певні правила:
1. Лише точно підраховані або позначені таблетки можна точно розділити.
2. Лікарські засоби, які ви маєте в своєму розпорядженні, мають бути в таких самих одиницях, що й ті, які призначав лікар.
Наприклад: Призначення лікаря: 1 г препарату. На посту в медичної сестри: по 500 мг препарату.
У такій ситуації медична сестра має усвідомити, що 1 г = 1000 мг, отже, має дати пацієнту дві таблетки.
При обчисленні доз застосовують таку формулу:
Б.Д. _ Б.К. Н.Д. Н.К.'
де Б.Д. — бажана доза — вказана в листку призначень лікаря; Н.Д. — наявна доза — маса (тобто її вага вказана в грамах, міліграмах тощо); Б.К. — бажана кількість — завжди стала — кількість, яку ви хочете дати; Н.К. — наявн» кількість — об'єм (завжди подано в мілілітрах).
Приклад 1:
Призначення лікаря: аспірин 650 мг дбп ро для знеболювання.
У наявності: аспірин 325 мг, таблетки.
Застосування: Б.Д. = 650 мг
Н.Д. = 325 мг
650 мг
-----= 2 таблетки аспірину через рот через кожні 6 год
325 мг
Приклад 2:
Призначення лікаря: оксацилін натрію 0,5 г капсула (фЬ. ро. У наявності: оксациліну натрію 250 мг, капсула.
Застосування (пам'ятайте правило № 2 — препарат потрібно перевести в" самі одиниці): 0,5 г = 500 мг Б.Д. = 500 мг Н.Д. = 250 мг
500 мг 250 _-
Звірте свої відповіді н
Застосування: 25 мг — ^
= 2 капсули оксацилін натрію через рот через кожні 6 год
Контроль засвоєного матеріалу
1. Призначення лікаря: секонал натрію 100 мг капсула пз. У наявності: секонал натрію 50 мг, капсула. Застосування:_____капсула(и) секоналу натрію______
2. Призначення лікаря: сульфадіазин 1,5 г ро. ^.і.<і.
У наявності: сульфадіазин таблетки з поділками (такі таблетки можна ділити вж-впіл), 500 мг
Застосування:_______таблеток сульфадіазину_______________
3. Призначення лікаря: фенерган 25 мг ро д.і.й.
У наявності: фенерган таблетки з поділками, 10 мг.
Застосування:_____таблеток фенергану____________________
4. Призначення лікаря: напросин 0,25 г ро. ^.і.с^. У наявності: напросин 125 мг, таблетки Застосування:_______таблеток напросину___
Звірте свої відповіді на питання тесту з правильними
1.Б.Д.= 100мг Н.Д. = 50 мг
100 мг
Застосування: -----100мг = 2 капсули перед сном.
50 мг
2. Перетворити 1,5 грама в міліграми: 1,5 г = 1500 мг (1000 х 1,5 = 1500)
Б. Д. = 1500 мг Н. Д. - 500 мг
1500 мг
Застосування: ------= 3 таблетки через рот 4 рази на день.
500мг
3. Б. Д. = 25 мг Н.Д. = 10 мг
25 мг 1
Застосування: 25 мг = ----= 2— таблетки через рот 4 рази на день.
10 мг 2
4.0,25г = 250мг Б.Д. = 250мг Н.Д. = 125 мг
250 мг
Застосування: -----= 2 таблетки через рот два рази на день.
125 мг
Розчини для перорального застосування(обчислення кількості лікарських засобів)
Якщо пацієнт не може проковтнути таблетку або капсулу, йому слід дати препарат у формі розчину.
Приклад 1:
Призначення лікаря: 250 мг хлореліксиру (хлоралгідрат) її.з.
У наявності: хлореліксир (хлоралгідрат), 5 мл рідини містить 0,5 г хлоралгідрату.
Застосування: 250 мг = 0,25 г (правило 2) Б.Д. Б.К.
Б.К. =
Н.Д.Н.К.
Б.Д. = 0,25г Н.Д. = 0,5г ~Н.К. = 5мл
0,5 г = х
5 мл
х = 0,5 х 5
х = 2,5мл(2 72)
Ви маєте дати пацієнту 2 1/2 мл хлореліксиру перед сном.
Приклад 2:
Призначення лікаря: 2 г лікарського препарату у вигляді еліксиру. У наявності: еліксир — у 2 мл рідини міститься 1000 мг препарату. Застосування: 2 г = 2000 мг
Б.Д. _ Б.К. Н.Д.~Н.К.
Б.Д. = 2000мг Б.К. = х
Н.Д. = 1000 мг Н.К. = 2мл 2000 мг х
1000 мг 2мл
2мг = -
2мл
х = 4 мл
Ви маєте дати пацієнту 4 мл еліксиру.
Контроль засвоєного матеріалу
1. Призначення лікаря: лазикс 40 мг ро Ь.і.й. У наявності: лазикс — 10 мг в 1 мл розчину. Застосування:_____мл лазиксу_______
2. Призначення лікаря: модейн 0,05 г ро за вечерею.
У наявності: модейн — 5 мл розчину містять 37,5 мг модейну. Застосування:_______мл модейну_________________
3. Призначення лікаря: нозинан 50 мг ро і.і.й.
У наявності: нозинан — 5 мл розчину містить 25 мг нозинану.
Застосування:______мл нозинану________________
Звірте свої відповіді на питання тесту з правильними
1.
Б.Д. _ Б.К. Н.Д.~Н.К.
Б.Д. = 40мг Б.К. =
Н.Д. = 10мг Н.К. = 1мл
40 мг
10 мг 1 мл
х = 4 х 1 х = 4 мл Застосування: 4 мл лазиксу через рот 2 рази на день.
| п Б.Д. _ Б.К. | ||
| Н.Д. | Н.К. | |
| Б.Д. = 0,05 мг = | 50 г | |
| Б.Д. = ! | 50 мг | Б.К. = х |
| Н.Д. = 37,5мг | Н.К. = 5мл | |
| 50 мг | X | |
| 37,5мг | 5мл | |
| і я- х |
5мл
х = 5х 1,3
х = 6,5 мл
Застосування: 6,5 мл модейну через рот за вечерею.
r).
Б.Д. Б.К. Н.Д. Н.К.
Б.Д. = 50мг Б.К. = х
Н.Д. = 25мг Н.К. = 5мл
50 мг
25мг 5мл
2 =
5мл
х = 2х5 х= 10 мл
Застосування: 10 мл нозинану через рот 3 рази на день.
Парентеральне застосування лікарських засобів(обчислення дози препаратів, які застосовують в ін'єкціях)
Коли необхідна швидка дія препарату або якщо немає можливості застосувати препарат перорально, його застосовують (вводять) парентерально. Лікарський засіб абсорбується безпосередньо в кровотік і, таким чином, використовується швидше.
Найпоширенішими типами ін'єкцій є:
1. Підшкірні ін'єкції — зиЬсийапеоиз (8.С.).
2. Внутрішньом'язові ін'єкції — іпігатизсиіаг (І.М.).
3. Внутрішньовенні ін'єкції — іігЬгауепоиз (І.У.).
Препарати, які застосовують парентерально, існують у вигляді рідин і порошків.
Рідинні форми. Лікарські препарати у вигляді рідини випускають в одно-дозових ампулах або багатодозових пляшечках. Наприклад, морфій — як в од-нодозовій ампулі, так і багатодозовій пляшечці (наприклад: 10 мг/мл). На етикетці на багатодозовій пляшечці вказано конкретну кількість лікарського засобу, яка міститься в кожному мілілітрі розчину.
Приклад:
Призначення лікаря: морфій 15 мг І.М. ^4п ргп для тамування болю.
У наявності: пляшечка з морфієм, на етикетці вказано: 10 мг/мл.
Застосування:
Б.Д.Б.К.
| н | ■д. | Н.К. |
| Б. | ■Д.= | 15мг Б.К. = х |
| Н | •д.= | 10 мг Н.К. = Імл |
| 15 мг | X | |
| 10 мг | Імл | |
| X | ||
| Імл | ||
| 3x1 | [ | |
| х = | = 1,5 | мл |
Ви маєте вводити пацієнту 1,5 мл морфію через кожні 4 год за необхідності для знеболювання.
Певні лікарські засоби вимірюють в одиницях, прийнятих Фармакопеям» деяких держав, а не в одиницях метричної системи. Прикладами таких препаратів можуть бути інсулін і гепарин.
Інсулін виробляють у багатодозових пляшечках, 1 мл якого містить 100 одж-ниць інсуліну. Існують спеціальні шприци для введення інсуліну, покалібр®
вані на одиниці. Наприклад, шприци на 50 одиниць (1/2 мл) і на 100 одиниць (1 мл). Якщо лікар призначає введення 25 одиниць певного інсуліну, шприц потрібно наповнювати до відмітки 25 одиниць.
Приклад:
Призначення лікаря: 20 одиниць інсуліну ас*гоарісі (Тогопію) о 7:30.
У наявності: пляшечка інсуліну асігоарій 10 мл, 1 мл якого містить 100 одиниць.
Застосування: використовуючи шприц на 50 одиниць для введення інсуліну, потрібно набрати 20 одиниць з 10 мл пляшечки інсуліну асіігоарісі.
Порошкоподібні форми. У разі застосування порошкоподібної форми лікарських препаратів назву розчинника (наприклад: стерильна вода) і кількість розчинника, яку слід вжити, вказують на етикетці й/або в супровідній літературі. На етикетці на пляшечці так само вказують отриману кількість препарату після розчинення.
Приклад:
У препарат X додати 6 мл стерильної води для ін'єкції — добре перемішати (потрясти). Після розбавлення 1 мл розчину містить 100 мг препарату X.
Після розбавлення більшість препаратів слід зберігати в холодильнику, на етикетці обов'язково мають бути вказані дата і час приготування препарату. Деякі медичні заклади вимагають, щоб медична сестра обов'язково ставила на етикетці свої ініціали.
Приклад:
Призначення лікаря: кефлін (цефалотин натрію), 500 мгвнутрішньом'язово
У наявності: кефлін (сухий порошок, який потрібно розчинити в 4,6 мл стерильної води, щоб отримати розчин для ін'єкцій, 5 мл якого міститимуть 1 мг цефалотину).
Застосування:
Б.Д. = 500мг Б.К. = х
| Н.Д. = 1мг | Н | .К. = 5мл | |
| (правило | «1 Б | •Д- | = 500мг Б.К. = х |
| "}н. | Д-: | = 1000мг Н.К. = 5мл | |
| 500 мг | X | ||
| 1000 мг | 5мл | ||
| 1 X | |||
| 2 5мл | |||
| х = — 2 |
х = 2,5 мл
Ви маєте вводити 2,5 мл кефліну внутрішньом'язово через кожні 6 год.
Контроль засвоєного матеріалу
1. Призначення лікаря: нетроміцин 150 мг внутрішньом'язово д12Ь.
У наявності: на етикетці пляшечки нетроміцину об'ємом на 2 мг вказане: 100 мг/мл.
Застосування:________мл нетроміцину__________.
2. Призначення лікаря: нуморфен 1 мг внутрішньом'язово зіаі.
У наявності: на етикетці ампули нуморфену об'ємом на 1 мл вказано, що в кожному мілілітрі розчину міститься 1,5 мг оксиморфону.
Застосування:_______мл нуморфену___________.
3. Призначення лікаря: фенерган (прометазин) 25 мг внутрішньом'язово Ь.і.й.
У наявності: на етикетці ампули фенергану об'ємом на 2 мл вказано, що в 1 мл роа-чину міститься 25 мг прометазину.
Застосування:____мл фенергану______.
4. Призначення лікаря: 15 одиниць інсуліну N. Р. Н. о 08:00.
У наявності: у пляшечці інсуліну об'ємом на 10 мл N. Р. Н. в 1 мл міститься 10водиниць.
Застосування:______________________________.
5. Призначення лікаря: простафлін (оксацилін натрію) 250 мг внутрішньом'язеае
Застосування лікарських з
У наявності: у пляшечку (1,5 г) препарату у вигляді (сухого порошку) додано 8,8 жж стерильної води. Одержана кількість препарату: 250 мг активного препарату в 1,5 мл розчину.
Застосування:______мл простафліну___________.
6. Призначення лікаря: стрептоміцин 0,5 г внутрішньовенно дсі. У наявності: у пляшечку стрептоміцину об'ємом на 5 г додано 9,0 мл розчинника. Отримана кількість препарату: 400 мг активного препарату в кожному мілілітрі розчину.
Застосування:______мл стрептоміцину___________.
Звірте свої відповіді на питання тесту з правильними
Б.Д. = 250мг.
1.
Б.Д. = 150мг Б.К. = х
Н.Д. = 100мг Н.К. = 1мл
150 мг
100 мг 1 мл
х = -
3x1
х=1,5
Застосування: 1,5 мл нетроміцину внутрішньом'язово через кожні 12 год.
2.
Б.Д. = 1мг Б.К. = х
х = -
Н.Д. = 1,5мг Н.К. = 1мл 1x1
1,5мг
х = 0,66 мл або 0,7 мл.
Застосування: 0,7 мл нуморфену внутрішньом'язово негайно.
3.
Б.Д. = 25мг Б.К. = х
Н.Д. = 25мг Н.К. = 1мл
25 мг х 25 мг 1 мл
х = 1 мл
Застосування: 1 мл фенергану внутрішньом'язово 2рази на день.
4. Використовуючи інсуліновий шприц, з пляшечки місткістю 100 одиниць в 1 мг наберіть 15 одиниць інсуліну N. Р. Н. та введіть пацієнту о 08:00.
5.
Б.Д. = 250мг Б.К. = х
Н.Д. = 250мг Н.К. = 1,5мл
250 мг_ х 250 мг 1,5 мл
х
1,5мл
х = 1,5 мл
Застосування: 1,5 мл простафліну внутрішньом'язово через кожні 6 год.
6.
Б.Д. = 0,5г Б.К. =
Н.Д. = 400мг Н.К. = 1мл 0,5 г = 500 мг
500 мг _ х 400 мг 1 мл
1,25 = :
Імл
х = 1,25x1
х = 1,25 мл
Застосування: 1,25 мл стрептоміцину внутрішньом'язово щоденно.
Інтенсивність внутрішньовенного введення лікарських засобів(обчислення інтенсивності)
Системи для внутрішньовенного введення речовин створені таким чином-щоб з кожного мілілітра розчину виходила певна кількість краплин. Залежно від виробника і типу пристрою ці краплини можуть бути великими або дуже малими.
Приклад: із систем може вийти:
10 £Мз/мл
15 gtts /мл
20 £Ш /мл
60 £Ш /мл (мікрокраплинний пристрій).
Записуючи призначення внутрішньовенного застосування препаратів, лікар обов'язково має відмітити тип розчину, загальну кількість і загальний часпроведення внутрішньовенного введення.
Приклад:
Призначення лікаря: 1000мл декстрози 5 % у воді протягом 24 год.
Пристрій виробляє 10 ^1з/мл.
Для обчислення можна застосувати два підходи:
1) підрахувати бажаний об'єм рідини в мілілітрах за 1 год:
Загальна кількість рідини, яку слід ввести — 1000 мл. Тривалість введення — 24 год
1000 мл = 41,6 мл на 1 год упродовж 24 год;
2) підрахувати кількість краплин за хвилину, застосовуючи таку формулу:
Об'єм рідини
Кількість краплин,
на годину, мл яку виробляє пристрій з 1 мл
41,6 млхЮ
60 хв = дМз за 1 хв
= §іі8 за 1 хв
416 60
= 6,9 або 7,0 ^ііз за 1 хв
Можна застосувати й іншу формулу для обчислення: Об'єм рідини, Кількість краплин,
яку потрібно ввести, мл яку виробляє пристрій з 1 мл ----------------х-------------------= §іі8заі
Час, год
хв
60 хв
1000 мл 10 £Ш за 1 хв
24 год
60 хв
60 60
416 60
= 6,9 або 7,0 £«з за 1 хв
Лікар може призначити введення засобу внутрішньовенно, вказуючи інтенсивність введення в мілілітрах за 1 год протягом певного періоду часу.
Приклад:
Призначення лікаря: вводити внутрішньовенно розчин декстрози 5 % у воді, 125 мл за 1 год, протягом наступних 8 год. Пристрій виробляє: 10 £Ш/1 мл. Обчисліть кількість крапель за 1 хв:
Об'єм рідини, мл §Нз на 1 мл, яку виробляє пристрій з 1 мл ------------х---------.-------------------= §Ш за 1 хв
Час, год 60 хв
125 мл Ю
-----х — = £І;1;8 за 1 хв
1 год 60
1250 60
= 20,83 або 21 £«з за 1 хв
Контроль засвоєного матеріалу
1. Призначення лікаря: внутрішньовенно 5 % розчин декстрози у воді, 2000 мл протягом 24 год.
Система виробляє 10 ^із/мл. Підрахувати кількість крапель за 1 хв.
2. Призначення лікаря: внутрішньовенно розчин 5 % декстрози у воді, інтенсивність: 150 мл за 1 год протягом наступних 10 год.
Пристрій виробляє 10 £ІЬз/мл. Підрахувати кількість крапель за 1 хв.
3. Призначення лікаря: внутрішньовенно 5 % розчин декстрози у воді, 2000 мл протягом 24 год.
Система виробляє 10 £і;І8/мл.
Препарат почали вводити внутрішньовенно о 10:00, інтенсивність: 14 мл за 1 год.
Пристрій виробляє 10 £М8 за 1 хв.
Зараз 15:00 того самого дня, у першій 1000 мл пляшці залишилось 400 мл.
Пристрій для внутрішньовенного введення слід запрограмувати на____дМа за
1 хв, вливаючи перші 1000 мл, або протягом перших 12 год.
Звірте свої на питання тесту з правильними відповідями
Об'єм рідини, мл Кількість краплин, яку виробляє пристрій Час,год 60 хв
Мл Ю мл 24год 60 хв
83,ЗмлхЮ за 1хв 833 60Пристрій випускає: 20 £іів на 1 мл.
Б.Д. = 4000000ОД_ Б.К. = х Н.Д. = 500 000мг ~Н.К. = 1мл 4 000 000x1 500 000 х= 8 млЗ.л. —.
Б.Д. = 20меквів
Н.Д. = 40меквів Н.К. = 20мл
Л_ 40 20
х ' ~20
х = 0,5 х 20 х = 10 мл
Загальна кількість — 10 мл калію хлориду + за 1 хв:
500 мл декстрози
510 мл Об'єм рідини, мл Кількість краплин, яку виробляє пристрій
5 % у воді крапі
Час, год
60 хв
= §ііз за 1
КОНТРОЛЬНІ ПИТАННЯ
1. Оберіть шприц та голку для введення внутрішньом'язово 5 мл розчину:
об'єм шприца (мл):
а) 20
6)10
в) 5
г)2
довжина голки (мм):
а) 15,
6)20
в) ЗО
Г)40
R)60.
2. Оберіть шприц та голку для введення внутрішньошкірно 0,2 мл розчину:
об'єм шприца (мл): довжина голки (мм):
а) 20 а) 15
б) 10 6) 20
в) 5 в) 30
г) 2 г) 40 r)1. r)60.
3. Після внутрішньом'язового введення пеніциліну в пацієнта з'явились почервоніння шкіри, напад кашлю, ядуха, артеріальний тиск знизився. Що трапилось:
а) некроз;
б) пірогенна реакція;
в) анафілактичний шок;
г) медикаментозна емболія; ґ) повітряна емболія?
4. Місцями проведення підшкірної ін'єкції є:
а) передня черевна стінка;
б) зовнішня поверхня плеча;
в) внутрішня поверхня передпліччя;
г) підлопаткова ділянка;
ґ) передня поверхня стегна.
та:
ці:
5. Які із зазначених засобів можна використовувати для втирання у шкіру пацієн-
а) камфорний спирт;
б) камфорний порошок;
в) 20% розчин кальцію хлориду;
г) 5 % настойка йоду;
ґ) 1 % розчин борного спирту?
6. Скільки водної витяжки (настою) лікарських рослин міститься в 1 столовій лох-
а) 20мл;
б) 15мл;
в) 10 мл;
Г) 5 мл?
7. Пацієнту необхідно зробити пробу на чутливість до пеніциліну. Яку кількість одиниць дії антибіотика треба ввести внутрішньошкірно:
а) 500 ОД;
б) 1000 ОД;
в) 2000 ОД;
Г) 3000 ОД; ґ) 4000 ОД?
8. Яку максимальну кількість лікарського розчину можна ввести одноразово в організм за допомогою краплинного вливання:
а) 150—200 мл;
б) 400—500 мл;
в) 600—800 мл;
г) 1000—1500 мл; ґ) 2000—3000 мл;
Д) 4000—5000 мл?
а) припинити проведення інфузії і вийняти голку з вени; б) зменшити швидкість введення ліків і заспокоїти пацієнта; в) збільшити швидкість введення ліків;Г) 2 год?
12. Яка тривалість стерилізації шприців і голок в автоклаві при 1,5 атм:
а) 30—40 хв;
б)45хв;
В) 1—1,5 год?
тиск (атм): температура (°С):* а) 0,5 а) 100 б) 1,5 б) 105Задача 1
Під час роздавання ліків медична сестра видає пацієнту добову дозу препарату. Оцініть дії медичної сестри.
Задача 2
Пацієнт просить медичну сестру поставити йому свічку перед їдою. Подальші дд медичної сестри?
Задача З
Як правильно оформити вимогу на спирт?
Задача 4
Пацієнтові призначений еритроміцин у таблетках по 0,25 г 4 рази на день, але на посту є еритроміцин в таблетках по 0,1 г. Як вчинити?
Задача5
Пацієнт просить подрібнити таблетку, що містить залізо. Що робити?
Задача 6
Пацієнтові призначають 1 % розчин нітрогліцерину. У медичної сестри немає цукру. Як можна дати хворому розчин нітрогліцерину?
Задача 7
Пацієнтові призначено послаблювальний засіб натще. Коли його слід дати?
Задача8
У флаконах міститься по 500 000 ОД пеніциліну. Пацієнту призначена доза 1 000 000 ОД. Скільки мілілітрів 0,5 % розчину новокаїну потрібно для стандартного розведення?
Задача 9
При розведенні пеніциліну 0,5 % розчином новокаїну розчин помутнів. Як вчинити?
Задача 10
У відділенні немає 0,5 % розчину новокаїну для розведення пеніциліну. Чим його замінити?
Задача11
Після стерилізації шприца та голки медична сестра доторкнулась рукою до вістря голки. Що потрібно зробити, аби запобігти ускладненню?
Задача12
При внутрішньовенному вливанні 10 % розчину кальцію хлориду частина ліків потрапила підшкірно в ділянці ліктьового згину. Яке можливе ускладнення? Які заходи слід здійснити?
Задача 13
Із флакона з вмістом 500 000 ОД антибіотика медична сестра має набрати разову дозу: а) 150 000 ОД; б) 125 000 ОД. Як це зробити?
Задача14
Після проведення ін'єкції олійним розчином медична сестра поклала використаний шприц у загальну посудину з дезрозчином (3 % розчин хлораміну) разом з рештою відпрацьованих шприців. Оцініть дії медичної сестри.
Задача 15
Під час узяття крові з вени медична сестра спочатку витягла голку, а потім зняла джгут. Опишіть можливу картину, яка виникла у цій ситуації.
Задача 16
Через ЗО хв після початку краплинного внутрішньовенного вливання течія рідини по системі припинилась. Як вчинити?
Задача 17
При невдалій венепункції під шкірою утворилася багрова пляма. Що сталося? Яких заходів необхідно вжити?
Задача 18
Під час проведення внутрішньовенної ін'єкції 10 % кальцію хлориду пацієнт відчув пекучий біль у місці ін'єкції. Дії медичної сестри у такій ситуації.
Задача 19
При внутрішньовенному краплинному вливанні пацієнтові необхідно ввести інші ліки. Ваші дії.
Задача 20
Під час внутрішньовенного вливання лікувального розчину в пацієнта виникло порушення свідомості, з'явились симптоми колапсу, аритмія. Що могло стати причиною таких змін?
Задача 21
При підготовці до проведення внутрішньом'язових ін'єкцій антибіотиків п'ятьом хворим медична сестра підготувала на стерильний лоток: шприц — 5 мл, 5 голок діаметром 40 мм, 5 ватних кульок, змочених у спирті, і 5 флаконів з розведеними антибіотиками. Усе накрила стерильною серветкою. Чи все правильно підготувала медична сестра?
Задача 22
Через те що пацієнт не взмозі проковтнути таблетку, призначену лікарем, медична сестра залишила його без ліків. Чи правильно вона вчинила?
Відповіді на ситуаційні задачі
Задача 1
Медична сестра має видавати ліки лише на один прийом і спостерігати за їх прийманням.
Задача 2
ЗадачаЗ Вимогу на спирт оформлюють на окремому бланку, ставлять підписи головного… Задача4КЛІЗМИ. ГАЗОВИВІДНА ТРУБКА
■ ■ , - Після вивчення теми студент має: Знати:Можливі проблеми пацієнта
Приклад розв'язання ситуаційної задачі Пацієнт В., що має захворювання кишок, відзначає порушення випорожнення: декілька днів то закреп, то пронос. Дії…План догляду в разі порушення функції кишок
У пацієнта В. порушення випорожнення (д) Мета Випорожнення буде звичним для пацієнта В.КОНТРОЛЬНІ ПИТАННЯ
а) 0,3 л; б) 0,5 л; в) 1,0 л; г)2,0л; ґ)3,0л?Г) 10—12 л; ґ) 100 л?
Відповіді на контрольні питання
— в; 2— а, б, в, г; 3— г; 4— а; 5— б; 6— в; 7— г, ґ; 8— б; 9— а, б, в, г; 10— г; 2
Ситуаційні задачі
Задача 1
Через декілька хвилин після постановки очисної клізми з кишок вийшла лише вода. Як розцінити ефективність клізми? Що потрібно зробити для очищення кишок?
Задача 2
Задача З Після проведення очисної клізми медична сестра промила наконечник під проточною водою і поклала його в шафу разом із…КАТЕТЕРИЗАЦІЯ СЕЧОВОГО МІХУРА. ЗАСТОСУВАННЯ ЗНІМНОГО СЕЧОПРИЙМАЧА
Після вивчення теми студент має: Знати: мету катетеризації сечового міхура, протипоказання та можливі ускладнення; … — види катетерів;А. Догляд за хворим з нетриманням сечі
1. Стежити за чистотою постільної і натільної білизни.
2. Під крижі пацієнта підкласти гумове судно, між сідницями і судном покласти пелюшку.
3. Часто підмивати, насухо витирати і змащувати шкіру жиром; можна обробляти тальком.
4. Провітрювати палату.
5. Хворим з нетриманням сечі обмежувати вживання рідини після 18-ї години.
6. Своєчасно спорожнювати сечоприймач і судна, часто мити їх дезрозчи-ном.
Б. Надання допомоги хворому при затримці сечі
а) пустити струмінь води з-під крана; б) лити воду з чайника в таз; в) полити теплою водою статеві органи; г)покласти теплу грілку на ділянку сечового міхура.Назвіть два види розладу сечовипускання (дизурії).
Відповіді на контрольні питання
А; 2 — в; 3 — г; 4 — б; 5 — г; 6 — б; 7 — б; 8 — г; 9 — б; 10 — а, в.
Часте сечовипускання — полакіурія; утруднене сечовипускання — странгурія.
Ситуаційні задачі
Задача 1
У пацієнта відмічено енурез. Визначте необхідні сестринські втручання. Які рекомендації пацієнтові ви дали б?
Задача 2
Тяжкохворому, що перебуває на ліжковому режимі, призначено бактеріологічне дослідження сечі. Яким чином зібрати сечу для дослідження?
Задача З
У пацієнта літнього віку відмічається ніктурія. Що має робити медична сестра?
Задача 4
Пацієнтові з хронічною нирковою недостатністю родичі принесли передачу: сир, варену курку, варену картоплю (пюре), яблучний сік. Чи можна дозволити таку передачу?
Задача 5
У неврологічне відділення прибув пацієнт з набряком обличчя і тулуба. Які заходи має проводити медична сестра щоденно і що необхідно обмежити в раціоні харчування пацієнта?
Задача 6
Після пологів у жінки протягом 3 год не було сечовиділення. Яка тактика медичної сестри?
Відповіді на ситуаційні задачі
Задача 1
Провести бесіду про питний режим у другій половині дня.
Задача 2
Узяти сечу стерильним катетером.
Задача З
Допомагати пацієнтові уночі пересуватися або подавати сечоприймач.
Задача 4
Ні, не можна.
Задача 5
Щодня проводити контроль маси тіла, рахувати водний баланс, обмежити вживання солі та рідини.
Задача 6
Провести катетеризацію сечового міхура.
Тема Xlll
ЗОНДОВІ МАНІПУЛЯЦІЇ: ПРОМИВАННЯ ШЛУНКА, ШЛУНКОВЕ ТА ДУОДЕНАЛЬНЕ ЗОНДУВАННЯ
— мету проведення зондових маніпуляцій; — види шлункових та дуоденальних зондів; — особливості промивання шлунка в пацієнтів у непритомному стані; -»- ентеральні та парентеральні подразники…Дата проведення__
Прізвище пацієнта
Можливі проблеми пацієнта
1. Пацієнт В., 60 років, з виразковою хворобою шлунка, скаржиться на час- те олюваннз і. іУіедична сестра …План догляду за пацієнтом з блювотним рефлексом на зондові маніпуляції
Закінчення табл. Дата Проблема Мета Сестринські …План навчання членів родини пацієнта, в якого виникають нудота та блювання
Зондові маніпуляції: промивання шлунка, шлункове та дуоденальне зондування 4. Пацієнту С. при захворюванні печінково-жовчної системи призначено сліпе зондування. Але він відмовляється від…Г) 10—12 л; ґ) 100 л.
2. За яких із зазначених патологічних станів показане промивання шлунка:
а) печінкова колька;
б) кровоточива виразка шлунка;
в) отруєння грибами;
г) отруєння оцтовою есенцією; ґ) метеоризм?
3. Які засоби доцільно запропонувати пацієнтові при блюванні:
а) випити каву;
б) тепле молоко;
в) шматочки льоду;
г) м'ятні краплі; ґ) міцний чай?
Зондові маніпуляції: промивання шлунка, шлункове та дуоденальне зондування
4. В якому разі блювотні маси набувають кольору кавової гущі:
а) при споживанні міцного чаю;
б) при споживанні какао;
в) при шлунковій кровотечі;
г) при кровотечі із стравоходу; ґ) при кровотечі із кишок?
5. Яка тривалість стерилізації шлункового зонда кип'ятінням:
а) 15—20 хв;
б) 25—30 хв;
В) 40—45 хв; г)5—10 хв; ґ) 60 хв?
6. рН-Метричний метод дослідження шлунка використовують для вивчення:
а) кислотоутворювальної та кислотонейтралізувальної функцій шлунка;
б) рухової функції шлунка;
в) функціональної активності шлунка;
г) стану слизової оболонки шлунка; ґ) усі відповіді правильні?
7. Під час дуоденального зондування п'ятифракційним методом одержують таку кількість порцій:
а) 5; 6)4; в)3; г)2; r)6.
8. Під час ковтаннязонда у пацієнта почався блювотний рефлекс. У подібній ситуації необхідно:
а) вивести зонд;
б) припинити ковтання зонда;
в) продовжувати ковтання зонда;
г) провести анестезію зіва дикаїном; ґ)викликати лікаря?
9. Виберіть спосіб стерилізації шлунковогозонда:
а) повітряний метод: 180 °С — 60 хв;
б) повітряний метод: 160 °С — 150 хв;
в) паровий метод: 1,1атм — 120 °С — 45 хв;
г) паровий метод: 2 атм — 132 °С — 20 хв; ґ) паровий метод: 1,1 атм — 120 °С — 60 хв.
Відповіді на контрольні питання
Г; 2 — в, г; 3 — в, г; 4 — в; 5 — а; 6 — а; 7 — б; 8 — в; 9 — в.
Задача 1 Ви медична сестра. Сусід запросив вас з приводу блювання його дружини. Ваша… Задача 2ЛАБОРАТОРНІ ТА ІНСТРУМЕНТАЛЬНІ МЕТОДИ ДОСЛІДЖЕННЯ. УЧАСТЬ МЕДИЧНОЇ СЕСТРИ
— посадові обов'язки медичної сестри при діагностичних дослідженнях; — можливі проблеми пацієнта, наприклад страх перед бронхоскопією. Сестринські… Уміти:Шановний пацієнте!
дата і час останнього споживання їжі перед проведенням аналізу — перелічіть самостійно прийняті за останні 2 тиж. лікарські засоби (назва,… в останні 3 дні перед проведенням аналізу вживали спиртні напої? Дякуємо за співпрацю! Будьте здорові!Приклад оформлення бланку направлення
В умовах поліклініки Терапевтичне відділення У бактеріологічну лабораторіюКОНТРОЛЬНІ ПИТАННЯ
а) 5 % розчин хлораміну; б) 0,5 % розчин хлорного вапна; в) 1 % розчин хлораміну;Задача 2
Медична сестра об 11-й годині віднесла до лабораторії зібрану вранці у 15 хворих сечу на загальний аналіз. Незабаром із лабораторії повідомили, що сеча усіх хворих для дослідження непридатна. У чому причина?
Задача З
Тяжкохворому, який перебуває на ліжковому режимі, призначене бактеріологічне дослідження сечі. Як взяти сечу для дослідження?
Задача 4
Задача 5 Пацієнту призначене дослідження калу на приховану кров. Пояснюючи йому… Задача 6Задача 8
Пацієнтові призначено внутрішньовенну урографію. Функція кишок не порушена. Як підготувати пацієнта до дослідження?
Задача 9
Участь медичної сестри у проведенні плевральної пункції.
Задача 10
Що необхідно зробити медичному працівнику пацієнтові відразу після проведення пункції черевної порожнини?
Задача 11
В якому положенні має перебувати пацієнт після виконання спинномозкової пунк-
Відповіді на ситуаційні задачі
Задача 1
Поставити газовивідну трубку.
Задача2
Зібрану сечу слід доставляти в лабораторію протягом 1 год.
Задача З
Узяти сечу стерильним катетером.
Задача 4
Повторити цей аналіз.
Задача 5
Діяти за алгоритмом збирання калу на приховану кров.
Задача 6
Фіброгастродуоденоскопія, іригоскопія, колоноскопія, ректороманоскопія.
Задача 7Цистоскопія.
Задача 8
Поставити очисну клізму.
Задача9
Підготувати все за алгоритмом та асистувати лікареві.
Задача 10
Перетягнути живіт рушником або простирадлом.
Задача 11
Лежати на животі 1—2 год.
– Конец работы –
Используемые теги: основи, МЕДСЕСТРИНСТВА0.038
Если Вам нужно дополнительный материал на эту тему, или Вы не нашли то, что искали, рекомендуем воспользоваться поиском по нашей базе работ: Основи МЕДСЕСТРИНСТВА
Что будем делать с полученным материалом:
Если этот материал оказался полезным для Вас, Вы можете сохранить его на свою страничку в социальных сетях:
| Твитнуть |
Хотите получать на электронную почту самые свежие новости?







Новости и инфо для студентов